Брадикардия предсердный ритм
Брадикардия сердца
Многие не знают, что такое брадикардия сердца. По сути, это урежение частоты его сокращений относительно возрастных норм. Данное состояние диагностируют при снижении частоты сердечных сокращений до 40-60 ударов в минуту.
Брадикардия не всегда считается патологией, и редко становится первичным заболеванием. Чаще она указывает на наличие проблем с эндокринной или нервной системой и т.д.
От правильного диагноза зависит, насколько эффективным будет лечение. Кардиологии “ABC клиники” в Москве – это грамотные и опытные специалисты, разбирающиеся во всех тонкостях чтения ЭКГ и диагностики патологии сердца.
Виды брадикардии
Что же это значит – брадикардия у взрослого? Обычно этим термином обозначают замедление передачи нервного импульса через проводящие волокна сердца. Но в понятие брадикардии могут вписываться и другие нарушения ритма с ухудшением проводимости импульса:
- Синоатриальная блокада (“классическая” брадикардия). Связана с нарушением проведения импульсов вегетативной нервной системы через проводящие волокна сердца на уровне верхнего (синоатриального) их сплетения. Приводит к урежению пульса и замедлению сокращений сердца до 30-50 ударов за минуту во всех его отделах.
- Атриовентрикулярная блокада (AV-блокада). Не всегда вызывает урежение пульса, но приводит к выраженным изменениям ЭКГ, указывающим на более редкие или “пропадающие” сокращения желудочков сердца.
По причине возникновения брадикардии также условно делят на:
- Физиологические – результат адаптации организма к физическим нагрузкам (у спортсменов). Наблюдаются в покое у людей с гипотонией, или во время сна.
- Патологические – обусловлены поражением сердечно-сосудистой, нервной, эндокринной систем:
- острые;
- хронические.
Причины брадикардии
Брадикардия сердца у взрослых развивается как при патологиях ССС, так и вследствие других факторов:
- холод;
- склероз (рубцевание) миокарда, распространяющийся на синоатриальный узел;
- перенесенный инфаркт;
- миокардит;
- ишемическая болезнь;
- вегетососудистая дистония с доминированием парасимпатической НС;
- высокое внутричерепное давление (при новообразованиях, отеке ГМ, менингитах, кровоизлиянии в ГМ);
- влияние лекарств или наркотических средств (дигиталис, барбитураты, опиаты, хинидин, β1-симпатоблокаторы, препараты, блокирующие клеточные Са2+ каналы);
- отравление никотином, мускарином, свинцом, ФОС;
- почечная недостаточность 2-3 степени;
- сепсис;
- гипофункция щитовидки (гипотиреоз или микседема);
- некоторые инфекции (брюшной тиф);
- желтухи (инф. и механические);
- голодание, переутомление и пр.
Симптомы брадикардии сердца не всегда проявляются чем-то кроме урежения пульса – даже при частоте ударов сердца около 40-50 в минуту пациент может чувствовать себя удовлетворительно или хорошо.
Контролировать брадикардию важно для пациентов с патологией сердца (она может спровоцировать сердечную недостаточность) и беременным женщинам.
Лечение брадикардии сердца начинается после установления ее точной причины, если текущее состояние пациента не требует неотложной помощи.
Симптомы брадикардии
Даже при удовлетворительном самочувствии женщинам во время беременности нужно поддерживать нормальные значения пульса и АД (70 ударов сердца в минуту; 120/70 мм.рт.ст.). Это нужно для профилактики гипоксии плода и эмболии околоплодными водами – оба состояния не сопровождаются симптомами.
Признаки брадикардии возникают при снижении частоты сокращений сердца менее 60 ударов в минуту – компенсаторных механизмов организма становится недостаточно, что приводит к ухудшению кровоснабжения мозга и мышц конечностей:
- постоянная усталость, сонливость;
- частая смена АД;
- боль, чувство сдавления и дискомфорт в грудной клетке;
- ухудшение памяти;
- недостаток концентрации внимания;
- спутанность в мыслях, медленное течение мыслительных процессов;
- шум и “звон” в ушах;
- головокружение;
- гипергидроз (потливость);
- “мушки” перед глазами.
Если давление снижается до уровня 40 ударов сердца в минуту, может развиться синдром Адамса-Морганьи-Стокса:
- возбуждение, паника, страх смерти;
- синева носогубного треугольника, набухание яремных вен;
- расширение зрачков.
Затем происходит потеря сознания, при которой у человека могут развиться судороги, и расслабление сфинктеров. Это состояние появляется при нарушениях ритмов сердца, которые приводят к острой нехватке кровообращения мозга. Оно требует срочного оказания неотложной помощи.
Диагностика
Первичное выявление брадикардии осуществляют, измеряя пульс пациента. При его снижении от 69 до 51 удара за минуту предполагают наличие AV-блокады, при снижении в пределах 50-30 ударов – синоатриальной.
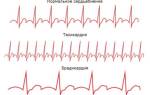
Дифференцировать брадикардии от других патологий сердца можно с помощью ЭКГ. Для нее характерно:
- сохранение общего вида кривой ЭКГ и ориентации зубцов относительно изолинии;
- удлинение промежутков P-QRS (для СА-блокад), или Q-R и R-S с инверсией зубца Т (при AV-блокаде);
- выпадение одного или нескольких комплексов QRS.
Кроме разового ЭКГ, пациентам проводят суточное мониторирование или ЭКГ после физических нагрузок. В первом случае изучают постоянство брадикардии при привычном образе жизни пациента, во втором – адаптационные возможности его организма.
Если брадикардия связана с гипертонусом блуждающего нерва, то при физической активности возникает увеличение ЧСС на фоне “дыхательного” изменения сердечного ритма. Эти изменения отсутствуют при брадикардии, связанной с органическим поражением сердца.
Выявить структурные изменения помогает УЗИ сердца. Его применяют в диагностике:
склерозирования мышцы сердца;
миокардита, перикардита и любых воспалительных поражений сердца;
ИБС на фоне атеросклероза или коронарной недостаточности, тромбоза (с помощью допплерографии).
Подтвердить или исключить гипотиреоз и сепсис позволяют лабораторные исследования крови:
- посев крови на стерильность;
- определение уровня Т3, Т4;
- определение концентрации ТТГ в крови.
Лечение
Неотложная помощь включает меры, помогающие восстановить кровоток в мозге. Для этого:
- пациента укладывают на горизонтальную поверхность, приподнимая ноги на уровень выше, чем голова;
- на расстоянии 7-10 см от носа водят ватой, смоченной в нашатырном спирте;
- можно смазать нашатырным спиртом виски пациента;
- если рядом есть медучреждение, врач может сделать инъекцию адреналина (эфедрина) до приезда “Скорой”.
Очнувшемуся пациенту нужно предложить принять препараты, которые он использует при снижении частоты сокращений сердца.
После выявления причины брадикардии сердца врач назначает лечение, которое устраняет ее, тем самым избавляя пациента от симптомов заболевания.
Эссенциальную брадикардию лечат с помощью антихолинергических препаратов (“Алупент”, Атропин) которые подавляют активность парасимпатической вегетативной НС. При снижении тонуса блуждающего нерва удается восстановить нормальный ритм и частоту сокращений сердца, если отсутствует его органическое поражение.
При органическом поражении сердца заместить проводящие пути можно с помощью кардиостимулятора.
Заболевания, не связанные с патологией сердца, подлежат специфическому лечению у профильного врача. Например, при гипотиреозе пациент лечится у эндокринолога и получает заместительную гормональную терапию.
Специалисты “АВС клиник” в Москве используют индивидуальный подход к лечению болезней сердца. Они внимательно относятся ко всем деталям и нюансам жалоб, анамнеза и данных обследований, чтобы точно понять причину заболевания и назначить работающее, безопасное лечение.
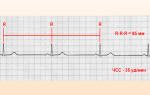
Брадикардия предсердный ритм
Предсердные ритмы. Автоматические центры в предсердиях могут продуцировать эктопические ритмы при понижении сннусовогс автоматизма или повышении автоматизма предсердных центров. Частота сокращений при предсердных ритмах обычно близка к частоте синусового ритма, однако может быть предсердная брадикардия (реже 50 сокращений в 1 мин) и предсердная тахикардия (более 90 сокращений в 1 мин). Иногда непароксизмальная предсердная тахикардия достигает большой частоты (до 150 и более сокращений в 1 мин).
Основным электрокардиографическим признаком предсердного ритма является изменение формы, амплитуды или направления зубца Р (по сравнению с синусовым Р) при его расположении перед комплексом QRS и относительно укороченной продолжительности интервала Р—Q. Желудочковый комплекс обычно не изменяется. При этих видах предсердного ритма в стандартных и грудных отведениях зубец Р может быть как положительным, так и отрицательным.
При правопредсердном верхнепереднем ритме отмечается отрицательный зубец Pv1-4. Вектор Р направлен вниз, влево и кзади.
Если источником являются заднебоковые отделы правого предсердия, то отрицательный зубец Р будет во II, III, aVF отведениях, а в aVR — двухфазный (—, +). Вектор Р направлен вверх, влево и слегка кпереди. Этот ритм называют нижнезадним правопредсердным.
При источнике ритма из нижних отделов передней стенки правого предсердия зубец Р отрицательный во II, III, aVF отведениях, а также в V1, 2. Вектор Р направлен вверх, влево и кзади. Этот вариант эктопического ритма обозначают как нижнепередний правопредсердный.
Ритм коронарного синуса характеризуется укорочением интервала Р—Q менее 0,12 с. Зубец Р в aVF, II и III отведениях отрицательный.
Левопредсердный ритм может быть из нижней части задней стенки левого предсердия и характеризуется наличием отрицательного зубца Р в aVF, II и III отведениях, а также в грудных отведениях V1-6. В этом случае в отведении V1 будет особая форма положительного зубца Р — «щит и меч» или «лук и стрела». Вектор Р направлен вправо, вверх и кпереди.
При левопредсердном задневерхнем ритме отмечается отрицательный зубец Р 1, aVL , положительный РII,III и положительный Рv1 типа «щит и меч».
Атриовентрикулярный ритм (ритм из атриовентрикулярного соединения). Атриовеитрикулярным называют ритм, при котором центр сердечного автоматизма, то есть руководство всем сердечным ритмом, временно переходит от синусно-предсердного узла к так называемому «атриовентрикулярному соединению» (нижний отдел предсердно-желудочкового узла и верхняя часть предсердно-желудочкового пучка). Последнее в этих случаях становится водителем ритма. Причина возникновения атриовентрикулярного ритма — чаще всего поражение синусно-предсердного узла функционального или органического характера. Согласно экспериментальным работам И. А. Черногорова (1961), узловой ритм возникает вследствие торможения функции синусно-предсердного узла с последующим проявлением автоматизма атриовентрикулярного соединения или вследствие периэлектротонического влияния со стороны этого узла в период его торможения (например, при синоаурикулярной блокаде). Однако может быть и повышение автоматизма атриовентрикулярного соединения.
Автоматизм атриовентрикулярного соединения выражается или в виде отдельных выскакивающих сокращений, пли в виде более длительного атриовентрикулярного ритма.
Сущность этого эктопического ритма заключается в том, что возбуждение, возникнув в атриовентрикулярном соединении, направляется одновременно вверх к предсердиям и вниз к желудочкам. В желудочках этот импульс проводится в нормальном (ортоградном) направлении через предсердно-желудочковый пучок сверху вниз, а на предсердия он распространяется в обратном (ретроградном) направлении снизу вверх, в результате чего на ЭКГ в отведениях II, III, aVF появляется отрицательный зубец Р (к минусу осей отведений II, III). В зависимости от скорости ретроградного и ортоградного распространения возбуждения в одних случаях атриовентрикулярный импульс достигает предсердий и желудочков одновременно, в других — импульс вначале достигает желудочки, затем предсердия.
Этим обусловливается та или иная последовательность их сокращений. На ЭКГ в первом случае зубца Р нет, так как он совпадает по времени с комплексом QRS. Этот ритм называют атриовентрикулярный ритмом с одновременным возбуждением предсердий и желудочков. Во втором случае отрицательный зубец Р располагается после комплекса QRS — между этим комплексом и зубцом Т. Инверсия зубиа Р происходит вследствие ретроградного возбуждения предсердий снизу вверх, то есть к отрицательному полюсу отведений II, III, aVF. Именно в этих отведениях зубец Р становится отрицательным. Этот ритм называют атриовентрккулярным с первоначальным возбуждением желудочков и последующим возбуждением предсердий. Различие в положении зубца Р и комплекса QRS М. Г. Удельной (1964) объясняет особенностями условий ретроградной проводимости между предсердно-желудочковым узлом и предсердиями.
Электрокардиографическая картина атриовентрикулярного ритма определяется отсутствием зубца Р или наличием отрицательного зубца Р после комплекса QRS. Желудочковый комплекс чаще не изменен (QRS нормальной формы и ширины — суправентрикулярная форма), так как возбуждение на желудочки распространяется от атриовентрикулярного соединения вниз, в нормальном физиологическом направлении, одновременно по всем основным ветвям предсердно-желудочкового пучка. Однако нередко желудочковый комплекс может быть слегка или значительно деформирован вследствие неполной или полной блокады ветвей предсердно-желудочкового пучка (абберантная форма QRS).
– Вернуться в оглавление раздела “Кардиология.”
ru.knowledgr.com
Брадикардия (от грека , bradys «медленный», и , кардия, «сердце»), в контексте взрослой медицины, покоящемся сердечном ритме под 60 ударами в минуту (BPM), хотя это редко симптоматическое, пока уровень не понижается ниже 50 BPM. Это иногда приводит к усталости, слабости, головокружению, и при обмороке очень низких процентов. Бодрствующий сердечный ритм ниже 40 BPM считают абсолютной брадикардией.
Во время сна медленного сердцебиения со ставками приблизительно 40-50 BPM распространены, и считаются нормальными. У отлично обученных спортсменов может также быть спортивный сердечный синдром, очень медленный сердечный ритм отдыха, который происходит как спортивная адаптация и помогает предотвратить тахикардию во время обучения. (например, у профессионального велосипедиста Мигеля Индураина был покоящийся сердечный ритм 28 BPM). Мартин Брэди считает мировой рекорд для самого медленного сердцебиения в здоровом человеке с сердечным ритмом измеренным в 2005 всего 27 bpm.
Брадикардия родственника термина используется в объяснении сердечного ритма, который, хотя не фактически ниже 60 BPM, все еще считают слишком медленным для текущего заболевания человека.
Определение
Брадикардия во взрослом – любой сердечный ритм меньше, чем (BPM), хотя признаки обычно проявляют только для сердечного ритма меньше чем 50.
Классификация
Предсердный
Предсердные брадикардии разделены на три различных типов. Первая, дыхательная аритмия пазухи, обычно находится в молодых и здоровых взрослых. Сердечный ритм увеличивается во время ингаляции и уменьшений во время выдоха. Это, как думают, вызвано изменениями в относящемся к блуждающему нерву тоне во время дыхания. Если уменьшение во время выдоха пропускает сердечный ритм ниже 60 bpm на каждом дыхании, этот тип брадикардии обычно считают мягким и признак хорошего автономного тона.
Вторым, брадикардией пазухи, является ритм пазухи меньше чем 60 bpm. Это – общее условие, найденное и в здоровых людях и в тех продуманных хорошо тренируемых спортсменах. Исследования нашли, что у 50-85% обусловленных спортсменов есть доброкачественная брадикардия пазухи, по сравнению с 23% изученного населения в целом. Сердечная мышца спортсменов стала обусловленной, чтобы иметь более высокий ударный объем и, таким образом, требует, чтобы меньше сокращений распространило тот же самый объем крови.
Третий, Больной синдром пазухи, условия покрытий, которые включают тяжелую брадикардию пазухи, синоатриальный блок, арест пазухи и синдром брадикардии-тахикардии (предсердный fibillation, порхание и судорожная наджелудочковая тахикардия).
Атриовентрикулярный центральный
Атриовентрикулярная центральная брадикардия или ритм соединения AV обычно вызываются отсутствием электрического импульса от узла пазухи. Это обычно появляется на EKG с нормальным комплексом QRS, сопровождаемым с перевернутой волной P или прежде, во время, или после комплекса QRS.
AV junctional спасение является отсроченным сердцебиением, происходящим из эктопического центра где-нибудь в соединении AV. Происходит, когда уровень деполяризации узла SA падает ниже уровня узла AV. Эта дизритмия также может появиться, когда электрические импульсы от узла SA не достигают узла AV из-за блока AV или SA. Это – защитный механизм для сердца, чтобы дать компенсацию за узел SA, который больше не обращается с деятельностью лидирования и является одной из серии резервных мест, которые могут принять функцию кардиостимулятора, когда узел SA не делает так. Это подарило бы более длинный интервал PR. junctional убегает, комплекс – нормальный ответ, который может следовать из чрезмерного относящегося к блуждающему нерву тона на узле SA. Патологические причины включают брадикардию пазухи, арест пазухи, выходной блок пазухи или блок AV.
Желудочковый
Желудочковая брадикардия, также известная как желудочковый ритм спасения или idioventricular ритм, является сердечным ритмом меньше чем 50 bpm. Это – механизм безопасности, когда есть отсутствие электрического импульса или стимулов от атриума. Импульсы, происходящие в пределах или ниже связки Его в атриовентрикулярном узле, произведут широкий комплекс QRS с сердечным ритмом между 20 и 40 bpm. Те выше связки Его, также известного как junctional, будут, как правило, располагаться между 40 и 60 bpm с узким комплексом QRS. При блокаде сердца третьей степени приблизительно 61% имеет место в системе отделения-Purkinje связки, 21% в узле AV и 15% в связке Его. Блок AV может быть исключен с EKG указание «1:1 отношения между волнами P и комплексами QRS». Желудочковые брадикардии происходят при брадикардии пазухи, аресте пазухи и блоке AV. Лечение часто состоит из администрации атропина и сердечного шагания.
Инфантильный
Для младенцев брадикардия определена как сердечный ритм меньше чем 100 bpm (нормальный, приблизительно 120-160). Недоношенные дети более вероятны, чем доношенные дети иметь периоды одышки и брадикардии; их причина ясно не понята. Некоторые исследователи думают, что периоды связаны с центрами в мозге, которые регулируют дыхание, которое не может быть полностью развито. Касание ребенка мягко или раскачивание инкубатора немного будут почти всегда заставлять ребенка начинать дышать снова, который увеличивает сердечный ритм. Лекарства (теофиллин или кофеин) могут использоваться, чтобы рассматривать эти периоды в младенцах при необходимости. Общепринятая практика относящегося к новорожденному отделения интенсивной терапии (NICU) должна в электронном виде контролировать сердце и легкие поэтому.
Причины
Эта сердечная аритмия может лежаться в основе несколькими причинами, которые лучше всего разделены на сердечные и несердечные причины.
Несердечные причины обычно вторичны, и могут включить рекреационное использование наркотиков или злоупотребление; метаболические или эндокринные проблемы, особенно в щитовидной железе; неустойчивость электролита; факторы; автономные отражения; ситуативные факторы, такие как продленный постельный режим; и автонеприкосновенность.
Сердечные причины включают острую или хроническую ишемическую болезнь сердца, сосудистую болезнь сердца, створчатую болезнь сердца или дегенеративную первичную электрическую болезнь.
В конечном счете причины действуют по трем механизмам: подавленный автоматизм сердца, блока проводимости, или кардиостимуляторов спасения и ритмов.
В целом два типа проблем приводят к брадикардиям: беспорядки синоатриального узла (узел SA) и беспорядки атриовентрикулярного узла (узел AV).
С дисфункцией узла пазухи (иногда называемый больным синдромом пазухи), там может быть приведенный в беспорядок автоматизм или ослабил проводимость импульса от узла пазухи в окружающую предсердную ткань («выходной блок»). Синоатриальные блоки второй степени могут быть обнаружены только при помощи EKG с 12 лидерством. Это трудно и иногда невозможно назначить механизм на любую особую брадикардию, но основной механизм клинически не относится к лечению, которое является тем же самым в обоих случаях больного синдрома пазухи: постоянный кардиостимулятор.
Атриовентрикулярные беспорядки проводимости (a.k.a.: Блок AV; 1 блок AV, 2 типа я блок AV, 2 типа II блок AV, 3 блока AV), может следовать из проводимости, которой ослабляют, в узле AV, или где угодно ниже его, такой как в Связке Его. Клиническая уместность, имеющая отношение к блокам AV, больше, чем тот из синоатриальных блоков.
Пациенты с брадикардией, вероятно, приобрели его, в противоположность наличию его врожденно.
Брадикардия более распространена у пожилых пациентов.
Лекарства бета-блокатора также могут замедлить сердечный ритм и уменьшиться, как сильно сердце сокращается. Бета-блокаторы могут замедлить сердечный ритм к опасному уровню, если предписано вместе с лекарствами типа блокатора канала кальция.
Брадикардия – также часть ныряющего отражения млекопитающих.
Диагноз
Диагноз брадикардии во взрослых основан на сердечном ритме меньше чем 60 bpm. Это обычно определяется или через ощупывание или через кардиограмму.
Если признаки происходят, определение электролитов может быть полезным в определении первопричины.
Управление
Лечение брадикардии зависит от того, стабилен ли человек или нестабилен. Если кислородная насыщенность низкая, дополнительный кислород должен быть обеспечен.
Стабильный
лечении на стадии становления не нуждаются, если человек бессимптомный или минимально симптоматический.
Нестабильный
Если человек нестабилен, начальная буква, рекомендуемая лечение, является внутривенным атропином. Дозы меньше чем 0,5 мг не должны использоваться, поскольку это может далее уменьшить уровень. Если это не эффективное, внутривенное inotrope вливание (допамин, адреналин), или транскожное шагание должно использоваться. Трансвенозное шагание может требоваться, если причина брадикардии не быстро обратима.