Ишемический инфаркт сердца
Различия между ишемией миокарда и инфарктом миокарда 2019
Ишемия миокарда и инфаркт миокарда – это оба условия, определяющие неудачное состояние сердечной мышцы. Хотя ишемия миокарда характеризуется уменьшением кровоснабжения сердечной ткани, что приводит к боли в груди или стенокардии, инфаркт миокарда является конечной точкой этой ишемии, которая приводит к смерти сердечной ткани из-за отсутствия кровоснабжения. Инфаркт миокарда – это то, что обычно называют сердечным приступом, и часто является результатом продолжительной и необработанной ишемии миокарда.
Разница между причинамиПричины инфаркта миокарда такие же, как и миокардиальная ишемия, поскольку необработанная ишемия миокарда приводит к инфаркту. Причины следующие:
- Болезнь коронарной артерии (САПР) является самой распространенной причиной ишемии миокарда, поскольку она возникает из-за снижения кровоснабжения, и эти артерии ответственны за регулирование кровоснабжения сердца. В этом состоянии артерии становятся узкими и теряют эластичность благодаря сбору холестериновых бляшек внутри артериальной стенки, тем самым уменьшая приток крови к самой сердечной мышце. Эта агрегация холестерина называется атеросклерозом.
- Сгустки крови, препятствующие кровообращению через артерии сердца, также могут привести к ишемии миокарда.
- Спазм коронарной артерии – это состояние, при котором мускулы в стенках артерий, питающих сердце, затягиваются, тем самым уменьшая кровоснабжение сердца.
- В дополнение к вышеуказанным причинам существует множество других факторов риска, которые оказывают большое влияние на развитие ишемии миокарда, таких как курение, жевательный табак, сахарный диабет, гипертония, повышение уровня холестерина, ожирение, отсутствие физических нагрузок и сильная семья история.
Разница между признаками и симптомами Все симптомы и симптомы ишемии миокарда наблюдаются в случае инфаркта миокарда. Наряду с этими симптомами, он может присутствовать с несколькими другими симптомами. В случае ишемии пациент испытывает чувство тяжести грудной клетки, боль или давление, особенно в центре сундука или левой стороне, и боль может ощущаться даже в области шеи, челюсти, плеча или левой руки. В редких случаях это также видно с правой стороны, с ощущением тошноты, рвоты и одышки при малейшем напряжении. В случае ишемии пациент может проявлять чрезмерное потоотделение, усталость, учащенное сердцебиение, ощущение изжоги и легкое головокружение вместе со всеми вышеперечисленными симптомами. Иногда бывает так, что пациент не может жаловаться на какие-либо из этих симптомов и страдает «тихим сердечным приступом», который наблюдается у пациентов, страдающих сахарным диабетом, с давних пор. Если ишемия является слишком внезапной и тяжелой, что приводит к мгновенному инфаркту и смерти вскоре после этого, в течение нескольких минут.
Разница в диагностике В случае ишемии коронарная ангиография может быть выполнена для выявления любого дефекта в коронарных артериях, которые питают кровью сердце, что может быть причиной ишемии. ЭКГ может показать изменения из-за недостаточной подачи крови в ткань сердца. Сердечный стресс-тест может быть сделан, чтобы вызвать симптомы, а также увидеть изменения в электрокардиограмме, вызванные этим стрессом на ткани сердца. В случае инфаркта миокарда ЭКГ будет отображать различные изменения, вызванные инфарктом. Уровни сердечных биомаркеров помогают диагностировать продолжающийся сердечный приступ или инфаркт миокарда.
Резюме Когда кровоток восстанавливается в случае ишемии, боль уменьшается в течение нескольких минут и нет постоянной травмы сердца. Это условие можно лечить, регулируя подачу крови к сердцу медицинской линии лечения в зависимости от причины проблемы, тогда как в случае инфаркта кровоток является минимальным или отсутствующим, и боль продолжается дольше, и сердечные мышцы умирают, если немедленное лечение не получено. Следовательно, желательно предпринять быстрые шаги, когда человек, как известно, страдает ишемией миокарда, чтобы предотвратить его прогрессирование до полного взорванного сердечного приступа.
Ишемический инфаркт
В мгновение ока изменить жизнь человека может ишемический инфаркт миокарда или мозга, который может случиться как в весьма пожилом, так и в достаточно молодом возрасте.
Раньше задумываться над тем, бороться с ишемией или нет, приходилось исключительно тем, кто старше 60, однако сейчас приступы бывают даже у подростков, не говоря уже о людях в возрастной категории от 30 до 50 лет.
Участившиеся случаи говорят о том, что современное поколение не особенно внимательно относится к своему здоровью. Конечно, есть и те, кто предпринимает профилактические меры (сознательных людей не так уж и мало), но в общей массе ситуация довольно плачевная.
Особенно странным это кажется с учетом того, что медицина 21 века предлагает достаточно точные методики диагностики и эффективные средства профилактики сердечно-сосудистых патологий.
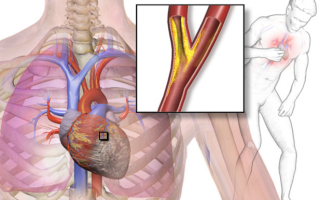
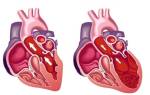
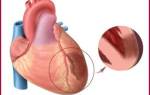
Представляя собой острую форму ИБС, ишемический инфаркт происходит, когда в миокард перестает поступать необходимое количество крови и начинается процесс отмирания клеток.
Окончательная смерть наступает приблизительно через 15-20 минут после того, как останавливается кровоснабжение, а если не оказать первую помощь и не избавиться от кровяного сгустка, закупорившего коронарную артерию, то есть опасность полной остановки «внутреннего двигателя».
Важно! Самый неблагоприятный прогноз выживаемости наблюдается при острой форме течения болезни – только 50% пациентов удается довезти до реанимационного отделения, а 1/3 часть умирает в течение года после выписки из больницы.
Схожая клиническая картина наблюдается при поражении сосудов мозга – в этом случае тромб закрывает просвет, через который кислород и полезные микроэлементы поступают к нервным клеткам.
Если некротический очаг имеет небольшие размеры, ишемический инфаркт мозга может не иметь значительных последствий для здоровья, по крайней мере, у тех, кто в точности следует советам кардиологов и проходит полный курс реабилитации.
При поражении нервной системы всегда есть опасность повреждения зон, отвечающих за движение, зрение, речь и т.д. – поскольку клетки мозга не восстанавливаются, полное восстановление всех функций для таких пациентов невозможно.
Факторы, способствующие развитию патологии
Общей причиной, которая вызывает не только инфаркты, но и многие другие сердечно-сосудистые заболевания, является атеросклероз, а точнее – тромбоэмболия, которая развивается в результате разрыва атеросклеротических бляшек.
Важно! Хотя под сердечным приступом чаше всего понимают ишемический инфаркт, существует и геморрагическая форма, которая встречается значительно реже. По разным данным, этот вариант проявления патологии фиксируется у 3-7 процентов пострадавших.
Близко «познакомиться» с некрозом тканей сердца в том или ином возрасте могут как женщины, так и представители сильного пола, хотя мужчины, конечно же, опережают слабый пол по количеству случаев. С другой стороны, симптоматика у женщин не столь выразительная, поэтому они обращаются за медицинской помощью гораздо позже, из-за чего показатели смертности у них существенно выше.
Понятно, что людям с диагнозом ишемическая болезнь сердца, инфаркт миокарда грозит в гораздо большей степени, хотя при условии грамотного профилактического лечения можно прожить долгую жизнь без сердечных приступов.
Многочисленные исследования в области кардиологии позволили установить прямую взаимосвязь между вероятностью столкнуться с некрозом клеток задней или передней стенки миокарда и такими факторами как:
- переизбыток холестерина в крови (свыше 5ммоль/литр);
- недостаток физической активности;
- лишний вес и ожирение;
- плохая наследственность – во многих семьях болезнь передается «по наследству», так что если были случаи сердечных приступов у родственников возрастом до 50 лет, то это серьезный повод задуматься над мерами профилактики ишемического инфаркта сердца;
- хроническая артериальная гипертензия или сахарный диабет;
- увлечение сигаретами – курение относится к наиболее «весомым» факторам риска, поэтому первое, что советуют доктора всем желающим избежать проблем с сосудами – забыть о табачных изделиях раз и навсегда.
Важно! Есть мнение, что вероятность сердечного приступа выше у лысых мужчин – ученые связывают это с тем, что у них повышен уровень андрогена, а гормональный дисбаланс, как известно, вызывает повышение АД и уровня холестерина в организме.
Как определить, что у человека инфаркт?
Перепутать сердечный приступ с другими заболевания весьма сложно, за исключением тех случаев, когда он протекает бессимптомно либо в нетипичной (гастралгической, астматической) форме.
Предвестником гибели части миокарда служит сильная боль в левой стороне груди, которая возникает внезапно и не купируется приемом нитроглицерина. У некоторых неприятные ощущения локализуются в одной месте, а другие жалуются на ее распространение в межлопаточную или шейную зону. Также возможны боли в нижней челюсти и левой руке.
Как правило, в дополнение к «сердечной» симптоматике у больных наблюдается:
- озноб;
- бледность кожи;
- снижение количества ударов сердца в минуту;
- трудности с дыханием (иногда одышка);
- секундные или длительные обмороки;
- головокружения;
- общая мышечная слабость и неспособность передвигаться самостоятельно.
Больше половины из тех, кто страдает артериальной гипертензией, рано или поздно переживают ишемический инфаркт головного мозга, хотя данная болезнь и не является его основной причиной.
Главная проблема состоит в нарушении кровоснабжения, что может быть вызвано как атеросклерозом, так и другими системными нарушениями, например, активным ревматическим эндокардитом, липидным дисбалансом, мерцательной аритмией, расслаивающейся аневризмой аорты и т.д.
Признаком повреждения клеток мозга может быть сильное головокружение и потемнение в глазах, речевые дисфункции, онемение конечностей (парезы и паралич), а также сильная головная боль, иррадиирующая в шею.
Ишемическая болезнь сердца и инфаркт миокарда
Буквально на днях я получила небольшое письмо от старого доброго друга о случае, который произошёл с ним. Ночью у него появилась сильная сжимающая боль в груди, которая отдавала в левую руку, нижнюю челюсть, а также были другие жалобы. Он вызывал “скорую” два раза. Конечно же, делали электрокардиограмму (ЭКГ), вводили что-то внутривенно (оказалось, что это не были обезболивающие или “сердечные” препараты), предлагали поехать в больницу, но больной отказался. На другой день к нему явилась участковый терапевт, ничего толком не сказала, посмотрела ЭКГ и… исчезла? А что же дальше? И какой же диагноз был у моего друга?
Не надо быть узконаправленным специалистом в области кардиологии (я ведь тоже не кардиолог), но все-таки классические признаки ишемической болезни сердца (ИБС) может распознать любой врач. А то, что у моего друга был приступ стенокардии (разновидность ИБС, а проще говоря – грудная жаба), а может, даже и инфаркт миокарда (ИМ) (микроинфаркт), сомнений практически нет. Возможны и другие заболевания, не спорю, но на первое место в списке всех предположительных диагнозов я бы поставила именно ИБС. Почему?
Сердце – это мышечный полый орган, выполняющий функцию насоса в нашем организме. Именно от работы сердечной мышцы зависит и нормальное кровенаполнение всего организма. Когда сердце сжимается, сердечная мышца получает минимум крови для собственного потребления, но во время расслабления сердца (которое длится доли секунды) кровенаполнение сердца (его мышечных стенок) возрастает. С кровью к тканям органов поступает кислород, который необходим в процессах жизнедеятельности клеток тканей. Если кровенаполнение страдает, значит, не хватает кислорода, поэтому происходит ишемия ткани, т.е. вместо процессов синтеза наступают процессы распада (омертвления). В тканях появляются токсические вещества, которые усугубляют это омертвление ещё больше. Так возникает порочный круг, и если вовремя не улучшить кровоснабжение пострадавшей ткани, то могут возникнуть серьезные осложнения.
Сердце старается компенсировать нехватку кислорода по-разному и довольно длительно без особых признаков, на которые человек обращал бы внимание. Это – изменения в ритме сокращений сердца, утолщение стенок сердца, особенно его левой половины, самозаживление небольших повреждений, связанных с плохим кровоснабжением разных участков сердца. Часто только ЭКГ или эхокардиография может показать имеющиеся скрытые проблемы, которые могут стать предрасполагающим фактором к более серьезным нарушениям сердечной деятельности.
Ишемическая болезнь сердца включает в себя сразу несколько диагнозов, которые отражают этапность заболевания, то есть, от простой стенокардии до острой или хронической недостаточности сердца.
Надо принять к сведению, что во всем мире сердечно-сосудистые заболевания занимают первое (в ряде стран второе) место по смертности и заболеваемости взрослого населения. Чаще всего болеют мужчины, и пик заболевания ИБС выпадает на возрастную категорию от 50 до 60 лет.
Существует пять самых серьезных факторов риска:
- курение – этот риск может быть снижен на половину (50%!) при прекращении курения;
- диабет – часто вызывает микро- и макрососудистые осложнения;
- гипертония (повышенное кровяное давление) – влияние этого фактора зависит от степени и длительности протекания заболевания;
- семейная история – если среди близких родственников есть больные ИБС, то шанс заболеть человеку увеличивается;
- повышенное содержание жиров в крови (гиперлипидемия) – довольно часто генетически предрасположено, но так же во многом зависит от диеты.
К менее серьезным факторам риска относятся:
- ожирение – увеличение веса больше, чем на 30% от идеального веса;
- малоподвижный образ жизни;
- общая нервная депрессия – серьезный фактор для увеличения острых инфарктов миокарда.
Признаки, возникающие при ИБС, зависят от степени поражения сердечной мышцы. Если нехватка кислорода кратковременная, то боль в области груди, в основном слева и спереди, незначительная и может пройти сама по себе, особенно после нескольких минут отдыха. Но с возрастом происходит накопление факторов риска, поэтому процессы компенсации страдают, появляется все больше и чаще серьезных признаков, в первую очередь боль, одышка, чувство дискомфорта в грудной клетке.
А что такое инфаркт миокарда? Это острая нехватка крови (кислорода), которая приводит к быстрому повреждению сердечной мышцы, вызывая очаги её омертвления. Диагноз ИМ основан на истории заболевания (как и когда возникла боль, её интенсивность, другие признаки, другие заболевания), на ЭКГ и на сердечных энзимах (веществах, уровень которых определяют в крови).
Всегда необходимо помнить, что если сжимающая острая боль продолжается больше 30 минут, не уменьшается приемом таблетки нитроглицерина, то ИМ в данном случае не исключен. Надо также помнить, что 30% (это почти одна треть!) всех инфарктов миокарда протекает « тихо » , то есть без особых признаков или интенсивной боли. Это относится к диабетикам, старшим людям, больным гипертонией.
Электрокардиограмма (ЭКГ) не всегда покажет классические признаки ИМ, в первую очередь зубец Q, как нас учили в медицинских учреждениях. Этот зубец является нормой в III и VI (эта информация для врачей, поэтому пусть извинят меня читатели за такую специфичность). Примите к сведению также, что этот зубец появляется только при развитии трансмурального ИМ. Всегда необходимо учитывать его ширину и глубину. В первую очередь обращайте внимание на зубец T и ST-сегмент.
Вопрос такой: у больного заподозрили ИМ, но он отказался ехать в больницу. Что дальше делать? Да, у каждого человека есть право решать вопрос госпитализации, то есть вопрос своей жизни. И не стоит обижаться медицинскому персоналу, если вдруг больной отказался от лечения. Сейчас условия во многих больницах бывшего Союза таковы, что лежать дома куда благоприятнее, чем лежать в больнице, где и с отоплением проблемы, и с медикаментами, и с питанием. Моему отцу пришлось брать с собой собственное постельное белье, покупать самому лекарства в аптеках, а мама моталась три раза на день с авоськами с едой…
В первую очередь, необходимо спокойно разъяснить больному, какие могут быть осложнения, если он все-таки откажется от госпитализации. И обязательно необходимо подумать о профилактике повторной ишемии сердца и её осложнений.
Во всем мире давно уже разработаны очень хорошие схемы профилактики/лечения ИБС. И они действуют неплохо! Положительный результат таких схем известен, подтвержден и не вызывает сомнения.
Я предлагаю вам следующие советы, но не забывайте: начиная любой курс лечения, даже профилактический, посоветуйтесь со своим личным врачом, который знает ваши проблемы лучше, который может назначить необходимое дополнительное исследование, выписать необходимые медикаменты, учитывая все за и против.
1. Прекращение курения – это трудно решаемая задача, во многом зависит от воли самого человека. Бросать курение можно постепенно или внезапно, польза для здоровья будет в любом случае (50%).
2. Переход с малоподвижного образа жизни на подвижный (прогулки на свежем воздухе, упражнения).
3. Контроль кровяного давления. Устранение причин повышенного давления.
4. Контроль уровня сахара в крови.
5. Диета (уменьшение потребления жирной пищи, частичная замена жиров животного происхождения жирами растительного происхождения, ограничение потребления соли). Снижение содержания жиров в крови специальными медицинскими препаратами (посоветуйтесь с врачом).
6. Сердечные медикаменты – вид, дозу и длительность приема может определить ваш лечащий врач, учитывая показания и противопоказания.
7. Аспирин по 1 таблетке (325 мг) ежедневно.
8. Нитроглицерин (и другие нитраты) – не существует достоверных данных, что уровень поражения сердечной мышцы будет меньшим, но нитраты частично расслабляют сердечную мышцу, а также расширяют сердечные сосуды, снижая, таким образом, потребление кислорода сердцем. Необходимо применять нитраты интервалами с обязательными кратковременными перерывами для предупреждения привыкания сердечной мышцы к препарату.
9. Препараты, блокирующие каналы кальция – назначаются с учетом данных ЭКГ, не всегда желательны у определенной категории больных (советуйтесь с врачом).
Профилактика и лечение всегда должны быть индивидуальными и контролируемыми, как самим больным, так и его лечащим врачом. Не бойтесь задавать вопросы своим врачам, ибо вы доверяете им свое здоровье, а значит и свою жизнь. А вы, дорогие коллеги, не бойтесь отвечать на вопросы правдиво, и даже если вам не всегда ответ известен, то для этого существует медицинская литература, помощь другого коллеги, дискуссионные группы.
ишемическая болезнь сердца, инфаркт миокарда, боль в груди