Абдоминальная форма инфаркта миокарда симптомы
Как распознать абдоминальный инфаркт миокарда и что делать дальше
В моей практике периодически встречаются атипичные случаи острых нарушений сердечного кровообращения. Причем не так уж редко, как хотелось бы. К ним относится и абдоминальный инфаркт. Я считаю своим долгом предупредить больных и их родственников о существовании таких состояний. Определить их причину и опасность этого клинического варианта сразу не всегда может даже врач, не говоря уже о самих больных и их близких. Предлагаю подробнее поговорить об этом в сегодняшней статье.
О болезни
При классической болевой, или ангинозной форме ИМ мы наблюдаем такие признаки:
- сильные загрудинные боли с отдачей в левую половину головы и руку, межлопаточную область;
- обильное выделение холодного пота;
- сильное беспокойство, переходящее в страх смерти;
- резкое появление слабости и одышки.
Пациент, морально готовый к такой ситуации, сможет вовремя вызвать скорую помощь, и его правильные действия в догоспитальный период помогут минимизировать последствия. Но когда острые ишемические нарушения проявляются по-другому, больной может сильно навредить себе неправильным самолечением и запоздалым вызовом неотложки.
Особенности симптомов
В моей практике эта разновидность ИМ чаще встречалась у пациентов 45-50 лет. Поэтому при жалобах на проблемы с желудком у больных этого возраста я рекомендую проверить сердце.
Спровоцировать приступ могут разные причины. Если перелистать истории, то можно увидеть записи о предшествовавших чрезмерных физических нагрузках, стрессах или сильном переедании во время семейного торжества.
Основные симптомы абдоминальной формы инфаркта миокарда, определяются его названием. Они связаны с неприятными ощущениями в брюшной полости, а не в грудной, как это можно было бы ожидать от нарушений работы сердца:
- болит в подложечной области -верхней части живота, с возможным распространением по передней стенке;
- начинается сильная изжога и отрыжка;
- появляется тошнота, которая переходит в рвоту;
- вздувается живот из-за усиления метеоризма.
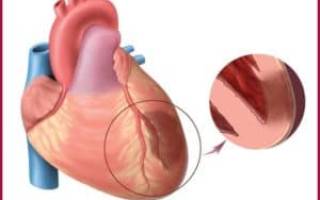
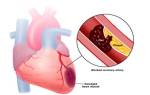
Все эти диспептические расстройства имеют кардиологический патогенез. Проще говоря, они проявляются потому, что возникает тромб на задней стенке одного из желудочков или перегородке между ними. Это приводит к появлению некротического очага, окруженного зоной стеноза — ослабленного кровообращения из-за сужения сосудов.
Но близость этого участка к органам пищеварения создает синдром, обманчиво напоминающий гастроэнтерические нарушения.
Острая стадия приступа длится 20-60 минут, развивается волнообразно, постепенно. Если больного опросить внимательнее, и он в состоянии прислушаться к своим ощущениям, то боли за грудиной и в области сердца он тоже должен почувствовать.
Ключевые моменты диагностики
Очень важно, чтобы абдоминальная форма инфаркта миокарда была распознана как можно быстрее.
Основное подтверждение этому диагнозу дает ЭКГ. У бригады скорой должен быть переносной электрокардиограф. Появление и размер патологических зубцов кардиограммы могут указать на место и размер пораженного очага. Если результаты мобильного обследования покажут нарушение проводимости сердечной мышцы, то больного нужно срочно госпитализировать.
Уточняется и окончательно подтверждается гастралгический вариант ИМ в стационаре с помощью лабораторных экспресс-тестов. О повреждении сердечной мышцы свидетельствует наличие в крови кардиомаркеров:
- миоглобина и тропонинов –белков мышечных клеток, они выходят в кровь при нарушении целостности мембран;
- АСТ и АЛТ – ферментов, повышение уровня которых говорит о повреждении внутренних тканей.
Желательно также сделать коронарную ангиографию.
Отличия от болезней со схожими проявлениями
Давайте разберемся, как отличить острую форму ишемии сердца от заболеваний органов пищеварения с похожими признаками. Поможет дать дифференциальный диагноз знание этих симптомов.
- Прободную язву желудка можно отличить по:
- красноватым прожилкам в каловых массах,
- бледности,
- частому и слабому пульсу.
- При остром перитоните боли будут в области брюшины, то есть не в верхней части живота, в ближе к средней.
- На желчекаменную болезнь указывают:
- желтушная кожа и белки глаз,
- обесцвеченный кал,
- потемнение мочи,
- локализацию боли в подреберье справа.
- Для пищевого отравления характерная диарея с запахом, который различает в зависимости от вида возбудителя.
- При воспалении пищевода, или эзофагите, больно делать глотательные движения, а в рвотных массах видны кровяные прожилки.
- В случае абдоминального инфаркта, то есть появления тромба в мезентериальных артериях, у боли будет разлитой, а не локализованный характер.
- Для острого панкреатита характерны жалобы на опоясывающую боль с иррадиацией в ребра и лопатки.
Обратите внимание, что при остром ишемическом состоянии намного слабее действуют лекарства, которые обычно помогают при перечисленных болезнях: обезболивающие, спазмолитики, пищеварительные ферменты, обволакивающие.
При наличии в анамнезе одной из болезней со схожими симптомами ее проявления накладываются на картину сердечного приступа и видоизменяют ее.
Какое лечение предстоит больному
Обычно человек знает о том, что у него развивается ИБС и готов к ее острому проявлению.
В этой ситуации нужно соблюдать четкий алгоритм действий:
- Вызвать скорую помощь.
- Лечь на кровать или диван так, чтобы голова была приподнята.
- Положить под язык одну или две таблетки «Нитроглицерина» и рассасывать их, но не глотать.
- Через 5 минут опять принять две таблетки того же «Нитроглицерина».
- Если через 20 минут боль не прошла, выпить аспирин, тоже две таблетки.
Желательно обеспечить доступ свежего воздуха.
В стационаре, обычно в реанимационном отделении, после подтверждения диагноза начинается интенсивное лечение.
Оно включает в себя:
- обезболивание сильными анальгетиками;
- защита сердечной мышцы от гипоксии – кислородного голодания;
- попытки растворить тромб с помощью специальных препаратов, то есть осуществить тромболизис;
- при необходимости хирургическое вмешательство.
После снятия острого состояния идет длительный этап комплексной восстановительной терапии. Из своей практики могу вспомнить много примеров успешного излечения и возвращения к активной жизни у больных, выполнявших все мои рекомендации.
Профилактика инфарктных состояний
Повреждение кровеносных сосудов сердца намного легче предотвратить, чем лечить.
Для этого нужно соблюдать ряд простых правил:
- избавиться от вредных зависимостей, таких как курение и злоупотребление алкоголем;
- изменить пищевые привычки, сделав выбор в пользу грубой клетчатки и белков в ущерб избытку жиров и углеводов;
- увеличить аэробные нагрузки хотя бы до 8000 шагов в день;
- ежедневно контролировать артериальное давление, ежегодно посещать клинику для диспансеризации и делать ЭКГ;
- принимать каждый день по 75 мг «Аспирина» – но это подойдет людям с относительно здоровыми печенью и почками.
Распознать абдоминальный ИМ – сложная задача даже для опытного терапевта. Но возможность быстро получить кардиограмму и экспресс-тесты, подтверждающие некроз в сердечной мышце, значительно упрощает эту проблему. Там, где больницы и мобильные бригады обеспечены хорошим оборудованием, смертность от нетипичных форм ишемии сокращается на 20-30%.
Увеличивает выживаемость после острых нарушений сердечного кровообращения на 50-60% знанием самим больным типичных и атипичных признаков, а также правил неотложной самопомощи.
Для подготовки материала использовались следующие источники информации.
Абдоминальный инфаркт — особенности проявления и лечения
Инфаркт миокарда — болезнь сердца, о которой слышал каждый человек. Классическая картина выглядит так: неожиданно возникают острые болезненные ощущения в грудной клетке, отдающие в правую лопаточную часть, плечевой сустав и шею, человеку становится трудно дышать, возникает неконтролируемое чувство страха. Но иногда болезнь протекает в атипичной форме.
Не каждый человек знает, что боль, которая ощущается в брюшной области, вовсе не свидетельствует о проблемах с желудком или панкреатите, это один из типов тяжелого состояния сердца — абдоминальная форма инфаркта миокарда.
Особенности проявления
Ишемическая болезнь характеризуется нарушенным кровообращением, ведущим к возникновению очагов омертвления в сердечной мышце, в остром течении наступает состояние, именуемое «инфарктом». Наиболее частая дислокация зоны поражения — передняя стенка левого желудочка. Тогда как абдоминальный (атипичный) инфаркт характерен для людей, у которых развился некроз в задней стенке сердечной мышцы, расположенной близко к диафрагме.
Главной особенностью болезни являются нетипичные боли, которые больной ощущает в подложечной области или слева под ребрами.
Пациент в момент возникновения болей чувствует сильное возбуждение, обильно потеет, начинает мучительно икать. При пальпации живота больного болезненные ощущения не усиливаются, нет симптомов раздражения брюшины, живот не напряжен.
Абдоминальный (гастралгический) инфаркт миокарда развивается в основном у пациентов преклонного возраста, имеющих генетическую предрасположенность к атеросклеротическим поражениям сосудов, питающих сердце. Существует ряд заболеваний, которые могут привести к развитию атипичной формы инфаркта:
- устойчивая гипертония;
- сахарный диабет;
- плохое коронарное кровообращение;
- атеросклероз;
- стенокардия.
Атипичная форма болезни встречается в последнее время все чаще и может быть диагностирована даже у молодых людей. Смазанная клиническая картина зачастую служит поводом для ошибочной постановки диагноза.
Как вариант, пациент подозревает у себя пищевое отравление, язвенную болезнь, приступ панкреатита.
Характерные симптомы
Симптомы абдоминального инфаркта миокарда очень своеобразны:
- человек может ощущать сильную боль в области печени, поджелудочной железы, желудка. Через некоторое время болезненные ощущения начинают возникать в области грудины и по всей брюшной полости;
- у больного появляются расстройства в желудочно-кишечном тракте, нетипичные для болезней сердца;
- в начальной стадии пациент чувствует сильную тошноту, часто сопровождающуюся рвотой;
- позже возникает отрыжка, вздутие живота, появляется сильная изжога, тревога;
- кожные покровы пациента бледные, на лице выступает испарина, губы синие, язык чистый.
Оказание первой помощи
Оказание первичной помощи пациенту, у которого предположительно развился атипичный инфаркт миокарда, ничем не отличается от неотложной помощи при любых сердечных заболеваниях.
Сложность возникает лишь в том, что диагностировать самостоятельно эту болезнь практически невозможно, жалобы больного не соответствуют типичным симптомам, свойственным инфаркту.
Основная задача при оказании первой помощи — успокоить больного и в кратчайшие сроки вызвать бригаду медиков. При первых признаках на атипичное развитие болезни, следует:
- Снять с человека все сдавливающие предметы (галстук, шейный платок, ремень), мешающие дыханию, ослабить или расстегнуть одежду.
- Посадить в удобную позу на стул или кресло, прислонив туловище к спинке. Можно положить больного набок, согнув ноги в коленях.
- Открыть окно, направив на пациента поток свежего воздуха.
- Дать человеку таблетку нитроглицерина или предложить принять аспирин (не менее 300 мг), предварительно растворив его в небольшом количестве воды.
- Вызвать машину «Скорой помощи», четко объяснив диспетчеру симптомы заболевания.
- Если врачебная помощь задерживается, самостоятельно доставить больного в ближайшее медицинское учреждение.
Такой алгоритм действий может спасти пациенту жизнь, данная патология часто сопровождается остановкой сердца. Высокая смертность от атипичной формы инфаркта обусловлена трудностями диагностирования и поздним обращением за медицинской помощью.
Дифференциальная диагностика
Атипичное течение заболевания приводит к тому, что его диагностирование часто бывает затруднено, из этого следует неправильное лечение на ранней стадии заболевания.
Для правильной постановки диагноза требуется провести дифференциальную диагностику, чтобы исключить следующие болезни с похожими симптомами:
- панкреатит;
- аппендицит;
- холецистит;
- пищевое отравление;
- синдром непроходимого кишечника;
- прободная язва.
Предварительная диагностика проводится на основании жалоб, изучении истории болезни пациента, опросе родных о состоянии больного. Физический осмотр включает в себя пальпацию брюшной области на предмет болезненности и напряженности в области брюшной стенки.
Окончательный диагноз может быть поставлен после проведения ЭКГ, лабораторных исследований крови, коронарографии. Изучив патогенез болезни, врач назначает адекватное лечение.
Особенности лечения гастралгического инфаркта
Лечение атипичной формы заболевания возможно только в стационаре, больной должен постоянно находиться под полным контролем специалистов. Лечение включает в себя как медикаментозные, так и терапевтические методики.
Болезнь нельзя врачевать самостоятельно, используя народные средства, смертность от гастралгического инфаркта является самой высокой среди заболеваний сердца.
Терапевтическое лечение включает в себя:
- Полное ограничение двигательной активности пациента.
- Строжайшее соблюдение постельного режима.
- Нахождение в состоянии абсолютного покоя.
- Назначение пациенту специального питания.
- Медикаментозные меры.
Медикаментозные меры, предпринимаемые для лечения, направлены на снятие болезненных проявлений, предупреждение развития осложнений и побочных эффектов, купирование заболевания и улучшения состояния пациента.
Лекарства, назначаемые больному:
- Сильнодействующие анальгетики. Препараты назначают, чтобы купировать болезненный синдром.
- Бета-блокаторы. Предназначены для снятия сужения сосудов.
- Седативные лекарства. Они помогают снять тревожность, успокоить нервную систему пациента.
- Препараты, служащие для разжижения крови.
- Лекарственные средства, способные уничтожать образовавшиеся тромбы.
- Препараты, влияющие на частоту сокращения сердечных мышц.
- Лекарства, понижающие уровень кислотности и улучшающие работу ЖКТ.
- Антикоагулянты, препятствующие свертыванию крови и образованию тромбов.
При возникновении осложнений пациенту может быть прописан ряд дополнительных медикаментозных средств. Все назначения проводит врач на основании лабораторных анализов, анамнеза заболевания и общего состояния пациента.
Сложность диагностирования может привести к срочному оперативному вмешательству, необходимому для спасения жизни больного. Существует несколько распространенных хирургических методик, применяемых в современной медицине:
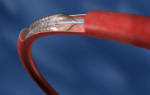
- Коронарная ангиопластика. Суть методики заключается в том, что в суженный сосуд, подвергшийся необратимым изменениям, вводится специальная трубочка, расширяющая его. Так восстанавливается нормальный кровоток.
- Аортокоронарное шунтирование. Операция представляет из себя следующее: хирург создает дополнительный путь для нормального кровотока из вены больного, обходя место, подвергшееся некрозу тканей.
Возможные осложнения
Длительное отсутствие медицинской помощи, неправильный диагноз и несвоевременное лечение приводят к серьезным осложнениям. У пациента могут развиться следующие болезни:
Одно из осложнений, присущих заболеванию — разрыв сердечной стенки. При запоздалом лечении возможен смертельный исход.
Для исключения развития болезни следует соблюдать профилактические меры:
- раз в год посещать кардиолога;
- при наличии атеросклероза, ИБС, устойчивой гипертензии ежегодно делать ЭКГ или коронарную ангиографию сосудов сердца;
- вести здоровый образ жизни;
- внести коррективы в режим дня и питание.
Абдоминальный инфаркт — особенности проявления и лечения
Инфаркт миокарда — болезнь сердца, о которой слышал каждый человек. Классическая картина выглядит так: неожиданно возникают острые болезненные ощущения в грудной клетке, отдающие в правую лопаточную часть, плечевой сустав и шею, человеку становится трудно дышать, возникает неконтролируемое чувство страха. Но иногда болезнь протекает в атипичной форме.
Не каждый человек знает, что боль, которая ощущается в брюшной области, вовсе не свидетельствует о проблемах с желудком или панкреатите, это один из типов тяжелого состояния сердца — абдоминальная форма инфаркта миокарда.
Особенности проявления
Ишемическая болезнь характеризуется нарушенным кровообращением, ведущим к возникновению очагов омертвления в сердечной мышце, в остром течении наступает состояние, именуемое «инфарктом». Наиболее частая дислокация зоны поражения — передняя стенка левого желудочка. Тогда как абдоминальный (атипичный) инфаркт характерен для людей, у которых развился некроз в задней стенке сердечной мышцы, расположенной близко к диафрагме.
Главной особенностью болезни являются нетипичные боли, которые больной ощущает в подложечной области или слева под ребрами.
Пациент в момент возникновения болей чувствует сильное возбуждение, обильно потеет, начинает мучительно икать. При пальпации живота больного болезненные ощущения не усиливаются, нет симптомов раздражения брюшины, живот не напряжен.
Абдоминальный (гастралгический) инфаркт миокарда развивается в основном у пациентов преклонного возраста, имеющих генетическую предрасположенность к атеросклеротическим поражениям сосудов, питающих сердце. Существует ряд заболеваний, которые могут привести к развитию атипичной формы инфаркта:
- устойчивая гипертония;
- сахарный диабет;
- плохое коронарное кровообращение;
- атеросклероз;
- стенокардия.
Атипичная форма болезни встречается в последнее время все чаще и может быть диагностирована даже у молодых людей. Смазанная клиническая картина зачастую служит поводом для ошибочной постановки диагноза.
Как вариант, пациент подозревает у себя пищевое отравление, язвенную болезнь, приступ панкреатита.
Характерные симптомы
Симптомы абдоминального инфаркта миокарда очень своеобразны:
- человек может ощущать сильную боль в области печени, поджелудочной железы, желудка. Через некоторое время болезненные ощущения начинают возникать в области грудины и по всей брюшной полости;
- у больного появляются расстройства в желудочно-кишечном тракте, нетипичные для болезней сердца;
- в начальной стадии пациент чувствует сильную тошноту, часто сопровождающуюся рвотой;
- позже возникает отрыжка, вздутие живота, появляется сильная изжога, тревога;
- кожные покровы пациента бледные, на лице выступает испарина, губы синие, язык чистый.
Оказание первой помощи
Оказание первичной помощи пациенту, у которого предположительно развился атипичный инфаркт миокарда, ничем не отличается от неотложной помощи при любых сердечных заболеваниях.
Сложность возникает лишь в том, что диагностировать самостоятельно эту болезнь практически невозможно, жалобы больного не соответствуют типичным симптомам, свойственным инфаркту.
Основная задача при оказании первой помощи — успокоить больного и в кратчайшие сроки вызвать бригаду медиков. При первых признаках на атипичное развитие болезни, следует:
- Снять с человека все сдавливающие предметы (галстук, шейный платок, ремень), мешающие дыханию, ослабить или расстегнуть одежду.
- Посадить в удобную позу на стул или кресло, прислонив туловище к спинке. Можно положить больного набок, согнув ноги в коленях.
- Открыть окно, направив на пациента поток свежего воздуха.
- Дать человеку таблетку нитроглицерина или предложить принять аспирин (не менее 300 мг), предварительно растворив его в небольшом количестве воды.
- Вызвать машину «Скорой помощи», четко объяснив диспетчеру симптомы заболевания.
- Если врачебная помощь задерживается, самостоятельно доставить больного в ближайшее медицинское учреждение.
Такой алгоритм действий может спасти пациенту жизнь, данная патология часто сопровождается остановкой сердца. Высокая смертность от атипичной формы инфаркта обусловлена трудностями диагностирования и поздним обращением за медицинской помощью.
Дифференциальная диагностика
Атипичное течение заболевания приводит к тому, что его диагностирование часто бывает затруднено, из этого следует неправильное лечение на ранней стадии заболевания.
Для правильной постановки диагноза требуется провести дифференциальную диагностику, чтобы исключить следующие болезни с похожими симптомами:
- панкреатит;
- аппендицит;
- холецистит;
- пищевое отравление;
- синдром непроходимого кишечника;
- прободная язва.
Предварительная диагностика проводится на основании жалоб, изучении истории болезни пациента, опросе родных о состоянии больного. Физический осмотр включает в себя пальпацию брюшной области на предмет болезненности и напряженности в области брюшной стенки.
Окончательный диагноз может быть поставлен после проведения ЭКГ, лабораторных исследований крови, коронарографии. Изучив патогенез болезни, врач назначает адекватное лечение.
Особенности лечения гастралгического инфаркта
Лечение атипичной формы заболевания возможно только в стационаре, больной должен постоянно находиться под полным контролем специалистов. Лечение включает в себя как медикаментозные, так и терапевтические методики.
Болезнь нельзя врачевать самостоятельно, используя народные средства, смертность от гастралгического инфаркта является самой высокой среди заболеваний сердца.
Терапевтическое лечение включает в себя:
- Полное ограничение двигательной активности пациента.
- Строжайшее соблюдение постельного режима.
- Нахождение в состоянии абсолютного покоя.
- Назначение пациенту специального питания.
- Медикаментозные меры.
Медикаментозные меры, предпринимаемые для лечения, направлены на снятие болезненных проявлений, предупреждение развития осложнений и побочных эффектов, купирование заболевания и улучшения состояния пациента.
Лекарства, назначаемые больному:
- Сильнодействующие анальгетики. Препараты назначают, чтобы купировать болезненный синдром.
- Бета-блокаторы. Предназначены для снятия сужения сосудов.
- Седативные лекарства. Они помогают снять тревожность, успокоить нервную систему пациента.
- Препараты, служащие для разжижения крови.
- Лекарственные средства, способные уничтожать образовавшиеся тромбы.
- Препараты, влияющие на частоту сокращения сердечных мышц.
- Лекарства, понижающие уровень кислотности и улучшающие работу ЖКТ.
- Антикоагулянты, препятствующие свертыванию крови и образованию тромбов.
При возникновении осложнений пациенту может быть прописан ряд дополнительных медикаментозных средств. Все назначения проводит врач на основании лабораторных анализов, анамнеза заболевания и общего состояния пациента.
Сложность диагностирования может привести к срочному оперативному вмешательству, необходимому для спасения жизни больного. Существует несколько распространенных хирургических методик, применяемых в современной медицине:
- Коронарная ангиопластика. Суть методики заключается в том, что в суженный сосуд, подвергшийся необратимым изменениям, вводится специальная трубочка, расширяющая его. Так восстанавливается нормальный кровоток.
- Аортокоронарное шунтирование. Операция представляет из себя следующее: хирург создает дополнительный путь для нормального кровотока из вены больного, обходя место, подвергшееся некрозу тканей.
Возможные осложнения
Длительное отсутствие медицинской помощи, неправильный диагноз и несвоевременное лечение приводят к серьезным осложнениям. У пациента могут развиться следующие болезни:
Одно из осложнений, присущих заболеванию — разрыв сердечной стенки. При запоздалом лечении возможен смертельный исход.
Для исключения развития болезни следует соблюдать профилактические меры:
- раз в год посещать кардиолога;
- при наличии атеросклероза, ИБС, устойчивой гипертензии ежегодно делать ЭКГ или коронарную ангиографию сосудов сердца;
- вести здоровый образ жизни;
- внести коррективы в режим дня и питание.
Абдоминальная форма инфаркта миокарда симптомы
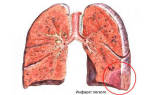
Астматический статус (10% случаев) — на первый план выходят явления ОЛЖН (КА или альвеолярный ОЛ), обусловленные слабостью ЛЖ. Нет болей в сердце (они уходят на второй план, слабо выражены), но больным трудно дышать: имеется немотивированный приступ нарастающего удушья (или ОЛ) с кашлем, иногда с прожилками крови, а потом и с пенистой мокротой. Довольно часто таким больным ставят диагноз леточной патологии (БА). Этот вариант начала ИМ чаще встречается у пожилых больных с длительными АГ или ИБС с симптоматикой ХСН, постинфарктным и атеросклеротическим кардиосклерозом или на фоне ИМ сосочковых мышц с появлением относительной недостаточности митрального клапана. Астматический статус обусловливает более тяжелый прогноз вследствие обширности пораженной зоны миокарда.
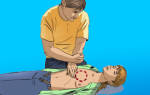
Абдоминальная форма (с симптомами «острого живота») встречается в 2% случаев, чаще при нижнедиафрагмальном трансмуральном ИМ. У больных появляются нестерпимые боли в верхней части живота — эпигастральной области (рефлекторные, за счет солнечного сплетения) на фоне диспепсии (тошнота и рвота, не приносящие облегчения); реже отмечаются понос или парез кишечника. Если попросить больного указать место боли, то он покажет, как правило, на мечевидный отросток и нижнюю часть грудины. Это очень важный симптом — больной жалуется на боль по всему животу, а рукой показывает в область грудины. При патологии же органов брюшной полости больной будет показывать на живот. Проверка этого симптома позволит избежать ошибки в дифференциальной диагностике с другими заболеваниями (например, пищевыми отравлениями).
При абдоминальной форме инфаркта миокарда в первые часы (когда нет изменений ЭКГ, ферментов, а боль ярко выражена) совершается много ошибок: хирурги проводят лапароскопию (подозревая острый холецистит, ЯБ или панкреатит) или промывают желудок (думая о пищевой токсикоинфекции или остром гастрите), не делая предварительно ЭКГ. В целом, ее необходимо регистрировать при болях в животе у пожилых пациентов.
У ряда больных возможно сочетание различных вариантов начала инфаркта миокарда.
Атипичные формы начала инфаркта миокарда встречаются у каждого 5-го пациента, чаще в пожилом возрасте и при СД (вследствие диабетической полинейропатии, когда поражаются вегетативные ганглии); их диагностика сложна, а прогноз — хуже. К ним относятся следующие.
• Аритмическая форма («аритмия — маска инфаркта миокарда»), когда на первый план выступают аритмические осложнения. Она протекает без сильной боли (или ее вообще нет), зато отмечается обморок или приступ сердцебиения (или даже аритмический шок), который усиливает ишемию миокарда. Приступ часто обусловлен преходящими пароксизмами ЖТ, ФЖ или полной АВ-блокадой.
• При церебральной форме возникают обморочные реакции (вследствие падения АД и периферического спазма сосудов), внезапная потеря сознания (псевдоинсульт) или нарушения мозгового кровообращения, которые носят динамический характер, со временем исчезая. При этой форме начала ИМ из-за уменьшения сердечного выброса у больного с уже имеющимися проблемами кровоснабжения головного мозга развивается его ишемия (динамические нарушения мозгового кровообращения, а иногда и инсульты). Церебральный вариант ИМ обусловлен вторичным ОНМК и чаще возникает у пожилых больных с отягощенным неврологическим анамнезом (часто на фоне АГ или дисциркуля-торной энцефалопатии). Неврологические нарушения могут иметь разную степень выраженности — от легкой заторможенности до комы. Неврологическая симптоматика обычно появляется несколько позже, чем клиническая картина инфаркта миокарда (наблюдаемая не в острейший период, а немного спустя).
У пациента появляются головная боль, головокружение, нарушения речи. Нередко у пожилых больных ухудшение мозгового кровотока может проявиться психозом (делирий). Иногда необходима консультация невропатолога (психиатра) для разграничения данного варианта ИМ с нарушениями церебрального кровотока, на фоне которых вторично развивается ИМ или инфарктноподобная ЭКГ.
• Периферическая форма, когда есть атипичный болевой синдром. Возможна локализация сильной боли в области верхних конечностей или лопатки.
• Малосимптомная (безболевая) форма бывает обычно у 25% больных на фоне небольшого размера интрамурального некроза миокарда, который не затрагивает эндо- и перикард. Отмечаются неспецифические симптомы: немотивированная слабость, ухудшение сна, диспепсия (по типу острого гастрита или пищевой токсикоинфекции), ощущение дискомфорта в грудной клетке (или приступы неинтенсивных болей в сердце). Характерные изменения на ЭКГ могут появиться только на 5-7-й день. Диагноз ставят постфактум, после случайного регистрирования ЭКГ. Эта форма ИМ чаще наблюдается у пожилых больных, особенно страдающих СД (за счет поражения ганглиев периферической нервной системы) или АГ, а также у лиц в алкогольном опьянении или находящихся под обезболиванием; нередко возникает на фоне исходной БИМ.
В целом 20—60% нефатальных инфарктов миокарда, не зарегистрированных у больных, обнаруживаются значительно позже: либо когда случайно делают амбулаторную ЭКГ (например, перед поездкой в санаторий), либо на вскрытии Из этих ИМ половина — «немые» вследствие того, что тромб растет медленно (и сужение коронарной артерии происходит мало-помалу, долго), или благодаря снижению чувствительности периферической нервной системы.