Наджелудочковая тахикардия лечение
Как нужно принимать препараты при лечении наджелудочковой тахикардии
Наджелудочковая тахикардия представляет собой учащенное сердцебиение, приступы которого начинаются в верхних отделах сердца, а именно или в атриовентрикулярном узле, или в одном из предсердий. Такая форма аритмии чаще наблюдается в детском возрасте, а в ряде случаев является семейным, обусловленным генетически заболеванием. Главными факторами риска, провоцирующими появление приступа этого заболевания, являются физическая нагрузка, употребление кофеина и алкоголя. В ряде случаев причиной появления приступа может стать низкое артериальное давление.
Каждое сокращение инициируется в здоровом сердце электрическим импульсом, возникающем в синусно-предсердном узле, который является водителем ритма сердца, располагаясь в одной из верхних камер сердца — в правом предсердии. Затем электрический импульс проходит в следующий узел, посылающий его в желудочки. При наджелудочковых формах тахикардии сердечные сокращения синусно-предсердным узлом в силу различных причин в полной мере не контролируются.
Низкое давление и тахикардия
При снижении артериального давления человеческий организм пытается компенсировать появляющееся в результате этого уменьшение интенсивности притока крови к органам и тканям учащением сердцебиения, поэтому при пониженном артериальном давлении тахикардия встречается очень часто.
Существует и обратная зависимость, затянувшийся приступ тахикардии способен понизить артериальное давления до уровня, который в некоторых случаях представляет угрозу жизни больного.
Симптомы
Самым частым субъективным симптомом является ощущение больным человеком учащённого или же усиленного биения сердца. Однако если некоторые люди могут периодически ощущать даже сокращения сердца при нормальном ритме, то даже серьезные нарушения ритма могут не чувствовать.
К симптомам тахикардии относятся также головокружение, боли в грудной клетке или шее, одышка.
Клиническая картина
Во время приступа тахикардии клиническая картина в каждом из случаев имеет свои особенности, зависящие от ряда факторов: наличия или отсутствия органического поражения сердца, локализации патологического водителя ритма, состояния сократительного миокарда, коронарного кровотока, длительности приступа и частоты сердечных сокращений. Обычно чем выше частота сердцебиения, тем ярче выражена и клиническая картина.
Приступ наджелудочковой тахикардии может продолжаться несколько часов, при этом частота биений сердца в минуту может достигать 180, а иногда и больше. При продолжительных приступах нередко появляются большей или меньшей степени выраженности признаки развивающейся сердечно-сосудистой недостаточности, прежде всего одышка инспираторного характера, отёки и акроцианоз.
Физикальное обследование
С помощью аускультации во время приступа можно выявить учащенные ритмичные тоны сердца. Однако этот метод диагностики не позволяет выявить источник тахикардии, а в ряде случаев и отличить пароксизмальную тахикардию от синусовой.
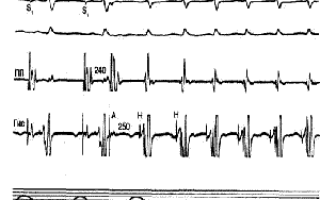
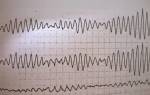
Иногда дифференциальный диагноз наджелудочковой тахикардии с мерцательной аритмией представляется возможным только после того, как врач оценит признаки тахикардии на ЭКГ.
Для исследования состояния проводящей системы сердца пациента возможны и дополнительные исследования, такие как суточное электрокардиографическое мониторирование и другие.
Виды наджелудочковых тахикардий
Основными видами наджелудочковых тахикардий являются:
- предсердная тахикардия;
- тахикардия при синдроме WPW;
- предсердно-желудочковая (атрио-вентрикулярная) узловая тахикардия;
- трепетание предсердий.
Наджелудочковая тахикардия: лечение
Больные с редкими и короткими приступами могут сами контролировать свой сердечный ритм с помощью стимуляции блуждающего нерва. Например, растиранием кожи на шее в проекции сонной артерии, однако такой способ не рекомендуется людям, чей возраст превышает 50 лет, так как может спровоцировать инсульт. Также можно умыться ледяной водой или же потужиться как во время дефекации. Существуют и другие способы стимуляции блуждающего нерва, целесообразность применения которых пациенту можно обсудить с лечащим врачом.
В тех случаях, когда приступ тахикардии сопровождается выраженными нарушениями гемодинамики, которые сопровождающихся такими клиническими симптомами как резкое падение артериального давления, потеря сознания, отёк лёгких и сердечная астма — необходима неотложная электрическая кардиоверсия. Как правило, если у пациента пароксизмальная наджелудочковая тахикардия, то бывает достаточно разряда мощностью до 50 Дж (до 2,5 кВ), тогда как тем больным, у которых имеется пароксизмальная желудочковая тахикардия, необходим разряд большей мощности. С целью обезболивания этой процедуры применяют внутривенное введение реланиума.
Больным с продолжительными и тяжелыми приступами необходимо срочное лечение в условиях стационара. В больнице такому пациенту сделают инъекции антиаритмических средств внутривенно, а в случае необходимости для восстановления сердечного ритма проведут электроимпульсную терапию.
Можно ли вылечить тахикардию?
После нормализации состояния, больным с тяжелыми приступами назначают продолжительный курс поддерживающей антиаритмической терапии при помощи антиаритмических препаратов.
Лечение препаратами
Вопрос о назначении поддерживающего лечения лекарственными средствами решается в зависимости от частоты приступов и их переносимости пациентом.
Наиболее адекватная на сегодняшний день методика подбора поддерживающей терапии — чреспищеводная стимуляция сердца с идентификацией механизма тахикардии и серией медикаментозных тестов. При пароксизмальных формах наджелудочковой тахикардии во всех случаях, а особенно при узловой предсердно-желудочковой тахикардии, необходимо стремиться к максимально точному электрофизиологическому диагнозу, то есть к выявлению всех дополнительных путей проведения или аритмогенных зон при тахикардии без дополнительных путей.
Для противорецидивного поддерживающего лечения применяют различные противоаритмические средства и сердечные гликозиды. Препарат и его дозировка чаще всего подбираются опытным путем, принимая во внимание при этом его эффективность, а также токсичность и особенности фармакокинетики. Нередко для профилактики и для купирования приступов оказывается эффективным один и тот же препарат.
В случаях четкого купирующего пароксизм эффекта вагусных проб, целесообразно начинать лечение с бета-блокаторов, таких как атенолол, пропранолол, метопролол, бисопролол. При этом следует иметь в виду, что если один из них оказался неэффективным, апробация других препаратов этой группы не имеет смысла.
Широко используют бета-блокаторы в различных комбинации противоаритмических средств, что позволяет уменьшить дозы каждого из входящих в них компонентов без уменьшения эффективности лечения.
Также для длительной поддерживающей терапии используют верапамил или дилтиазем.
Кроме того эффективно и последовательно применяются:
- соталол;
- аллапинин;
- пропафенон;
- этацизин;
- дизопирамид;
- флекаинидин;
- хинидин;
- азимилид.
Амиодарон для лечения пароксизмальной наджелудочковой тахикардии с учётом побочных эффектов используется довольно редко — лишь в случае неэффективности других препаратов. При этом предпочтительным является способ его введения при помощи катетерной аблации.
Новокаинамид, использующийся в некоторых случаях для купирования приступов данного заболевания, из-за быстрого выведения из организма и опасности развития при длительном его приёме волчаночного синдрома для поддерживающей терапии не применяется.
Для лечения резистентных к медикаментозному лечению форм заболевания применяется радиочастотная абляция, выполняют которую во время электрофизиологического исследования. При этом способе лечения с помощью электромагнитных волн определённой частоты и длины разрушаются патологические проводящие пути, но имеется опасность развития полной блокады проводящей сердечной системы и появления необходимости установки искусственного водителя ритма.
Прогноз для жизни у больных с данным заболеванием практически всегда благоприятный, в большинстве случаев тахикардия вообще не отражается на продолжительности жизни пациента.
Причины и лечение наджелудочковой тахикардии
Если по ряду причин нарушается работа предсердий, развивается наджелудочковая тахикардия. Патология отличается увеличением ЧСС до 120―150 уд./мин. и более, при этом очаг импульсов, провоцирующих ускорение сердцебиения, находится не в синусовом узле, а над желудочками, в предсердии. Миокард быстро изнашивается, кровообращение ухудшается из-за недостаточной наполняемости сердца, из-за чего страдает весь организм.
Причины и течение болезни
Учащенное сердцебиение может возникнуть, если у пациента воспалена поджелудочная железа.
Наджелудочковую тахикардию относят к опасным заболеваниям, так как во время приступа возникает фибрилляция, из-за чего развивается мерцательная аритмия. Брадикардия, как и тахикардия, нарушает работу всего организма, но при учащенном сердцебиении повышается риск возникновения гипертонического криза, инфаркта и инсульта. Выделяют следующие сердечные причины заболевания:
- врожденные патологии проводимости миокарда;
- порок сердца;
- сердечная недостаточность;
- ишемическая болезнь;
- кардиомиопатия;
- воспаления сердечной мышцы.
К внесердечным причинам относят следующие патологии:
Заболевание может быть следствием легочной эмболии.
- нарушения в работе эндокринной системы;
- легочная эмболия;
- болезни бронхов и легких;
- вегетативные нарушения.
Кроме этого, спровоцировать развитие наджелудочковой тахикардии могут следующие факторы:
- злоупотребление спиртными напитками;
- курение;
- употребление кофе;
- интенсивные физические нагрузки;
- эмоциональное перенапряжение.
Главный центр генерации электрических импульсов расположен в синусовом узле, и если его работа нарушается, возникает синусовая тахикардия. Второй по значимости центр автоматизма расположен между предсердиями и желудочками. При неправильной работе предсердий возникает пароксизмальная наджелудочковая тахикардия, нарушается поляризация и реполяризация. Кровь перекачивается в недостаточном объеме, ткани и органы не получают необходимого питания. Из-за того, что сокращения миокарда неэффективны, возникает гипоксия головного мозга, а это в 15% случаев сопровождается потерей сознания. Часто ЭКГ признаки заболевания обнаруживаются у людей, пренебрегающих правилами здорового образа жизни.
Классификация
Суправентрикулярная тахикардия имеет следующие виды:
Предсердная делится на фокусную или очаговую, и многофокусную или хаотичную. Формы предсердно-желудочкового вида заболевания:
Как проявляется болезнь: основные симптомы
Течение наджелудочковой тахикардии отличается периодами обострения. Если пароксизм тахикардии длится более 30 секунд, то он устойчивый. Если приступ занимает несколько секунд ― неустойчивый. Частота сердечных сокращение достигает 150 уд./мин., а порой ― 200 уд./мин. Наблюдаются следующие симптомы:
- головокружение;
- шум в ушах;
- чувство сжатия сердца.
Возникают следующие симптомы вегетативного нарушения:
- интенсивное потоотделение;
- тошнота;
- метеоризм;
- легкий субфебрилитет.
Если патология беспокоит человека длительно, то у него появляется ощущение слабости.
После приступа выделяется большое количество светлой мочи низкой плотности. При длительном пароксизме снижается АД, пациент жалуется на слабость, возможна потеря сознания. При устойчивой и неустойчивой формах наджелудочковой тахикардии важно определить причину нарушения работы сердца, так как это заболевание редко развивается без воздействия провоцирующего фактора.
Диагностика
В зависимости от течения болезни, пациенту может быть установлен электрокардиостимулятор для обеспечения правильного ритма сердцебиения.
Самостоятельно поставить диагноз невозможно. Тахикардия имеет большую классификацию, и пациент не может сам определить, в каком отделе миокарда произошел сбой. Чтобы избавиться от патологии, нужно при первых возникновениях пароксизма обратиться за медицинской помощью. Ярче всего проявляется наджелудочковая пароксизмальная тахикардия на ЭКГ. Для постановки диагноза применяют следующие методы:
- сбор анамнеза;
- прослушивание сердцебиения;
- измерение артериального давления;
- клинический анализ крови;
- ЭКГ;
- ЭхоКГ;
- УЗИ щитовидной железы;
- анализ крови на гормоны.
Вернуться к оглавлению
Как восстановить сердцебиение?
Пациент может устранить пароксизм наджелудочковой тахикардии самостоятельно с помощью рефлекторных проб, которые подразумевают стимуляцию блуждающего нерва. Если его активировать, частота сердцебиения замедлится. При возникновении пароксизма рекомендуется выполнять такие действия:
- задержать дыхание и одновременно натужиться;
- мягко надавливать на глаза 5 секунд в течение 2 минут;
- надувать воздушный шар;
- имитировать рвотный позыв.
Вернуться к оглавлению
Какое назначают лечение?
Цели терапия наджелудочковой тахикардии:
- остановить приступ;
- восстановить синусовый ритм;
- предупредить повторное обострение.
Для лечения наджелудочковой тахикардии после проведения обследования прописываются антиаритмические препараты. Во время обострения показано внутривенное введение лекарств. Кроме этого, применяются бета-блокаторы и сердечные гликозиды, которые нужно принимать только по назначению врача в указанной им дозе. Если наджелудочковая тахикардия не устраняется с помощью консервативного лечения, применяется радиочастотная абляция, подразумевающая разрушение источника электрических импульсов. Людям, страдающим тахикардией, следует отказаться от употребления кофе, чая и спиртных напитков. Важно избегать стрессов и чрезмерных физических нагрузок.
Профилактика и прогноз на выздоровление
Если приступы заболевания возникают чаще 2-х раз в месяц, пациенту рекомендуется периодически ложиться в больницу во избежание осложнений.
Для предупреждения развития заболеваний, способных спровоцировать учащение сердцебиения, рекомендуется придерживаться следующих правил:
- Отказаться от спиртных напитков, курения, употребления наркотических веществ.
- Исключить эмоциональное перенапряжение.
- Регулярно выполнять физические упражнения.
- Каждый день гулять на свежем воздухе.
- Минимизировать потребление животного жира.
- Отказаться от острых специй, продуктов с консервантами, ароматизаторами.
- Контролировать массу тела.
Рацион должен быть богат свежими овощами и фруктами, чтобы организм получал необходимые витамины и микроэлементы. Интенсивные физические нагрузки негативно сказываются на состоянии сердечно-сосудистой системы, но допускать гиподинамии нельзя. Эссенциальный тип болезни менее опасен, при суправентрикулярной форме риск развития осложнений повышается, особенно если недуг развился на фоне другого заболевания сердца. Правильно подобранная терапия улучшает состояние пациента, но полностью вылечить наджелудочковую тахикардию невозможно.