Синусовая брадикардия сердца симптомы
Брадикардия сердца
Многие не знают, что такое брадикардия сердца. По сути, это урежение частоты его сокращений относительно возрастных норм. Данное состояние диагностируют при снижении частоты сердечных сокращений до 40-60 ударов в минуту.
Брадикардия не всегда считается патологией, и редко становится первичным заболеванием. Чаще она указывает на наличие проблем с эндокринной или нервной системой и т.д.
От правильного диагноза зависит, насколько эффективным будет лечение. Кардиологии “ABC клиники” в Москве – это грамотные и опытные специалисты, разбирающиеся во всех тонкостях чтения ЭКГ и диагностики патологии сердца.
Виды брадикардии
Что же это значит – брадикардия у взрослого? Обычно этим термином обозначают замедление передачи нервного импульса через проводящие волокна сердца. Но в понятие брадикардии могут вписываться и другие нарушения ритма с ухудшением проводимости импульса:
- Синоатриальная блокада (“классическая” брадикардия). Связана с нарушением проведения импульсов вегетативной нервной системы через проводящие волокна сердца на уровне верхнего (синоатриального) их сплетения. Приводит к урежению пульса и замедлению сокращений сердца до 30-50 ударов за минуту во всех его отделах.
- Атриовентрикулярная блокада (AV-блокада). Не всегда вызывает урежение пульса, но приводит к выраженным изменениям ЭКГ, указывающим на более редкие или “пропадающие” сокращения желудочков сердца.
По причине возникновения брадикардии также условно делят на:
- Физиологические – результат адаптации организма к физическим нагрузкам (у спортсменов). Наблюдаются в покое у людей с гипотонией, или во время сна.
- Патологические – обусловлены поражением сердечно-сосудистой, нервной, эндокринной систем:
- острые;
- хронические.
Причины брадикардии
Брадикардия сердца у взрослых развивается как при патологиях ССС, так и вследствие других факторов:
- холод;
- склероз (рубцевание) миокарда, распространяющийся на синоатриальный узел;
- перенесенный инфаркт;
- миокардит;
- ишемическая болезнь;
- вегетососудистая дистония с доминированием парасимпатической НС;
- высокое внутричерепное давление (при новообразованиях, отеке ГМ, менингитах, кровоизлиянии в ГМ);
- влияние лекарств или наркотических средств (дигиталис, барбитураты, опиаты, хинидин, β1-симпатоблокаторы, препараты, блокирующие клеточные Са2+ каналы);
- отравление никотином, мускарином, свинцом, ФОС;
- почечная недостаточность 2-3 степени;
- сепсис;
- гипофункция щитовидки (гипотиреоз или микседема);
- некоторые инфекции (брюшной тиф);
- желтухи (инф. и механические);
- голодание, переутомление и пр.
Симптомы брадикардии сердца не всегда проявляются чем-то кроме урежения пульса – даже при частоте ударов сердца около 40-50 в минуту пациент может чувствовать себя удовлетворительно или хорошо.
Контролировать брадикардию важно для пациентов с патологией сердца (она может спровоцировать сердечную недостаточность) и беременным женщинам.
Лечение брадикардии сердца начинается после установления ее точной причины, если текущее состояние пациента не требует неотложной помощи.
Симптомы брадикардии
Даже при удовлетворительном самочувствии женщинам во время беременности нужно поддерживать нормальные значения пульса и АД (70 ударов сердца в минуту; 120/70 мм.рт.ст.). Это нужно для профилактики гипоксии плода и эмболии околоплодными водами – оба состояния не сопровождаются симптомами.
Признаки брадикардии возникают при снижении частоты сокращений сердца менее 60 ударов в минуту – компенсаторных механизмов организма становится недостаточно, что приводит к ухудшению кровоснабжения мозга и мышц конечностей:
- постоянная усталость, сонливость;
- частая смена АД;
- боль, чувство сдавления и дискомфорт в грудной клетке;
- ухудшение памяти;
- недостаток концентрации внимания;
- спутанность в мыслях, медленное течение мыслительных процессов;
- шум и “звон” в ушах;
- головокружение;
- гипергидроз (потливость);
- “мушки” перед глазами.
Если давление снижается до уровня 40 ударов сердца в минуту, может развиться синдром Адамса-Морганьи-Стокса:
- возбуждение, паника, страх смерти;
- синева носогубного треугольника, набухание яремных вен;
- расширение зрачков.
Затем происходит потеря сознания, при которой у человека могут развиться судороги, и расслабление сфинктеров. Это состояние появляется при нарушениях ритмов сердца, которые приводят к острой нехватке кровообращения мозга. Оно требует срочного оказания неотложной помощи.
Диагностика
Первичное выявление брадикардии осуществляют, измеряя пульс пациента. При его снижении от 69 до 51 удара за минуту предполагают наличие AV-блокады, при снижении в пределах 50-30 ударов – синоатриальной.
Дифференцировать брадикардии от других патологий сердца можно с помощью ЭКГ. Для нее характерно:
- сохранение общего вида кривой ЭКГ и ориентации зубцов относительно изолинии;
- удлинение промежутков P-QRS (для СА-блокад), или Q-R и R-S с инверсией зубца Т (при AV-блокаде);
- выпадение одного или нескольких комплексов QRS.
Кроме разового ЭКГ, пациентам проводят суточное мониторирование или ЭКГ после физических нагрузок. В первом случае изучают постоянство брадикардии при привычном образе жизни пациента, во втором – адаптационные возможности его организма.
Если брадикардия связана с гипертонусом блуждающего нерва, то при физической активности возникает увеличение ЧСС на фоне “дыхательного” изменения сердечного ритма. Эти изменения отсутствуют при брадикардии, связанной с органическим поражением сердца.
Выявить структурные изменения помогает УЗИ сердца. Его применяют в диагностике:
склерозирования мышцы сердца;
миокардита, перикардита и любых воспалительных поражений сердца;
ИБС на фоне атеросклероза или коронарной недостаточности, тромбоза (с помощью допплерографии).
Подтвердить или исключить гипотиреоз и сепсис позволяют лабораторные исследования крови:
- посев крови на стерильность;
- определение уровня Т3, Т4;
- определение концентрации ТТГ в крови.
Лечение
Неотложная помощь включает меры, помогающие восстановить кровоток в мозге. Для этого:
- пациента укладывают на горизонтальную поверхность, приподнимая ноги на уровень выше, чем голова;
- на расстоянии 7-10 см от носа водят ватой, смоченной в нашатырном спирте;
- можно смазать нашатырным спиртом виски пациента;
- если рядом есть медучреждение, врач может сделать инъекцию адреналина (эфедрина) до приезда “Скорой”.
Очнувшемуся пациенту нужно предложить принять препараты, которые он использует при снижении частоты сокращений сердца.
После выявления причины брадикардии сердца врач назначает лечение, которое устраняет ее, тем самым избавляя пациента от симптомов заболевания.
Эссенциальную брадикардию лечат с помощью антихолинергических препаратов (“Алупент”, Атропин) которые подавляют активность парасимпатической вегетативной НС. При снижении тонуса блуждающего нерва удается восстановить нормальный ритм и частоту сокращений сердца, если отсутствует его органическое поражение.
При органическом поражении сердца заместить проводящие пути можно с помощью кардиостимулятора.
Заболевания, не связанные с патологией сердца, подлежат специфическому лечению у профильного врача. Например, при гипотиреозе пациент лечится у эндокринолога и получает заместительную гормональную терапию.
Специалисты “АВС клиник” в Москве используют индивидуальный подход к лечению болезней сердца. Они внимательно относятся ко всем деталям и нюансам жалоб, анамнеза и данных обследований, чтобы точно понять причину заболевания и назначить работающее, безопасное лечение.
Синусовая брадикардия сердца
Брадикардия представляет собой разновидность аритмии, когда частота сокращений сердечной мышцы составляет менее 60 ударов в минуту. Она может встречаться в качестве нормы у спортсменов, однако зачастую брадикардия свидетельствует о различных сердечных пато логиях. Одним из характерных проявлений являются слабость, полуобморочные состояния и кратковременная потеря сознания, холодный пот, боли в области сердца, головокружения, нестабильность артериального давления. Если у пациента наблюдается выраженная форма заболевания (менее 40 ударов сердца в минуту), может развиться сердечная недостаточность. В таком случае для эффективного лечения брадикардии сердца показана операция по вживлению электрокардиостимулятора.
Симптомы и признаки
Брадикардия имеет клинические симптомы и объективные признаки. Объективные признаки брадикардии – частота пульса и изменения показаний ЭКГ. Клинические проявления представлены различными жалобами на плохое состояние здоровья. Среди симптомов брадикардии можно выделить наиболее распространенные:
- чувство недостаточности воздуха;
- отеки;
- понижение артериального давления;
- обмороки;
- бледность слизистых оболочек и кожи;
- состояние общей слабости;
- судороги;
- быстрая утомляемость;
- кратковременное нарушение зрения;
- одышка;
- головокружения;
- низкая концентрация внимания, рассеянность.
Представленные выше симптомы брадикардии, как правило, имеют различный уровень выраженности. Стоит отметить, что при брадикардии развиваются как все перечисленные симптомы, так и только некоторые из них. Они не являются специфическими, поэтому зачастую принимаются больными за признаки других болезней или старения. Если синусовая брадикардия держится на уровне 40 – 59 ударов в минуту, человеке не отмечает никаких клинических симптомов. Если нарушение сердечного ритма достигает показателей 30 – 40 уд/мин, возникает утомляемость, слабость, ухудшается внимание и память, появляется одышка, отеки, головокружение, нарушается зрение, кожа бледнеет. Когда пульс уменьшается до 30 и менее уд/мин, человек может испытать судороги или обморок. При потере сознания на фоне выраженной брадикардии, следует оказать срочную медицинскую помощь, чтобы не случилась остановка дыхания с дальнейшим смертельным исходом.
Причины
Наиболее частая причина возникновения брадикардии – атриовентрикулярная блокада синусового узла. Причина такого процесса кроется в дегенеративном изменении мышечных волокон, которые отвечают за возбуждение и проведение электрических импульсов. Важно учитывать, что брадикардия может быть связана с ревматизмом, хроническими заболеваниями сердца, миокардитом и другими болезнями.
В истории болезни пациента с синусовой брадикардией может быть информация об использовании лекарственных средств, замедляющих частоту сокращений сердца (ЧСС). Также могут иметься данные о нарушенном кровообращении мозга по причине заболевания сосудов. Напрямую на возникновение заболевания влияет дистальная блокада.
Причины брадикардии могут быть не только специфическими, ее может вызывать:
- излишнее давление на сонную артерию (галстук или тугой воротник) или глазные яблоки (рефлекс Ашнера);
- увеличенное внутричерепное давление (менингит, ушибы, отек или опухоль мозга);
- язва двенадцатиперстной кишки и желудка.
Различают лекарственную разновидность синусовой брадикардии, которая появляется из-за приема различных препаратов, в том числе сердечных.
Еще одна форма заболевания – последствия отравления организма фосфорорганическими соединениями, гепатитом, сепсисом, брюшным тифом, уремией, химическими веществами. Интоксикации способствуют замедлению проведения электрических сигналов к сердцу. К этой же категории относят брадикардию, которую провоцируют нарушения калиевого баланса или уровня кальция в организме.
Одними из наиболее распространенных причин являются:
- ишемическая болезнь сердца (ИБС), острый инфаркт миокарда, порок сердца, артериальная гипертензия.
- изменения в области сердечной мышцы, возникающие с возрастом.
- рефлекторные влияния, в частности пребывание в холодной воде, мощные удары в область грудной клетки или шеи.
- медикаментозная передозировка.
Последствия брадикардии
Среди последствий синусовой брадикардии можно выделить следующие:
- резкая остановка сердца;
- обморок;
- нестабильность артериального давления;
- стенокардия;
- ИБС;
- хроническая недостаточность кровообращения.
Диагностика
Характерные признаки синусовой брадикардии можно выявить при опросе пациента и последующем объективном обследовании. Осмотр позволяет определить редкий пульс, дыхательную аритмию. Пациентам, имеющим более явную степень развития заболевания, рекомендуется консультация кардиолога.
Благодаря электрокардиографическому исследованию удается установить редкую ЧСС, наличие атриовентриуклярной или синоатриальной блокады. В том случае, если при регистрации ЭКГ эпизодов брадикардии выявлено не было, используется метод суточного ЭКГ-мониторирования.
Если это органическая (не вызванная внешними факторами) синусовая брадикардия, назначается УЗИ сердца. Нагрузочная велоэргометрия позволяет оценить прирост ЧСС в соответствии с заданной физической нагрузкой.
Когда невозможно выявить преходящие блокады за счет ЭКГ и холтеровского мониторирования, врач назначает чреспищеводное электрофизиологическое исследование проводящих путей сердца. С его помощью удается определить функциональный или органический характер течения синусовой брадикардии.
Лечение
Лечения брадикардии осуществляется индивидуально с опорой на конкретно присутствующую патологию, а также особенности перенесения данной болезни пациентом.
Если снижение ритма сердца незначительное и синусовая брадикардия проявляется умеренно, терапия не требуется, остальные случаи (органическая, экстракардиальная, токсическая формы) предполагают переход к лечению заболевания, которое провоцирует брадикардию. Лекарственная разновидность может быть ликвидирована отменой препаратов или коррекцией их дозировки.
Для перехода к активной фазе лечения брадикардии выделяют основополагающие проявления – желудочковая аритмия, стенокардия, артериальная гипотония, сердечная недостаточность.
Если больной испытал обморок на фоне выявленной синусовой брадикардии, необходимо проконсультироваться с кардиологом о необходимости установки электрокардиостимулятора, играющего роль искусственного усилителя ритма биения сердца в соответствии со стандартной физиологической частотой. Электрокардиостимулятор позволяет возвратить все гемодинамические показатели в норму. Чтобы диагностировать синусовую брадикардию, необходимо пройти консультацию не только у кардиолога, но и у терапевта.
Профилактика
Синусовая брадикардия нуждается в постоянной профилактике. Для этого нужно раз в год посещать кардиолога, чтобы своевременно обнаружить и заняться лечением брадикардии сердца.
С целью уменьшить риск появления заболевания необходимо придерживаться простых правил:
- отказ от курения;
- нормализация артериального давления;
- контроль диабета и поддержка в крови уровня сахара, близкого к норме;
- уменьшение повышенного уровня холестерина;
- поддержка нормального веса;
- употребление полезных для сердца продуктов;
- максимальное ограничение употребления алкоголя;
- ежедневные физические упражнения;
- снижение риска стрессовых факторов.
Если Вас беспокоит пониженный сердечный ритм, то не следует откладывать посещение врача. Любые нарушения работы сердца могут привести к серьезным последствиям. Именно поэтому не стоит откладывать медикаментозное лечение брадикардии. Запишитесь на прием в нашу поликлинику. С Вами будут работать высокопрофессиональные врачи, имеющие обширный опыт в лечении брадикардии. Узнать подробности о расположении наших отделений Вы можете на странице «Адреса клиник», а также по телефону +7 (495) 223-38-83.
Причины синусовой брадикардии и особенности ее лечения
Такой диагноз, как синусовая брадикардия сердца не всегда скрывает за собой опасность для жизни человека. Это значит, что сердечная мышца вместо «положенных» 60-90 уд/мин, сокращается меньшее количество раз. Но при этом ритм сердца остается не нарушенным. Обнаружить патологию можно при снятии ЭКГ.
Если кроме низких показателей частоты сердечных сокращений (ЧСС), определяемых на ЭКГ, человека больше ничто не беспокоит, т.е. дополнительная симптоматика отсутствует, то проведение какой-либо медикаментозной терапии в таком случае не требуется. Но в качестве профилактики развития заболеваний сердца необходимо дважды в год снимать ЭКГ.
Симптомы патологии
Медленный синусовый ритм становится причиной сниженного выброса крови, что приводит к неэффективности кровообращения. Поскольку организм недополучает необходимый ему кислород, то он «вынужден» предпринимать определенные меры, компенсируя повышенные энергозатраты.
Именно здесь и появляются типичные для синусовой формы брадикардии симптомы:
- повышенная усталость;
- общая слабость;
- головокружения;
- обмороки.
Совет! Выраженная (патологическая) синусовая брадикардия всегда является признаком синдрома слабости синусового узла.
Замедленный синусовый ритм при имеющемся синдроме слабости синусового узла имеет следующие симптомы:
- частые обморочные состояния;
- чувство сильного сердцебиения (приступ резко начинается и также внезапно заканчивается);
- развитие сердечной недостаточности (симптомы – от заметных отеков ног до тотального отека подкожной жировой клетчатки);
- диагностируется увеличение печени;
- появляются проблемы с выполнением физической работы.
Умеренная синусовая брадикардия кроме частоты сокращений миокарда в диапазоне 50-60 уд/мин какие-либо патологические симптомы не проявляет.
Причины развития синусовой формы брадикардии
В некоторых случаях медленный синусовый ритм возникает без какой-либо причины. Это значит, что у человека развивается физиологическая брадикардия. Причины такого состояния могут быть следующими:
- занятия спортом на профессиональном уровне;
- влияние пониженных температур;
- период сна.
Причины патологической брадикардии
Причины, вызывающие патологическую (спровоцированную какой-либо болезнью) синусовую брадикардию, условно делятся на пять групп. Сердечные причины:
- плохое кровообращение и нехватка кислорода;
- инфаркт миокарда (гибель участка сердечной мышцы и его замена рубцовой тканью);
- кардиомиопатия;
- пороки сердца.
Вторая группа – заболевания, не имеющие отношения к болезням сердца:
- вегетососудистая дистония;
- нехватка кислорода, как результат болезней дыхательной системы, а также анемии;
- заболевания эндокринного характера (сахарный диабет).
Третья группа – медикаментозные причины. Спровоцировать развитие синусовой брадикардии может длительный прием определенных лекарственных препаратов:
- средств, отвечающих за стимуляцию работы сердца;
- антиаритмиков;
- мочегонных препаратов.
Четвертая категория – нарушения электролитного баланса. Пятая группа – воздействие токсинов (алкоголя и никотина).
Диагностические мероприятия
Определить синусовую брадикардию можно на основании общего осмотра и данных лабораторных/инструментальных исследований:
- анализ жалоб человека;
- исследование анамнеза болезни;
- проведение общего осмотра, выслушивания сердца (здесь специалист слышит явное нарушение сердечного ритма);
- назначается проведение исследований крови и мочи, а также уровня гормонов (это дает возможность установить другие, не связанные с сердцем, патологии, ставшие причинами синусовой брадикардии);
- ЭКГ исследование (на кардиограмме видны изменения, которые претерпел сердечный ритм);
- в отдельных случаях назначается суточное ЭКГ мониторирование;
- УЗИ сердца (процедура эхокардиографии).
Дополнительно могут назначаться и некоторые другие методики, в частности чрезпищеводное или инвазивное электрофизиологическое исследование.
Чем опасен медленный синусовый ритм
Чем опасна синусовая брадикардия?
- Внезапная остановка сердца.
- Травмирование после потери сознания.
- Нарушение кровоснабжения мозга.
- Сердечная недостаточность.
- Ухудшение течения ишемической болезни сердца.
- Развитие инфаркта миокарда.
Если умеренная форма патологии на качество жизни человека практически не влияет, но выраженная форма синусовой брадикардии может быть весьма опасна.
Лечение медленного сердечного ритма
Если брадикардия с синусовым ритмом не сопровождается специфической клинической симптоматикой, то лечение в этом случае не требуется. Лечить сниженный сердечный ритм нужно, если состояние сопровождается понижением давления, обмороками, развитием сердечной недостаточности либо аритмией.
Медикаментозное лечение здесь будет направлено на устранение первопричины:
- Если замедленный синусовый ритм спровоцирован сердечными заболеваниями, то лечение, чаще всего, предполагает установку кардиостимулятора.
- Если снижение ЧСС не связано с сердечными патологиями, то лечение будет направлено на устранение основного заболевания.
Помимо проводимой терапии основной патологии выполняется симптоматическое увеличение ЧСС. Здесь используются следующие препараты:
Но стоит помнить, что такое лечение – лишь временная мера, позволяющая увеличить ЧСС. Препараты могут использоваться лишь в экстренных случаях.
Лечение сниженной ЧСС народными способами
Лечение «домашними» средствами ни в коем случае не отменяет подобранную медикаментозную терапию, а лишь дополняет схему. Здесь можно использовать:
- Грецкие орехи. Их нужно есть ежедневно, дополняя утренний завтрак. При желании орехи могут выступать в качестве перекусов.
- Хорошо помогает смесь из сока лимона, чесночной кашицы и мёда. Выжимаем сок из десяти фруктов и смешиваем с раздавленными в кашицу десятью головками чеснока. В эту же смесь нужно ввести литр мёда. Готовую смесь закрыть крышкой и настоять в течение десяти суток. Схема приема – четыре маленьких ложки по утрам до завтрака. Длительность лечения – до того момента, как закончится приготовленная смесь.
Профилактика синусовой брадикардии
Чтобы избежать развития патологии, необходимо придерживаться следующих рекомендаций:
- соблюдать режим труда/отдыха;
- придерживаться принципов правильного питания;
- отказ от курения и приема алкоголя.
И, конечно, при появлении типичной симптоматики необходимо получить квалифицированную консультацию врача.
Синусовая брадикардия сердца: лечение, причины, симптомы, причины
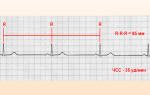
Синусовая брадикардия проявляется редкими сокращениями сердца— 50—60 в минуту и реже, и может наблюдаться в норме, например, синусовая брадикардия у хорошо тренированных атлетов.
Синусовый узел генерирует менее 60 импульсов в минуту. Зубцы Р не изменены. Может быть вариантом нормы (во сне, при работе здорового сердца в покое).
Кроме того, она отмечается у выздоравливающих после различных инфекций, при заболеваниях мозга (опухолях, менингите, кровоизлиянии в мозг), при остром нефрите, болезни Боткина, при микседеме и т. д. Субъективных жалоб синусовая брадикардия не вызывает.
Обычно синусовую брадикардию связывают с преобладанием тонуса блуждающего нерва, раздражением его центра (при мозговых заболеваниях) или с рефлекторными влияниями со стороны sinus caroticus (при остром нефрите, когда возможен и мозговой компонент; при вазовагальном неврозе), со стороны брюшины (редкий вагусный пульс в первые часы после прободения при язвенной болезни). Учащение пульса после введения атропина подтверждает вагусную природу брадикардии в этих случаях.
Синусовая брадикардия – это нарушение сердечного ритма, характеризующееся числом сердечных сокращений менее 60 в минуту. Чаще причинами возникновения синусовой брадикардии являются заболевания сердечной мышцы, головного мозга, применение лекарственных препаратов (например, из группы β-адрено-блокаторов). Иногда она развивается у совершенно здоровых людей, профессионально занимающихся спортом.
Причины синусовой брадикардии
- Вариант нормы (у молодых тренированных людей).
- Применение препаратов (β-адреноблокаторов, морфина, амиодарона, блокаторов медленных кальциевых каналов, препаратов лития, пропафенона, клонидина).
- Гипотиреоз.
- Гипотермия.
- Увеличение тонуса блуждающего нерва:
- вазовагальный приступ;
- тошнота или рвота;
- увеличение чувствительности каротидного синуса;
- острый ИМ (особенно нижней локализации).
- Ишемия или инфаркт.
- Хронические дегенеративные процессы в области синусового, атриовентрикулярного узлов или предсердий.
- Холестатическая желтуха.
- Увеличение внутричерепного давления.
Симптомы и признаки синусовой брадикардии
- Нередко симптомы отсутствуют, обнаруживаются случайно, чаще ночью.
- Утомляемость.
- Одышка при физической нагрузке.
- Реже – предобморочное состояние или обморок.
Если сердечный ритм урежается незначительно, состояние больного может никак не изменяться. Характерны жалобы на головокружение, обмороки, слабость, нехватка воздуха. Диагноз ставится на основании опроса, выслушивания сердечных тонов, проведения электрокардиографического исследования.
Лечение синусовой брадикардии
Незамедлительные меры
- Оценить гемодинамику (АД, уровень сознания, диурез, признаки сердечной недостаточности).
- Определить причины (историю приема лекарственных препаратов, тиреоидный статус, электролиты).
- При недостаточности кровообращения назначить атропин 1 мг внутривенно.
Необходимо лечение основного заболевания. Назначение препаратов красавки (платифиллина гидротартрата, алкалоиды белладонны + фенобарбитал + эрготамин), нифедипин. Если брадикардия вызвана передозировкой препаратов группы β-адреноблокаторов и др., необходимо откорректировать дозу препарата или заменить его на аналогичный, не вызывающий урежения сердечного ритма.
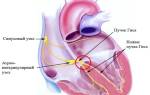
В норме биоэлектрический импульс, вызывающий сокращение сердца, вырабатывается в синусовом узле.
Гипотензия или пресинкопальное состояние
- Введение атропина в дозе от 600 мкг до 3 мг внутривенно болюсно, при необходимости — повторно.
- Изопреналин со скоростью инфузии 0,5-10 мкг/мин.
- Временный водитель ритма.
- Избегать или предпринимать меры профилактики в отношении факторов, провоцирующих брадикардию
- Прекратить прием любых препаратов, способных подавлять активность синусового или атриовентрикулярного узла.
Длительное лечение
- При устранении всех возможных провоцирующих факторов или сохранении брадикардии необходимо установка постоянного искусственного водителя ритма.
- Пациентам с подозрением на повторные эпизоды брадикардии необходимо назначить холтеровское мониторирование. При удлинении интервала RR более 2,5 с, особенно сопровождаемом симптоматикой, может потребоваться установка водителя ритма.
Прогноз и дальнейшие мероприятия
- Прогноз хороший.
- Необратимая симптомная брадикардия может потребовать имплантации электрокардиостимулятора.
Особенности
- При синусовой брадикардии необходимость в трансвенозной электрокардиостимуляции возникает редко, но она может потребоваться в случае выраженной недостаточности кровообращения при брадикардии, которая не поддается медикаментозному лечению.
- Передозировка β-блокаторами или блокаторами кальциевых каналов.
Остановка синусового узла
Это состояние, при котором синусовый узел не в состоянии генерировать импульсы либо отсутствует проведение импульсов к предсердиям (синусная блокада). Выпадение зубца Р с интервалом Р-Р, кратным исходному значению интервала Р-Р, наводит на мысль о существовании блокады. Отсутствие зубца Р указывает на остановку синусового узла. Предрасполагающими факторами в развитии данных нарушений ритма служат увеличение тонуса блуждающего нерва, острый миокардит. ИМ, старение (фиброз), инсульт, интоксикация дигоксином, прием антиаритмических препаратов.
Синдром слабости синусового узла
Сюда входит ряд нарушений проводимости — стойкую синусовую брадикардию, не связанную с приемом лекарственных препаратов, остановку синусового узла, а также нарушения атриовентрикулярной проводимости, пароксизмы предсердной или узловой тахиаритмии. Диагностику осуществляют амбулаторно путем мониторирования сердечной деятельности.
Проявления
- Эпизоды остановки синусового узла перемежаются с периодами нормального синусового ритма и стабильной гемодинамики.
- Симптомы отсутствуют или обнаруживаются случайно, особенно ночью.
- Предобморочное состояние или обморок – проверьте, что синусовые паузы возникают одновременно с/непосредственно до симптомов, чтобы удостовериться, что они являются причиной обмороков.
Неотложные мероприятия
- Зависят от частоты и тяжести пауз.
- Прекратить прием препаратов, потенциально способных ухудшить ситуацию (β-блокаторы, блокаторы кальциевых каналов).
- В случае частых пауз, обусловливающих тяжелую симптоматику, может потребоваться временная трансвенозная электрокардиостимуляция.
Прогноз и дальнейшие мероприятия
- Прогноз хороший.
- Симптомная остановка синусового узла может потребовать имплантации электрокардиостимулятора.