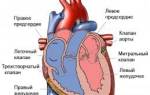
Сердечно почечная недостаточность
Что такое сердечно почечная недостаточность
Заболевание, при котором нарушается функционирование почек, в медицине получило название почечная недостаточность. При этом выделяется острая и хроническая формы указанного синдрома. Для ХПН характерны свои причины возникновения и стадии протекания. Для определенной стадии заболевания характерны свои конкретные симптомы и предусмотрены особые методы лечения.
Что такое хроническая почечная недостаточность
Под хронической почечной недостаточностью (ХПН) понимается синдром, при котором у человека отмечается длительное нарушение работы почек. Если у больного наблюдается сбой в работе выделительной системы на протяжении 3-х месяцев и более, то можно говорить о развитии у него ХПН.
Болезнь отличается от острой почечной недостаточности (ОПН) сроком проявления. Для ОПН характерна внезапность нарушения работы органа, а при ХПН синдром носит длительный характер. Острая форма заболевания считается обратимой, хроническая — необратима и вынуждает человека проходить поддерживающее лечение до конца жизни.
Причины ее возникновения
Причины развития болезни обширны. К числу часто встречающихся относятся:
- ранее проявившаяся острая почечная недостаточность;
- гломерулонефрит в хронической форме, при котором поражается клубочковый аппарат органа;
- хронический пиелонефрит;
- камни в почках, мочевом пузыре и мочеточнике;
- врожденные патологии выделительной системы;
- поликистоз почки (генетическое заболевание);
- инфекции мочевых путей;
- наследственный фактор (наличие ХПН у родственников).
Часто развитию ХПН предшествуют различные заболевания, поражающие сердечнососудистую и эндокринную системы. К ним относятся:
- гипертония;
- сахарный диабет;
- подагра;
- гиперлипидемия (высокая концентрация жиров в крови);
- воспаление сосудов (васкулит).
Спровоцировать развитие ХПН могут различные факторы. Это может быть лекарственная интоксикация, неправильный образ жизни (курение, злоупотребление алкоголем, лишний вес). Болезни особенно подвержены люди пожилого возраста, в связи с возрастным угасанием у них деятельности внутренних органов.
В число наиболее частых причин возникновения ХПН во всем мире входят три заболевания:
- гипертония;
- гломерулонефрит;
- сахарный диабет.
Какие бывают стадии и их симптомы
Существует множество классификаций разделения хронической почечной недостаточности на стадии. Активно применяется современная классификация, за основу которой берется показатель скорости клубочковой фильтрации (СКФ).
Данная классификация выделяет 5 стадий болезни:
- 1 — с нормальными показателями СКФ (более 90 мл/мин);
- 2 — со снижением СКФ (от 60 до 89);
- 3А — со снижением СКФ в умеренном режиме (45-59);
- 3Б — с выраженным снижением показателей (30-44);
- 4 — с сильным уменьшением показателей (от 15 до 29);
- 5 — терминальная стадия (показатель ниже 15).
За основу традиционной классификации берутся симптомы, которыми заболевание проявляется. Выделяют 4 стадии болезни:
- Латентная.
- Компенсированная.
- Стадия декомпенсации.
- Терминальная.
Для каждой из стадий характерен определенный набор симптомов. С каждым последующим этапом болезни тяжесть симптомов усиливается. Дополнительно берется во внимание показатель креатинина в крови на различных этапах развития ХПН.
Латентная стадия болезни часто не проявляется выраженными симптомами. Больной не всегда может догадываться о развитии у него заболевания. На этой стадии у человека может отмечаться частое мочеиспускание днем и особенно ночью. У него нередко наступают периоды усталости и утомления.
На второй стадии болезни начинает проявляться следующая симптоматика:
- плохой аппетит;
- головные боли;
- бессонницы;
- кожный зуд;
- суставные боли;
- ощущение ломоты в костях;
- частое мочеиспускание;
- аритмия;
- проявление тахикардии;
- вялость;
- появление проблем со зрением;
- сухость во рту;
- отечность кожи лица по утрам;
- частая диарея;
- периодические приступы тошноты и рвоты.
На стадии декомпенсации симптоматика становится еще более выраженной. Дополнительно появляются новые признаки интоксикации в виде:
- заметное снижение веса;
- сильная жажда;
- привкус во рту;
- анемия;
- повышенное кровяное давление;
- приобретение кожей желтоватого оттенка;
- мышечные боли;
- повышенное содержание в крови азотистых веществ;
- боли в костях;
- легкие судороги пальцев на ногах и руках;
- сухость кожи;
- учащение приступов тошноты и рвоты;
- появление белых язв во рту (стоматит);
- воспаление в тканях сердца (перикардит);
- воспаление десен в виде гингивита;
- развитие отека легких.
Терминальная стадия болезни в большинстве случаев приводит к смерти человека. При ней у него отмечаются следующие тяжелые симптомы:
- выпадение волос;
- желтизна кожи;
- высокое кровяное давление;
- сильный отек лица;
- сильная анемия;
- ухудшение памяти;
- сильная диарея;
- сильное похудение, истощение организма;
- привкус мочи во рту;
- частая рвота;
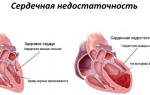
- развитие сердечной недостаточности;
- ухудшение состояния кожи;
- полное нарушение сна;
- изменение голосового тембра.
При терминальной стадии ХПН у больных происходит отравление организма азотистыми и иными токсическими веществами.
Какие могут быть последствия
Заболевание часто становится причиной развития у человека сопутствующих осложнений в виде:
- сердечной недостаточности;
- постоянно высокого кровяного давления;
- развития язвы желудка;
- потери чувствительности конечностей;
- инфаркта миокарда;
- сильной аритмии;
- гастрита в хронической форме;
- частых кровотечений из-за плохой свертываемости крови;
- сбоя менструального цикла у женщин;
- низкого сексуального влечения;
- рождения мертвого плода в случае развития болезни при беременности;
- развития надпочечниковой недостаточности;
- уремической комы.
Большая часть осложнений ХПН связана со стремительным развитием сердечной недостаточности у человека, на фоне которой повышается риск развития инфаркта. Терминальная стадия болезни нередко приводит к уремической коме больного, которая становится одной из причин его смерти.
Лечение по стадиям ХПН
Интенсивность лечения заболевания зависит от стадии, на которой оно находится. Используются средства для лечения конкретного заболевания, проявившегося на фоне ХПН.
При латентной стадии болезни принимаются препараты, купирующие воспаление в почках. На этой стадии больными принимаются:
В ходе второй стадии лечение дополняется симптоматическими препаратами:
На стадии декомпенсации лечение наиболее интенсивное и включает в себя прием больными обширного списка медикаментов:
В ходе терминальной стадии эффективность лечения большинством препаратов заметно снижается. На данном этапе болезни в целях поддержания жизни пациента ему проводится гемодиализ, при котором посредством специального аппарата происходит очистка всей крови организма. При гемодиализе происходит очистка крови вне почек. Часть ее забирается из организма больного и проходит очистку в аппарате.
Гемодиализ на поздних этапах ХПН проводится несколько раз в неделю. Продолжительность процедуры составляет порядка 4 часов. При полном поражении почки проводится ее удаление и пересадка здорового органа. Трансплантация может проводиться повторно. Она связана с рисками того, что новый орган не приживется в организме человека.
На всех этапах заболевания больным должна соблюдаться диета, для которой характерно ограниченное потребление белков и продуктов с избытком фосфора. При этом рекомендуется употреблять значительное количество углеводов и соблюдать питьевой режим не более 2-х литров воды в день.
Почечная недостаточность (острая, хроническая)
Почечная недостаточность — это нарушение выделительной функции почек, в результате которого возникают патологические изменения водно-электролитного баланса и в крови повышается уровень азотистых соединений.
Принято делить почечную недостаточность на острую и хроническую.
Причины и симптомы острой почечной недостаточности
Острая почечная недостаточность (ОПН) развивается вследствие инфекционных заболеваний, травм, кровопотери, диареи, токсического воздействия ядов или некоторых лекарственных препаратов. Основные симптомы ОПН:
- сокращение количества выделяемой мочи до 300-500 мл. в сутки;
- повышение азотистых продуктов обмена в крови (азотемия);
- диарея;
- изменения показателей артериального давления;
- тошнота, рвота;
- возможен отек легкого с появлением выраженной одышки и влажных хрипов;
- сонливость, явная заторможенность;
- предрасположенность вследствие снижения иммунитета к развитию инфекционных заболеваний — пневмонии, сепсиса, стоматита, воспаления легких.
Причины и симптомы хронической почечной недостаточности
Хроническая почечная недостаточность (ХПН) является необратимым нарушением функциональной деятельности почек, возникающим в результате некроза их ткани и гибели нефронов. Развивается на фоне камней в почках, поликистоза, хронических форм гломерулонефрита и пиелонефрита, сахарного диабета и прочих патологий, поражающих почки.
- латентная стадия: видимых признаков патологии нет, по результатам анализов можно обнаружить протеинурию, иногда наблюдаются рассеянность, заторможенность и вялость;
- компрессированная стадия: проявляется сниженной плотностью мочи с одновременным увеличением ее объема, жаждой, сухостью слизистых оболочек, быстрой утомляемостью, повышением уровня мочевины и креатинина;
- интермиттирующая стадия: скорость клубочковой фильтрации значительно снижается, развивается ацидоз (смещение кислотно-щелочного баланса организма), азотемия, сильно возрастает уровень креатинина.;
- терминальная стадия: возникают признаки сердечной недостаточности, нарастающих отеков, застойного процесса во внутренних органах и тканях, интоксикации и отравления организма невыведенными обменными продуктами, часто присоединяются инфекционные осложнения, анемия, появляется характерный запах аммиака изо рта, рвота, понос.
Лечение острой почечной недостаточности
Медицинская помощь пациентам с ОПН заключается в первую очередь в устранении причин развития острого нарушения работы почек и в проведении симптоматического лечения: снижения АД, восполнения объема циркулирующей крови, удаления камней, опухолей, очищения организма от отравляющих токсинов с помощью плазмафареза и гемосорбции (очищения крови от вредных примесей и ядов).
Для облегчения оттока мочи назначают диуретики. При этом ведется строгий контроль за выпитой жидкостью и выведенной наружу с мочой. Больным назначают соблюдение диеты с исключением белковых продуктов питания и ограничением калия в пище. Обязательно проводится антибактериальная терапия. Для профилактики развития осложнений острой почечной недостаточности показан гемодиализ с организацией динамического наблюдения за важнейшими показателями — АД, пульсом, частотой дыхательных движений и др.
Возможные осложнения и последствия:
- гиперкалиемия (повышение содержания калия в плазме крови);
- брадикардия — разновидность аритмии, снижение частоты сердечных сокращений;
- анемия;
- снижение иммунитета;
- развитие инфекционных заболеваний, сепсис;
- нарушения со стороны нервной системы: чередование апатии и заторможенности с приступами тревоги, возбуждения и страха;
- застойная сердечная недостаточность;
- гастроэнтероколит, кровотечения.
Лечение хронической почечной недостаточности
Чем раньше больной с ХПН обратиться за помощью, тем меньше будет выраженность симптомов болезни и риск развития осложнений. Очень важно определить причину развития ХПН и предпринять все возможное для устранения влияния основного заболевания на работу почек.
Применяются препараты, нормализующие артериальное давление, поддерживающие сердечную деятельность, антибактериальные средства. Показано соблюдение безбелковой калорийной диеты, с ограничением натрия и достаточным содержанием аминокислот в пище. В терминальной стадии целесообразно проводить гемодиализ или операцию по пересадке почек.
Осложнения ХПН:
- поражение периферических нервов;
- остеопороз, артрит;
- поражение желудка и кишечника вследствие нарушения выделительной функции почек и накопления продуктов метаболизма, с развитием язв, гастритов и колитов;
- снижение иммунитета;
- миокардит, перикардит;
- артериальная гипертензия.
Профилактика развития почечной недостаточности
Профилактика почечной недостаточности должна заключаться в тщательном обследовании лиц, имеющих наследственный нефропатии или хронические инфекционно-воспалительные патологии почек. При получении сильных травм, ожогов, после токсического воздействия на организм необходимо как можно раньше обратиться в ближайшее медицинское учреждение.
Почечная недостаточность полностью меняет жизнь человека. Это заболевание заставляет пересмотреть прошлые привычки, изменить рацион питания, более ответственно подходить к своему здоровью. От поведения больного очень многое зависит. Почечная недостаточность — вовсе не приговор, даже на последних стадиях патологии, когда показаны проведение гемодиализа и оперативное лечение. Данная болезнь требует своевременного лечения. От этого зависит прогноз и эффективность терапии. Желание самого больного вылечиться, жить полноценной жизнью, соединенное с грамотно подобранным медикаментозным лечением способны побороть почечную недостаточность или сделать ее менее выраженной и опасной для жизни.
Видео
Симптомы и лечение почечной недостаточности.
Часто задаваемые вопросы и ответы
Каковы особенности диеты при почечной недостаточности?
Больным с почечной недостаточностью показана высококалорийная диета, но с ограниченным содержанием белка и соли. Показано питание, богатое углеводами и жирами. Количество употребляемой жидкости не должно превышать объем суточного диуреза. Исключается пища, способная раздражать почки: кофе, алкоголь, шоколад, пряности, приправы, острые блюда. Мясные и рыбные продукты сначала отваривают, а потом только немного поджаривают.
Лечится ли почечная недостаточность у детей?
Острая почечная недостаточность поддается лечению, если исключить влияние негативных факторов, провоцирующих развитие болезни. Очень важна своевременная и грамотно организованная медицинская помощь. Хроническая почечная недостаточность требует зачастую употребления больших доз диуретиков и проведения гемодиализа. Но при соблюдении всех врачебных предписаний иногда удается восстановить функции почек или перевести заболевание в относительно безобидную компенсированную стадию. При отсутствии эффекта от консервативной терапии показана операция по пересадке почки.
Что такое сердечно почечная недостаточность
Заболевание, при котором нарушается функционирование почек, в медицине получило название почечная недостаточность. При этом выделяется острая и хроническая формы указанного синдрома. Для ХПН характерны свои причины возникновения и стадии протекания. Для определенной стадии заболевания характерны свои конкретные симптомы и предусмотрены особые методы лечения.
Что такое хроническая почечная недостаточность
Под хронической почечной недостаточностью (ХПН) понимается синдром, при котором у человека отмечается длительное нарушение работы почек. Если у больного наблюдается сбой в работе выделительной системы на протяжении 3-х месяцев и более, то можно говорить о развитии у него ХПН.
Болезнь отличается от острой почечной недостаточности (ОПН) сроком проявления. Для ОПН характерна внезапность нарушения работы органа, а при ХПН синдром носит длительный характер. Острая форма заболевания считается обратимой, хроническая — необратима и вынуждает человека проходить поддерживающее лечение до конца жизни.
Причины ее возникновения
Причины развития болезни обширны. К числу часто встречающихся относятся:
- ранее проявившаяся острая почечная недостаточность;
- гломерулонефрит в хронической форме, при котором поражается клубочковый аппарат органа;
- хронический пиелонефрит;
- камни в почках, мочевом пузыре и мочеточнике;
- врожденные патологии выделительной системы;
- поликистоз почки (генетическое заболевание);
- инфекции мочевых путей;
- наследственный фактор (наличие ХПН у родственников).
Часто развитию ХПН предшествуют различные заболевания, поражающие сердечнососудистую и эндокринную системы. К ним относятся:
- гипертония;
- сахарный диабет;
- подагра;
- гиперлипидемия (высокая концентрация жиров в крови);
- воспаление сосудов (васкулит).
Спровоцировать развитие ХПН могут различные факторы. Это может быть лекарственная интоксикация, неправильный образ жизни (курение, злоупотребление алкоголем, лишний вес). Болезни особенно подвержены люди пожилого возраста, в связи с возрастным угасанием у них деятельности внутренних органов.
В число наиболее частых причин возникновения ХПН во всем мире входят три заболевания:
- гипертония;
- гломерулонефрит;
- сахарный диабет.
Какие бывают стадии и их симптомы
Существует множество классификаций разделения хронической почечной недостаточности на стадии. Активно применяется современная классификация, за основу которой берется показатель скорости клубочковой фильтрации (СКФ).
Данная классификация выделяет 5 стадий болезни:
- 1 — с нормальными показателями СКФ (более 90 мл/мин);
- 2 — со снижением СКФ (от 60 до 89);
- 3А — со снижением СКФ в умеренном режиме (45-59);
- 3Б — с выраженным снижением показателей (30-44);
- 4 — с сильным уменьшением показателей (от 15 до 29);
- 5 — терминальная стадия (показатель ниже 15).
За основу традиционной классификации берутся симптомы, которыми заболевание проявляется. Выделяют 4 стадии болезни:
- Латентная.
- Компенсированная.
- Стадия декомпенсации.
- Терминальная.
Для каждой из стадий характерен определенный набор симптомов. С каждым последующим этапом болезни тяжесть симптомов усиливается. Дополнительно берется во внимание показатель креатинина в крови на различных этапах развития ХПН.
Латентная стадия болезни часто не проявляется выраженными симптомами. Больной не всегда может догадываться о развитии у него заболевания. На этой стадии у человека может отмечаться частое мочеиспускание днем и особенно ночью. У него нередко наступают периоды усталости и утомления.
На второй стадии болезни начинает проявляться следующая симптоматика:
- плохой аппетит;
- головные боли;
- бессонницы;
- кожный зуд;
- суставные боли;
- ощущение ломоты в костях;
- частое мочеиспускание;
- аритмия;
- проявление тахикардии;
- вялость;
- появление проблем со зрением;
- сухость во рту;
- отечность кожи лица по утрам;
- частая диарея;
- периодические приступы тошноты и рвоты.
На стадии декомпенсации симптоматика становится еще более выраженной. Дополнительно появляются новые признаки интоксикации в виде:
- заметное снижение веса;
- сильная жажда;
- привкус во рту;
- анемия;
- повышенное кровяное давление;
- приобретение кожей желтоватого оттенка;
- мышечные боли;
- повышенное содержание в крови азотистых веществ;
- боли в костях;
- легкие судороги пальцев на ногах и руках;
- сухость кожи;
- учащение приступов тошноты и рвоты;
- появление белых язв во рту (стоматит);
- воспаление в тканях сердца (перикардит);
- воспаление десен в виде гингивита;
- развитие отека легких.
Терминальная стадия болезни в большинстве случаев приводит к смерти человека. При ней у него отмечаются следующие тяжелые симптомы:
- выпадение волос;
- желтизна кожи;
- высокое кровяное давление;
- сильный отек лица;
- сильная анемия;
- ухудшение памяти;
- сильная диарея;
- сильное похудение, истощение организма;
- привкус мочи во рту;
- частая рвота;
- развитие сердечной недостаточности;
- ухудшение состояния кожи;
- полное нарушение сна;
- изменение голосового тембра.
При терминальной стадии ХПН у больных происходит отравление организма азотистыми и иными токсическими веществами.
Какие могут быть последствия
Заболевание часто становится причиной развития у человека сопутствующих осложнений в виде:
- сердечной недостаточности;
- постоянно высокого кровяного давления;
- развития язвы желудка;
- потери чувствительности конечностей;
- инфаркта миокарда;
- сильной аритмии;
- гастрита в хронической форме;
- частых кровотечений из-за плохой свертываемости крови;
- сбоя менструального цикла у женщин;
- низкого сексуального влечения;
- рождения мертвого плода в случае развития болезни при беременности;
- развития надпочечниковой недостаточности;
- уремической комы.
Большая часть осложнений ХПН связана со стремительным развитием сердечной недостаточности у человека, на фоне которой повышается риск развития инфаркта. Терминальная стадия болезни нередко приводит к уремической коме больного, которая становится одной из причин его смерти.
Лечение по стадиям ХПН
Интенсивность лечения заболевания зависит от стадии, на которой оно находится. Используются средства для лечения конкретного заболевания, проявившегося на фоне ХПН.
При латентной стадии болезни принимаются препараты, купирующие воспаление в почках. На этой стадии больными принимаются:
В ходе второй стадии лечение дополняется симптоматическими препаратами:
На стадии декомпенсации лечение наиболее интенсивное и включает в себя прием больными обширного списка медикаментов:
В ходе терминальной стадии эффективность лечения большинством препаратов заметно снижается. На данном этапе болезни в целях поддержания жизни пациента ему проводится гемодиализ, при котором посредством специального аппарата происходит очистка всей крови организма. При гемодиализе происходит очистка крови вне почек. Часть ее забирается из организма больного и проходит очистку в аппарате.
Гемодиализ на поздних этапах ХПН проводится несколько раз в неделю. Продолжительность процедуры составляет порядка 4 часов. При полном поражении почки проводится ее удаление и пересадка здорового органа. Трансплантация может проводиться повторно. Она связана с рисками того, что новый орган не приживется в организме человека.
На всех этапах заболевания больным должна соблюдаться диета, для которой характерно ограниченное потребление белков и продуктов с избытком фосфора. При этом рекомендуется употреблять значительное количество углеводов и соблюдать питьевой режим не более 2-х литров воды в день.
Как умирают от развития почечной недостаточности?
Почечная недостаточность – заболевание, при котором фильтрационная работа почек нарушается. Патология бывает острой и хронической, вызываемой заболеваниями различного характера, которые нарушают процесс кровотока к почкам. Снижение количества работающих нефронов – страшный диагноз, от которого можно умереть. Статистические данные подтверждают, что на миллион ежегодных смертей более 70 приходятся именно на пациентов с почечной недостаточностью хронического или острого типа.
Острая почечная недостаточность
Это заболевание, возникающее внезапно: почки перестают работать, устранять избыток жидкости и солей, отходов из крови. Повышается норма содержания электролитов, уровень отходов достигает опасного показателя. Самое страшное, что нарушение имеет ураганный характер: в течение нескольких часов или дней пациент превращается в предельно больного человека, причем в особой зоне риска находятся больные с уже имеющимся диагнозом пиелонефрита.
Важно! Острая почечная недостаточность требует немедленной госпитализации и начала лечения. В случае своевременной терапевтической помощи процесс обратим и функции почек у, в целом здоровых людей, могут быть восстановлены.
Симптомы
Признаками острой почечной недостаточности являются следующие факторы:
- Резкое снижение объема мочи;
- Высокая отечность из-за задержки жидкости в организме;
- Одышка;
- Судорожный синдром, в предфатальных случаях – кома;
- Давящие болевые ощущения в груди из-за развития сердечно-легочной недостаточности, застоя крови в легких, артериальной гипертензии;
- Анемия, причина которой снижение срока жизни эритроцитов и невыработка новых;
- Поражение ЦНС, выражающееся в сонливости, апатии, замедлении мозговой деятельности, появлении галлюцинаций, бреда;
- Нарушение пищеварительной системы. Почки не справляются с функцией, и часть работы берет на себя желудок, вследствие чего появляются изъязвления, локальные воспаления, возникает тошнота, рвота;
- Нарушения костной системы из-за деструкции кальциевого обмена. Появляются болевые ощущения, переломы, деформации костной структуры.
- Снижается иммунитет, что вызывает патологии различного инфекционного характера.
Проявление любого симптома требует немедленного обращения к доктору. Причинами появления почечной недостаточности служат все хронические заболевания почек: пиелонефрит, поликистоз, гломедуронефрит, мочекаменная болезнь. Кроме того, в группу риска попадают пациенты с сахарным диабетом, гипертонией, опухолями мочеполовой системы.
Важно! Ускорить развитие ХПН (хронической почечной недостаточности) могут аллергии, беременность, некоторые медикаменты нестероидного противовоспалительного типа: ибупрофен, аспирин, напроксен.
Факторы риска, осложнения
Повреждения почек могут вызвать тромбофлебиты, инфекционные заболевания, склеродермия, волчанка, васкулиты, воздействия тяжелых металлов, спирта, кокаина. К факторам риска развития острой почечной недостаточности относятся следующие показатели:
- Госпитализация в тяжелейшем состоянии с требованием интенсивной терапии;
- Преклонный возраст пациента;
- Патологии периферических артерий;
- Повышенное АД;
- Болезни сердечнососудистой системы;
- Заболевания почек, печени.
Осложнения ХПЧ – это необратимые повреждения почки. Процесс может привести к фатальному исходу и чтобы выжить людям требуется диализ – механическая система удаления токсинов, отходов жизнедеятельности организма, либо пересадка донорского органа. Без данных факторов пациент умрет.
Важно! Хроническая почечная недостаточность может протекать постепенно и почти бессимптомно. Пока не выявится полная дисфункция органов, болезнь может и не проявить себя, поэтому важно проходить обследования при наличии любого из факторов риска, приведенных выше
Постановка своевременного диагноза ХПЧ затруднена неспецифической симптоматикой, свойственной другим болезням. Возможность частичной обратимости нарушенных функций органов высока, но только при правильно выбранном лечении, направленном на приостановку развития патологии и в первую очередь на устранение причины заболевания.
Важно! Лечение терминальной (прогрессирующей) стадии требует заместительной почечной терапии, но часто единственным выходом становится только пересадка органа. ХПЧ иногда резко возрастает, приостанавливается, а при наличии простудных заболеваний, обезвоживания, травмы заканчивается фатальным исходом.
Развитие и прогрессия острой почечной недостаточности
Чтобы пациент испытывал огромные неприятности от патологии, достаточно долгое время болеть пиелонефритом или другими перечисленными патологиями, простудиться и получить острую почечную недостаточность. Почечная ишемия – процесс, при котором перестройка кровотока значит замедление и недостаточность поступления крови в сосуды, снижение давления. Некроз эпителия приводит к поступлению инфильтрата в ткани и вызывает отечность, повышает уровень кальция в цитоплазме и провоцирует развитие некроза канальцев, обтурацию и анурию.
Выделяя факторы риска, приводящие к смерти, особое внимание следует обратить на гнойный пиелонефрит, приводящий к уремии, отеку почек, последующему бактериальному шоку и значительному снижению работы нефронов. Накопление токсинов в крови из-за отказа почки, вызывает водный дисбаланс, превышение нормы электролитов и приводит к сбою работы всего организма. Если развилась ураганная злокачественная почечная недостаточность, врачи часто вынуждены констатировать тот факт, что пациент умер от несвоевременности оказания профессиональной помощи.
Течение острой почечной недостаточности:
- Начальный, характеризуемый отсутствием симптоматики, за исключением диуреза.
- Олигоанурия со снижением функциональности почек, повышением уровня токсинов в крови, учащением сердцебиения, отеками, повышением АД.
Важно! Олигаонурия – один из последних обратимых этапов, когда пациенту еще можно оказать помощь и вылечить его, восстановив частичную функциональность органов. Если заболевание не подвергается лечению на данном этапе, то проявление симптомов увеличивает интенсивность и пациент умирает.
- Полиурия – это процесс, при котором нефроны гибнут в огромном количестве, наблюдается резкое повышение энуреза, появление крови в моче.
Даже начальное заболевание почек – это болезнь, которую нужно лечить! Достаточно немногочисленных посещений доктора, соблюдения диеты и питьевого режима, консервативной терапии и профилактики. Если этого не делать, патология развивается в течение достаточно короткого времени, а наблюдать, как умирают от почечной недостаточности – процесс страшный.
Отечность, одышка, покраснение кожи из-за повышения АД, затрудненное дыхание, резкие болевые симптомы – признаки общей интоксикации организма. Токсины, не выводимые почками, буквально отравляют все важные органы, вызывая некроз и убивая здоровые ткани. И если гемодиализ сегодня еще является доступной мерой помощи, то пересадка донорского органа – это очень дорого, поэтому не стоит пускать заболевание на самотек, его проще купировать, чем лечить запущенную форму патологии.