Допустимое количество сбоев при аритмии
Допустимое количество сбоев при аритмии
Нарушения работы сердца все чаще бывают из-за стресса. Сильные физические нагрузки, а также неверный образ жизни и резкие смены температуры плохо влияют на здоровье. Люди редко идут к врачу даже при очень высоких и низких показателях давления, так как отдают предпочтение самолечению. При первых отклонениях сердечного ритма стоит сразу же пройти диагностику в больнице. С целью профилактики появления осложнений в работе одного из главных органов жизнедеятельности. Обходиться данными подручного тонометра нельзя. Каким должен быть пульс?
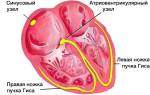
Аритмия — неправильная работа сердца, при которой нарушается ритм
Каким должен быть нормальный пульс?
Пульс в норме — залог здоровья современного человека. Для каждого возраста определены свои допустимые цифры частоты сердечных сокращений, не выходящие за рамки нормы:
- новорожденные и дети до года – 140 ударов в минуту;
- младший и подростковый возраст (до 15 лет) – частота сокращений уменьшается с отметки 125 до 75 (в процессе взросления ежегодно пульс урежается примерно на 10–18 единиц);
- в 15–50 лет норма составляет 70 ударов в минуту;
- 74–75 ударов в минуту в 50–60-летнем возрасте ;
- в преклонном возрасте средние показатели пульса повышаются до 79–80 сокращений.
Выделяется ряд некоторых качеств изменения пульса в зависимости от других условий:
- Стоит учитывать, что число ударов сердца у женщин на 7–8 единиц выше, чем у мужчин.
- Также есть соотношение роста человека и его пульса: чем ниже рост, тем быстрее происходит сокращение сердечной мышцы.
- Важным фактом есть то, что во второй половине дня, а также в бодром и активном состоянии число частоты ударов сердца высокое. Но во время сна пульс сильно снижается.
- Отметка в 160 ударов в минуту – знак летального исхода. Вот почему важно контролировать пульс. Особенно у пожилых людей, а также больных с большим риском поражения сердечной мышцы.
Оценивать состояние АД и пульса нужно в спокойном состоянии, не нервничать
Ритм сердца при аритмии
Какой пульс при аритмии? Частота пульса при функциональной аритмии может достигать 90 ударов и выше. Это знак тахикардии. Такое бывает, например:
- после физических и эмоциональных нагрузок,
- питья кофе, а также алкогольных и энергетических напитков,
- при духоте в помещении,
- у женщин во время месячных и в период беременности.
Также пульс снижается, что может быть признаком брадикардии.
Чаще всего аритмия сердца наблюдается в детском и подростковом возрасте, а также у людей, активно занимающихся спортом. У взрослых редко проходит с вегетососудистой дистонией. Фиксируется в процессе восстановления после тяжело перенесенных инфекционных болезней.
При «безвредной» аритмии человека не беспокоит следующий ряд симптомов:
- нарушение частоты и глубины дыхания, например нехватка воздуха и одышка;
- потемнение в глазах;
- головокружение и ощутимая слабость;
- полуобморочное, а также обморочное состояния;
- сильные приступы тревоги. Бывают с чувством страха и ухудшают самочувствие.
Патологические нарушения сердца, напротив, проходят с вышеперечисленными признаками. Проводниками патологической тахикардии (90 и более сердечных сокращений в минуту) выступают главным образом:
- полученные или врожденные пороки сердца и болезни главного органа;
Аритмичность работы сердца может быть не только во время физических нагрузок или стрессов, но и в состоянии покоя
- опухоли;
- дисфункция эндокринной и нервной системы;
- наличие инфекций в организме человека.
Вызвать брадикардию (низкий пульс ниже 60 ударов в минуту) могут:
- инфаркт миокарда;
- высокое внутричерепное давление;
- воспалительные процессы сердечных мышц;
- отравление организма, например, когда попадают внутрь токсические вещества;
- язва желудка;
- слизистый отек (микседема);
- недостаток гормонов щитовидной железы в организме;
- перемены сердечно-сосудистой системы в силу возраста.
При сахарном диабете и вегетососудистой дистонии риск появления аритмии заметно возрастает.
Как измерить давление и пульс в домашних условиях?
Давление — процесс сдавливания стенок кровеносных сосудов под влиянием циркуляции крови. Есть два основных показателя АД:
- верхнее (систолическое) – уровень давления в момент наибольшего сжатия сердечной мышцы;
- нижнее (диастолическое) – его уровень в момент наибольшего расслабления сердечной мышцы.
Для измерения давления используют тонометры
Артериальное давление меряется в миллиметрах ртутного столба. С помощью особого прибора – тонометра. Он бывает:
- автоматический или полуавтоматический;
- с фиксацией на запястье или на предплечье.
Его можно купить в любой аптечном пункте, а также в магазине медицинской техники.
Данные пишутся через дробь и сверяются с нормой давления, равной 120/80. С помощью тонометра также меряется пульс. Это третье значение после давления. В момент измерения давления тонометром руку нужно расслабить.
Основные рекомендации
Измерения тонометром должны проходить регулярно. В качестве профилактики сердечных нарушений. При проявлении частого сердцебиения даже при минимальной физической нагрузке, например, при ходьбе или изменении положения тела, стоит пойти к врачу-кардиологу. В дальнейшем провести электрокардиографическое исследование — один из самых простых и точных методов исследования работы сердца.
Возможные нарушения частоты сердечного ритма, а также сердечной недостаточности:
- потеря сознания;
- боль в груди;
- головокружение.
Это веская причина для срочного похода к врачу. Так как в большинстве случаев нужно приводить в норму пульс с помощью лекарственных средств. А в более тяжелых проявлениях патологий сердца – нужно поставить электрокардиостимулятор.
Самолечение препаратами или средствами народной медицины – ненадежный способ борьбы с недугом. В том числе серьезным, например, нарушения работы сердца. Ошибочное лечение может вызвать ухудшение состояния здоровья больного, а также летальный исход. Вот почему антиаритмики стоит пить строго по назначению кардиолога.
Измеряется частота не одним пальцем, а тремя, так как в пальцах есть своя пульсация, которая может повлиять на результат
В случае, если тонометр показывает высокое давление, нужно принять ряд основных мер:
- наблюдать за скачками давления;
- ограничить потребление поваренной соли, например, до 5 грамм в сутки;
- включить в рацион при аритмии фрукты и овощи (500 грамм в день);
- снизить массу тела в среднем на 5 кг;
- увеличить физическую активность;
- не курить, а также не пить алкоголь;
- наладить норму сна (7–8 часов).
В другом случае, когда аппарат показывает низкое давление, нужно пересмотреть свои привычки и режим дня:
- наблюдать за скачками давления;
- делать массаж тела;
- привести в норму время сна (7–8 часов);
- не вставать с кровати резко;
- делать зарядку в постели, например, плавные подтягивающие движения руками и ногами;
- увеличить физическую активность;
- приступить к занятиям спортивной ходьбой, плаванием, дыхательной гимнастикой;
- принимать контрастный душ;
- находиться в комфортной температуре, а также избегать резких ее перепадов.
Полезно также наладить питание. В рацион следует ввести продукты, богатые на витамины и минералы. Важным условием есть отказ от алкоголя и курения.
Аритмия
Аритмия — определение, отражающее изменение частоты, регулярности, источника возбуждения сердца и различные виды нарушения его электрической проводимости.
Нарушение сердечного ритма — широко распространенное заболевание современности.
Обилие причинных факторов, разность электро-физиологических механизмов формирования аритмий и топографии зон исполнения данных механизмов, различие ЭКГ-показателей, проявлений и прогноза определяет полиморфизм расстройств сердечного ритма.
Классификация аритмии
Беря во внимание место зарождения электрического импульса и специфику его проведения от узла-пейсмейкера к желудочкам аритмии возможно систематизировать так:
- нарушение генерирования электрического импульса;
- изменения проводимости (блокады и дополнительные пути проведения);
- комбинированные нарушения ритма.
Блокады сердца делят по признаку топографии того участка, где происходит замедление/прерывание движения электрической волны. Их наименования соответствуют локации. Рассматривают синоатриальную, внутрипредсердную, предсердно-желудочковую, внутрижелудочковую блокады.
Врожденные аномалии при наличии дополнительных путей проведения служат основой для возникновение синдромов преэкзитации (предвозбуждения) желудочков.
Комбинированные нарушения – это парасистолия, предсердно-желудочковые диссоциации, сочетание блокад с нарушением ритма (синдром Фредерика) и др.
По прогнозу различают: неопасные аритмии, вероятно опасные, опасные для жизни.
Опираясь на это нарушения дифференцируют на требующие лечения и подлежащие только наблюдению в течение времени.
Этиология возникновения аритмии
Благодатной почвой для начала аритмии может стать довольно длинный список заболеваний, причем как сердечно-сосудистой, так и других систем организма. Это гипертоническая болезнь, ИБС и инфаркт миокарда, сердечная недостаточность, воспалительные, дистрофические заболевания миокарда, пороки клапанов (врожденные и приобретенные), аномалии развития сердца. Часто причиной нарушений ритма является неблагополучие эндокринной системы (гипо- и гиперфункция щитовидной железы, синдром Конна, феохромоцитома, климакс), нервной, бронхолёгочной, пищеварительной систем. Спровоцировать аритмию могут болезни, касающиеся всего организма (анемия, инфекционные заболевания и отравления).
Значимые факторы риска: злоупотребление алкоголя, крепким чаем или кофе, любые формы курения, прием некоторых медикаментов.
Помимо этого голодание, несбалансированная диета, обеднённость пищи витаминами и микроэлементами, обезвоживание, то есть любые обстоятельства нарушения водно-электролитного обмена или кислотно-основного состояния могут привести к сбою нормальной электрической деятельности сердца. Также имеет значение наследственная предрасположенность.
Однако примерно у 1/10 пациентов даже при высококачественном обследовании не удается установить причину аритмии (идиопатическая аритмия).
Симптомы аритмии
Клиника аритмий может быть весьма различной и зависит от формы нарушения. Охарактеризуем наиболее встречаемые.
Аритмии, связанные с нарушением автоматизма синусового узла. Здесь возможны варианты с изменением темпа генерации электрических сигналов и сокращений сердца в сторону возрастания (синусовая тахикардия) или снижения (синусовая брадикардия), а также неравными временными интервалами между систолами (синусовая аритмия). Нормальной ЧСС для здорового взрослого считают от 60 до 90 сокращений в минуту. Тахиаритмия больше 90 уд/мин будет ощущаться учащенным сердцебиением. При брадикардии менее 40 уд/мин беспокоит слабость, головокружение, вероятны обмороки из-за падения перфузии мозга, а при частоте более 40 уд/мин обычно ассимптомна, как и синусовая аритмия.
Ощущением замирания, вздрагивания, «кувыркания», перебоев в работе сердца проявляются эктопические сокращения. Об эктопии говорят, если точкой рождения электрического сигнала не является синусный узел. Если сокращение от эктопического импульса наступает раньше времени, до завершения этапа расслабления сердца, говорят об экстрасистолии. Добавочные очаги возбуждения могут присутствовать на разных уровнях и соответственно генерировать суправентрикулярные (предсердные, предсердно-желудочковые) и желудочковые экстрасистолы. Часто несвоевременные сокращения чередуются с нормальными синусовыми, могут быть одиночными, парными или групповыми.
Три и более систолы кряду, единых в своем несинусовом происхождении, считают эктопическим ритмом (предсердный, атриовентрикулярный, идиовентрикулярный). Когда неестественный очаг возбуждения обладает высокой активностью и, подавляя синусовый, становится водителем ритма, возникает пароксизмальная тахикардия (ЧСС более 140 уд/мин). Больной при этом отмечает интенсивное сердцебиение.
Трепетание — ритмическое сокращение предсердий/желудочков с очень большой частотой (200-400 в мин). Фибрилляция (350-700 уд/мин) — беспорядочное малопрдуктивное сокращение миокарда, по-другому именуемое мерцанием. Трепетание и мерцание предсердий относительно благоприятно. Ввиду тормозящего, фильтрующего действия АВ-узла на желудочки проводится лишь часть электрических возбуждений, благодаря чему они сокращаются с частотой на порядок ниже (обычно не более 160 /мин). Самочувствие страдает сходным с тахикардией и экстрасистолией образом, может присоединяться одышка, головокружение, боль в сердце.
Трепетание и фибрилляция желудочков – жизнеугрожающе состояния и в отсутствие экстренных мер (дефибрилляция) быстро приводят к смерти больного.
Блокада сердца — ослабление или полное прекращение электрической проводимости определенного участка проводящей системы. Она может появляться и исчезать без лечения (тогда ее именуют преходящей), или быть постоянной. Симптомы здесь зависимы от местоположения, степени блокады, при легких формах отсутствуют, при средних и тяжелых соответствуют нерегулярности ритма, брадиаритмии.
Вообще, отсутствие симптомов аритмии — довольно частое явление, и выявление сбоев ритма происходит случайно при обследовании по другой причине.
Диагностика аритмии
На вооружении медиков состоит несколько способов выявления аритмий и каждый имеет свои особенности.
- ЭКГ — общедоступный метод, дает информацию о ритме пациента в данный момент времени, позволяет зафиксировать постоянные нарушения и преходящие, если те присутствуют в момент регистрации.
- Холтер-мониторинг ЭКГ — 24-х часовая запись электрокардиограммы. Данным методом возможно установить все нарушения в работе сердца за сутки.
- ЭхоКГ — УЗИ-исследование сердца. Дает возможность зрительно установить наличие аритмии и выявить органическую причину ее возникновения.
- Провокационные тесты : ортостатическая проба, чреспищеводное электро-физиологическое исследование, внутрисердечная регистрация ЭКГ), – способны искуственно вызвать и зарегистрировать аритмию когда не удается зафиксировать ее при суточном мониторинге ввиду преходящего характера.
Лечение аритмии
Нужно ли лечить аритмию? Некоторые из расстройств, как единичные наджелудочковые или желудочковые экстрасистолы при отсутствии органического поражения сердца, неопасны и не требуют лечения. В других случаях от своевременности распознавания и оказания помощи зависит жизнь человека.
Лечение нарушений ритма зависит от этиологии, вида нарушения, состояния больного, наличия противопоказаний для тех или иных методов воздействия.
Выделяют несколько подходов к лечению:
- воздействие на причину возникновения;
- влияние на факторы, провоцирующие аритмию;
- действие на механизмы аритмогенеза;
- воздействие на переносимость аритмии пациентом
Все лечебные воздействия при нарушении ритма делятся на медикаментозные и немедикаментозные. Подбор фармпрепаратов всегда осуществляется врачом и должен контролироваться повторяющимися регистрациями ЭКГ. Исходя из подхода к лечению, используются лекарства разной направленности действия, часто на помощь приходят антиаритмики. Высокую эффективность показывают амиодарон, соталол, пропафенон, верапамил и др.
Немедикаментозное направление включает электрические методы: кардиоверсия и дефибрилляция, временная и постоянная электростимуляция; радиочастотное разрушение эктопического очага, оперативное лечение органических заболеваний сердца (аномалии развития, пороки клапанов), являющихся причиной развития аритмии.
Важно отметить, что диагностику на всех этапах и лечение нарушений ритма осуществляет только врач. Часто уже при расспросе, объективном обследовании пациента (пальпация пульса, аускультация сердца) удается заподозрить характер аритмии, а дополнительные исследования позволяют уточнить диагноз, причину заболевания и подобрать правильное лечение.
Допустимое количество сбоев при аритмии
Нарушения сердечного ритма
Нарушения сердечного ритма: введение
Сердечная аритмия проявляется в виде нарушений в работе сердца и отклонении частоты его сокращений от нормы. Под данное понятие следует относить любой ритм сердца, который не соответствует нормальному синусовому. Те, у которых возникает эта проблема, ощущают перебои в работе сердца, учащенное сердцебиение, головокружение, обморочное состояние, общую слабость. Установить наличие аритмии можно на основе электрокардиограммы. Если причиной сбоя сердечного ритма является учащенное сердцебиение, то речь идет о тахикардии. Замедленный ритм сердечных сокращений указывает на болезнь под названием брадикардия.
Наиболее распространенным нарушением сердечного деятельности является мерцательная аритмия или тахикардия, при которой наблюдается учащение пульса и сбой сердечного ритма.
Симптомы аритмии включают в себя учащенное сердцебиение (тахикардию), головокружение, сонливость, спутанность мыслей, предобморочное состояние, потерю сознания, судороги, боль в груди и области сердца, и стенокардию (Angina pectoris).
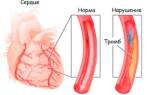
Редкими, но очень опасными для жизни осложнениями аритмии сердца могут быть: эмболии (закупорка сосудов образовавшимися в них сгустками крови – тромбами), инсульт, инфаркт мозга, инфаркт миокарда, повышенная сердечная недостаточность, внезапная смерть из-за остановки сердца.
Нарушения сердечного ритма: причины и риски
Причинами сердечной аритмии могут быть: нервозность, волнение, чувство страха, чрезмерное увлечение кофеином (например, в виде кофе или колы), злоупотребление алкоголем, употребление наркотических веществ, ядов, побочный эффект от приема некоторых лекарственных препаратов, например, гормонов щитовидной железы или антидепрессантов, инфекционно-воспалительные процессы, раздражение так называемого каротидного узла ( синдром каротидного синуса).
Органическими основами аритмий зачастую являются : ишемическая болезнь сердца (ИБС), инфаркт, заболевания миокарда (кардиомиопатия), воспаление сердечной мышцы (миокардит), пороки сердца или сердечных клапанов, врождённое или приобретенное преждевременное возбуждение сердечных желудочков (синдром Вольфа Паркинсона Уайта, или WPW-синдром),высокое кровяное давление (артериальная гипертония), нарушение водно-электролитного баланса,(к примеру, дефицит калия в организме), пониженная (гипотиреоз) или повышенная (гипертиреоз) функции щитовидной железы.
мерцательная аритмия или фибрилляция предсердий: быстрые и нерегулярные импульсы вызывают сокращение предсердий, приводящие к нарушениям сердечного ритма.
Экстрасистолия – это вид аритмии, при которой возникают внеочередные сокращения либо всего сердца, либо определенного его участка. Они могут исходить и из предсердия, и из камеры сердечного желудочка
Суправентрикулярная (наджелудочковая) тахикардия проявляется в виде внеочередных импульсов в предсердии.
WPW- синдром: врождённое или приобретенное преждевременное возбуждение сердечных желудочков, приводящее к тахикардии.
Вентрикулярная аритмия возникает на основе дополнительных внеочередных импульсов в желудочке сердца. На неё необходимо обратить особое внимание, так как она может перейти в опасную для жизни фибрилляцию предсердий.
Мерцательная аритмия, фибрилляция предсердий: ускорение количества сердечных сокращений и электрических импульсов в предсердии. Заполнение предсердий кровью затруднено, а, следовательно, уменьшается и поступление крови в желудочки, поэтому существует угроза функциональной остановки сердца. Без оказания при этом немедленной врачебной помощи смерть может наступить в течение считанных минут.
АВ-блокада (атриовентрикулярная блокада): — частичное или полное нарушение проведения импульса возбуждения от предсердий к желудочкам, приводящее к замедлению сердечного ритма – брадикардии. Выделяют 3 степени атриовентрикулярной блокады. Если проведение импульсов полностью блокируется, может произойти остановка сердца. При таком заболевании в большинстве случаев рекомендуется имплантация кардиостимулятора.
СА –блокада ( синоатриальная блокада )представляет собой один из видов аритмии, когда задерживается или блокируется проведение импульса по волокнам сердца в месте, где происходит соединение между синусовым и атриовентрикулярным узлами.
СССУ – блокада (синдром слабости синусового узла) – Замедленное сердцебиение, иногда попеременное проявление брадикардии и тахикардии в результате нарушения функции синусового узла.
Нарушения сердечного ритма: обследования и диагноз
Неинвазивная диагностика: ЭКГ, тесты с физической нагрузкой (эргометрия), суточное Холтеровское мониторирование ЭКГ, поверхностное ЭКГ- картирование, наружный или имплантируемый петлевой регистратор, эхокардиография, магнитно-резонансная томография (МРТ).
Инвазивная диагностика: электрофизиологическое исследование (ЭФИ) с помощью введения эндокардиальных катетеров-электродов в полость сердца.
Нарушения сердечного ритма: лечение
Имеется значительное количество лекарственных средств, которые назначаются для контроля сердечного ритма. К классическим антиаритмическим препаратам относятся так называемые блокаторы кальциевых каналов, калиевых каналов, антагонисты кальция, бета-блокаторы. Они воздействуют на систему проведения импульса возбуждения в сердечной мышце и, таким образом, нормализуют сердечный ритм.
К эффективным лекарственным средствам против аритмии относятся также сердечные гликозиды ( например, дигоксин, дигитоксин ), которые, увеличивая силу сердечных сокращений и замедляя сердечный ритм, снижают предсердно-желудочковую проводимость. Для восстановления нормального синусового ритма используется кардиоверсия, как медикаментозная, так и электрическая, с применением дефибриллятора. Электрокардиоверсия является экстренной неотложной мерой при лечении трепетания желудочков, фибрилляции желудочков, вентрикулярной и суправентрикулярной тахикардий.
Если медикаментозное лечение мерцательной аритмии не дает желаемых результатов, то в таких случаях применяется метод, который называется «катетерной абляцией». При этом уплотненные волокна сердечных мыщц, из-за которых возникло нарушение сердечного ритма, намеренно «размыкаются». Эта процедура осуществляется при помощи катетера, вводимого в сердце. Катетерная абляция показана при лечении всех форм тахикардии: (фибрилляция предсердий, трепетание предсердий, тахикардия АВ-узлов,WPW-синдром, вентрикулярная тахикардия).
Последней возможностью избежать угрозы остановки сердца является имплантация кардиостимулятора или дефибриллятора (электрошокового устройства). Кардиостимуляторы представляет собой маленькие приборы с питанием от батареек, которые посылают электрические импульсы в сердце и, таким образом, нормализуют сердечный ритм. Они устанавливаются путем малого оперативного вмешательства в непосредственной близости от сердца под ключицей.
Имплантация дефибрилляторов подходит лишь для людей с высоким риском фибрилляции желудочков. Эти приборы вырабатывают электрический разряд (импульс), с помощью которого в критический момент можно восстановить нормальный сердечный ритм.
Нарушения сердечного ритма: примечания