Хирургическое лечение мерцательной аритмии
Отделение
хирургии
Полный цикл лечения
Многопрофильность направлений
Высокотехнологичная помощь
Хирургическое лечение фибрилляции предсердий (мерцательной аритмии)
Что такое фибрилляция предсердий?
Фибрилляция предсердий (мерцательная аритмия, устар.) – один из наиболее часто встречающихся видов нарушения ритма сердца. Характеризуется нерегулярным, чрезвычайно частым сокращением отдельных мышечных волокон предсердий, отсутствием сокращения миокарда предсердий как единого целого; учащённым, неравномерным сокращением желудочков; постепенным нарушением сократительной функции всего сердца в целом с развитием сердечной недостаточности.
Данный вид аритмии может протекать как бессимптомно, так вызывать у заболевшего человека жалобы на столько сильные, что пациент теряет дееспособность на время приступа.
Наиболее распространёнными жалобами являются:
- ощущение учащённого сердцебиения
- ощущение нарушения ритма сердца
- периодически возникающее ощущение «замирания» сердца
- ощущение боли в груди, усиливающееся при физической нагрузке
- одышка
- возникающее во время приступа аритмии
- чувство тревоги, страха
- потливость
- дрожь во всём теле
- головокружение
- потеря сознания
В своём развитии в течение жизни человека фибрилляция предсердий проходит несколько стадий:
- Пароксизмальная – после возникновения приступа аритмия может спонтанно прекратиться. Если в течение 7 суток самопроизвольного восстановления ритма не происходит, то фибрилляцию предсердий называют
- Персистирующей. Такая форма аритмии длится более 7 дней, спонтанно не исчезает и, обычно, требует электрического или медикаментозного воздействия для восстановления синусового ритма.
- Длительно персистирующая форма фибрилляции предсердий – это та, которая длится более 1 года на момент принятия решения о попытке восстановления правильного ритма сердца.
- Постоянной называют фибрилляцию предсердий лишь тогда, когда и пациент, и врач принимают совместное решение об отказе в восстановлении правильного ритма сердца.
При появлении симптомов нарушения ритма сердца необходимо как можно быстрее обратиться к врачу-кардиологу, поскольку чем дольше существует заболевание, тем тяжелее его вылечить.
Сама по себе фибрилляция предсердий:
- может являться симптомом такого заболевания сердца как:
- патология клапанов сердца
- ишемическая болезнь сердца
- может возникать на фоне существования заболеваний, не являющихся показанием к хирургическому вмешательству на сердце:
- гипертоническая болезнь
- заболевания щитовидной железы
ОЧЕНЬ ВАЖНО ПОНИМАТЬ, что фибрилляция предсердий – это заболевание, которое рано или поздно приводит к инвалидизации, что связано с:
- высоким риском тромбоэмболических осложнений – инфаркта головного мозга (инсульт), инфаркта миокарда, инфаркта почек, гангрены конечностей и др. Причиной осложнений такого рода является образование тромбов в камерах сердца по причине замедления и нарушения потока крови в них;
- развитием сердечно-сосудистой недостаточности по причине прогрессирования структурных и функциональных изменений сердца на фоне чрезмерной частоты и нерегулярности сердечных сокращений. Следствием является ограничение переносимости физических нагрузок, снижение функции органов и систем органов.
Таким образом периодическое возникновение или постоянное ощущение нарушения ритма сердца, ощущение учащённого сердцебиения, ощущение перебоев в работе сердца является очень важной причиной обращения к кардиологу.
Какое обследование необходимо пройти для определения вида аритмии, выявления причин её возникновения и определения способа дальнейшего лечения?
2) Холтеровское (суточное) мониторирование электрокардиограммы. При выполнении данного обследования необходимо «вызвать» у себя нарушение ритма сердца – другими словами, воспроизвести ту ситуацию, когда возникает ощущение нарушения ритма сердца, учащённого сердцебиения;
3) Обращение к кардиохирургу и/или аритмологу.
Если обнаружена аритмия, то перед тем, как определить вид лечения, который вам показан, врач в обязательном порядке назначит следующие виды обследования:
1) Эхокардиография – для исключения наличия тромбов в полостях сердца и для исключения поражения клапанов сердца;
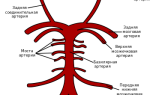
2) Ангиография коронарных артерий – для исключения их поражения как первопричины возникновения нарушения ритма сердца;
3) Ультразвуковое исследование щитовидной железы и анализ крови на уровень гормонов щитовидной железы (Т3, Т4, ТТГ). При необходимости – консультация эндокринолога.
Возможности отделения кардиохирургии ФНКЦ ФМБА в лечении пациентов с фибрилляцией предсердий
Отличительные особенности метода:
– Один из самых эффективных
– Малотравматичный метод (мини-инвазивный)
Данный способ хирургического вмешательства относится к категории «открытых» операций, поскольку для лечения аритмии осуществляется непосредственное воздействие на сердце под контролем зрения. Это очень важная особенность данного метода, которая в выгодном свете отличает его от рентено-хирургических методов лечения фибрилляции предсердий.
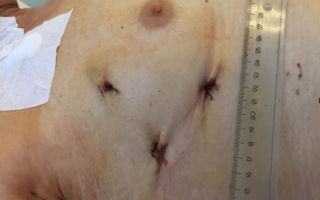
Доступ к сердцу обеспечивается путём выполнения шести-восьми «проколов» боковой стенки грудной клетки (по 3-4 «прокола» справа и слева). После операции остаются швы длиной 1 см.
По различным оценкам эффективность данного способа лечения достигает 96%, что делает метод сопоставимым с «золотым стандартом» лечения фибрилляции предсердий – операцией «Лабиринт».
Помимо прямого воздействия на участки стенки предсердия и на устья лёгочных вен во время операции производится удаление ушка левого предсердия – той части сердца, в которой наиболее часто формируются тромбы, ответственные за развитие инсультов и других тромбоэмболических осложнений.
Противопоказания к выполнению торакоскопической радиочастотной аблации:
– перенесённые ранее операции на лёгких и сердце
– наличие заболеваний сердца, требующих хирургического лечения (атеросклероз коронарных артерий, заболевания клапанов сердца и др.)
Данное оперативное вмешательство является наиболее эффективным способом лечения фибрилляции предсердий, и потому повсеместно признано «золотым стандартом».
Операция «Лабиринт» может выполняться как изолированно, при наличии у пациента показаний к такому виду операции, так и в комплексе с другими видами операций на сердце.
Можно ли делать операцию при мерцательной аритмии?
Диагноз мерцательная аритмия ставится пациентам с хаотическим мерцанием предсердий и нерегулярной работой желудочков, при которой происходит снижение эффективности работы сердца. Чаще лечение аритмии сердца начинается с медикаментозных препаратов. Такие методы лечения иногда не оказывают должного эффекта. В таком случае врач, скорее всего, назначит пациенту операцию.
Показания
Только врач может определить необходимость операционного вмешательства в ход лечения пациента, а также, каким именно хирургическим методом нужно воспользоваться.
Показателями могут выступать стремительное ухудшение показателей сердечно-сосудистого ритма. Когда больной обращается в больницу несвоевременно, лекарственные препараты часто бывают малоэффективными, что также приводит к необходимости вмешательства. Для лечения аритмий и хирургических вмешательств важно найти врача, которым больной сможет доверять.
Виды операций
Хирургическое лечение, применяемое в случае мерцательной аритмии, осуществляется различными методами. К ним относятся радиочастотная абляция, имплантация кардиостимулятора и «лабиринт». Лечение мерцательной аритмии направлено на поддержание здорового синусового ритма и уменьшению количества сокращений желудочков. В национальном научно-практическом центре сердечно-сосудистой хирургии им. А.Н. Бакулева исследуют и используют различные хирургические методы, которые практикуются в операциях на сердце.
Катетерная абляция
Этот метод направлен на удаление путем разрушения очага аритмии, из-за которого электрические импульсы в чрезмерном количестве поступают в предсердно-желудочковое соединение. Операция осуществляется при помощи специальных катетеров, а через рентген происходит контроль участка, на котором врачи будут производить манипуляции.
Чтобы разрушить источник аритмии, применяются разные способы воздействия. Чаще всего разрушение тканей проводят при помощи ультразвука и лазера, а наиболее действенным и безопасным считается способ использования высокочастотной электрической энергии. После операции давящую повязку накладываю на места пункций, а пациенту нужен постельный режим.
Радиочастотная аблация АВ-узла
Этот метод является достаточно распространенной. Во время хирургического вмешательства происходит стимуляция правого желудочка. Электрод располагают в области правого предсердия, для прекращения подачи сигналов, которые сквозь предсердие попадают в желудочек. Эффективность данного метода часто высока, но пациенту будет необходимо пользоваться кардиостимулятором и принимать лекарства, снижающие вероятность инсульта.
Имплантация кардиостимулятора
При этом методе происходит небольшое оперативное вмешательство. Чаще всего корпус стимулятора размещают под подкожной жировой клетчаткой на груди. Электрокардиостимулятор при помощи электродов контактирует с миокардом и задает правильный ритм. Во время операции пациент получает только местное обезболивание и под контролем рентгенолога в специально устроенной операционной.
Различия между аппаратами ЭКС зависят от характеристики электродов. Имплант контролирует сведения об активности сердца. Электроды улавливают сигналы миокарда и отправляют их на схему устройства, где анализируются шумы и помехи. Если при этом программой обнаруживается пониженная частота сердечной активности, ЭКС запускает электростимуляцию сердца, и оно снова начинает биться с нужной частотой. В случае осложнений ЭКС подлежит удалению.
Метод «лабиринт»
Этот метод ориентирован на устранение путей, из-за которых аритмия зарождается и поддерживается. С помощью метода «разрез и шов» иссекаются легочные вены и стенки левого предсердия. Происходит нанесение многочисленных маленьких надрезов, создавая ходы, из-за которых электрический импульс не имеет возможности вернуться. Благодаря этому пациент сможет избегать дополнительных сокращений предсердия. Говоря проще, сигнал не возвращается к синусовому узлу, а исчезает, встретив надрезы на сердце. Тогда импульс находит правильный путь к атриовентрикулярному узлу. Лабиринт при мерцательной аритмии позволяет сердцу функционировать нормально.
Противопоказания
Запреты для хирургического вмешательства относятся непосредственно к методу, которым проводится операция. Для ЭКС противопоказаниями выступают атриовентрикулярная блокада I и II степени I типа, не проявляющиеся клинически и регрессирующая атриовентрикулярная блокада. В остальных случаях операцию можно делать Если у пациента наблюдается легочная гипертензия, быстрое изменение величины левого предсердия, легочная гипертензия, почечная недостаточность, длительно текущая хроническая форма ФП, печеночная недостаточность, ему нельзя делать операцию «лабиринт». В случае радиочастотной абляции противопоказаниями выступают:
- онкология в последних стадиях;
- аневризмы;
- тяжелые кардиопатологии;
- тромбоз сосудов;
- инфекционные заболевания;
- воспаление эндокарда;
- тромбоз сердца;
- аллергическая реакция на рентгеноконтрастные препараты;
- окклюзия вен нижних конечностей;
- непереносимость йода.
Вернуться к оглавлению
Приготовления к хирургическом лечении мерцательной аритмии
Больному необходимо предварительно пройти консультацию у кардиохирурга и аритмолога и сделать все обследования, назначенные врачами — рентгеновский снимок, ЭКГ и ЭХО-КГ, коронографию, ЯМР. На основании полученных результатов в плановом порядке проводится госпитализация пациента в стационарное учреждение, где должна проводиться операция. Помещение больного в стационар должно производиться за 2—3 дня до даты операции. За сутки до назначенной даты врач может предложить отказаться от препаратов, направленных на уменьшение аритмии, т. к. они могут повлиять на сердечный ритм. Прием еды утром перед операцией не рекомендуется.
Операция при мерцательной аритмии
В случае когда консервативные схемы лечения не помогают, назначается операция «Лабиринт» при мерцательной аритмии или ряд других хирургических методов. Проведение таких процедур осуществляется только в специальных клиниках после полной диагностики и специальных подготовительных мероприятий. Пациентов предупреждают о возможной опасности, в 5% случаев операция заканчивается осложнением и даже летальным исходом. Послеоперационный период предусматривает длительные реабилитационные процедуры.
Операция при мерцательной аритмии считается обязательной на запущенной стадии, но только врач может ее назначить и выбрать форму проведения.
Показания
Мерцательная аритмия считается одной из наиболее опасных форм сердечной патологии, которая может привести к смерти пациента. Она представляет собой хаотичные сокращения сердца, в результате чего возникают проблемы с АД, циркуляцией крови и другими процессами важными для жизнедеятельности. Делать операцию нужно в том случае, если диагностируются следующие патологические состояния:
- неконтролируемая мерцательная аритмия хронического типа;
- желудочковая тахикардия.
- тяжелые формы нежелудочковых тахикардий.
- врожденные пороки, несовместимы с полноценной жизнью человека;
- сердечная недостаточность хронического типа;
- кардиомегалия.
Вернуться к оглавлению
Плюсы и минусы
Сердце — главный орган человека, он непрерывно работает на протяжении всей жизни человека. Нарушение функциональности или остановка, приводит к летальному исходу. Именно поэтому многие пациенты боятся начинать хирургическое лечение, называя при этом ряд возможных минусов такой терапии. Во-первых, ни один из способов не дает 100% гарантии и есть большая вероятность осложнений. Во-вторых, даже положительный исход процедуры не защищает в будущем от развития инсульта. Но лечение аритмии сердца операционным путем имеет ряд преимуществ:
- Высокий уровень успешности.
- Повышает шанс выживаемости в случае, когда медикаменты оказываются бессильны.
- Делают операции на сердце только в лучших клиниках страны, по разработкам центра имени Бакулева.
Вернуться к оглавлению
Подготовка и методы
Подготовительный этап может длиться до месяца. Сначала пациенту необходимо пройти ряд инструментальный и лабораторных исследований, чтобы врач изучил особенности сердечного ритма и в соответствии с ними выбрал метод лечения. Главными диагностическими методами является УЗИ, электрокардиография, а также показатели крови. После этого назначается дата проведения операции, госпитализация происходит за 3 дня. За 24 часа до проведения процедуры пациент должен прекратить принимать препараты. Хирург проводит одну из возможных операций на сердце, существуют такие виды:
В ходе оперативного вмешательства хирург установит кардиостимулятор.
- Катетерная абляция. Операция предусматривает удаление непосредственного очага аритмии, а именно тканей, которые провоцируют увеличение количества импульсов. Для этого используют специальные катетеры, удаляется ткань лазерным методом.
- Радиочастотная абляция. Наиболее распространенный метод, предусматривающий стимуляцию импульса на первой фазе, в правом предсердии.
- Установка кардиостимулятора. В подкожный жировой слой внедряется стимулятор, который контролирует процесс подачи электрических импульсов.
- «Лабиринт». Операция по удалению путей аритмии. С помощью надрезов делаются дополнительные ходы для импульсов.
Все без исключения предложенные варианты имеют ряд относительных и категорических противопоказаний.
Риск осложнений
До момента проведения операции пациенту сообщают о возможных последствия. Существуют риски при всех формах хирургического вмешательства, но в случае операции на открытом сердце они значительно выше. Появляется вероятность развития инсульта, почечной и печеночной недостаточности. Катетерная форма проведения процедуры более безопасна, то также не исключает развитие в послеоперационный период таких осложнений:
- перфорация вены в легких;
- свищ в области левого предсердия и пищевода;
- тампонада;
- инсульт.
Вернуться к оглавлению
Восстановительный период
Послеоперационный период длится несколько месяцев, но критическими считаются первые 3—5 дней после операции. Если за это время не наблюдается ухудшение состояния пациента, то может идти речь о положительном результате процедуры. Первые недели регулярно проводятся диагностические проверки для контроля сердечного ритма. Дополнительно назначается медикаментозная поддерживающая терапия.
На этом лечение мерцательной аритмии хирургическим путем не заканчивается. Необходимо специальная реабилитация. Пациент должен придерживаться специальной диеты, употреблять большое количество продуктов, содержащих магний. Кроме того, назначаются посильные физические упражнения. Они дают возможность держать в тонусе орган и приучать его к нагрузкам.
Отделение хирургического лечения тахиаритмий
Одним из ведущих аритмологических подразделений ФГБУ «ННПЦССХ им. А.Н. Бакулева» Минздрава России является отделение хирургического лечения тахиаритмий (руководитель – академик РАМН и РАН Л.А. Бокерия, зам. рук. д.м.н. С.Ю. Сергуладзе), в котором разрабатываются проблемы инвазивной и неинвазивной диагностики, электрокардиостимуляции, катетерной аблации и хирургического лечения сложных нарушений ритма сердца.
Отделение было создано в 1981 г проф. Л.А. Бокерия и явилось первым в стране специализированным отделением по лечению нарушений ритма сердца (зав. – проф. Л.А. Бокерия с 1981 по 1995 г, академик РАН А.Ш. Ревишвили с 1995 по 2016 г).
На базе отделения в 1985 г открыт кабинет для электрофизиологических исследований (ЭФИ) сердца, который в настоящий момент позволяет проводить внутрисердечные исследования и электрокардиостимуляцию с учетом новейших достижений в этой области.
Первая хирургическая операция в отделении была выполнена в 1981г., когда Л.А. Бокерия устранил дополнительные предсердно-желудочковые соединения (ДПЖС) по методу Сили. Затем Л.А. Бокерия, С.И. Михайлин, А.Ш. Ревишвили, Л.Ю. Батуркин разработали метод эпикардиальной деструкции ДПЖС, который получил положительную оценку как у нас в стране, так и за рубежом, после чего эти операции были внедрены в клиническую практику.
С 1983г. в отделении выполняются катетерные аблации (чрезвенозная электродеструкция, в последующем радиочастотное воздействие), показания к которым были расширены после внедрения системы нефлюороскопического эндокардиального картирования в 2000г. В настоящее время количество операций эндокардиальной радиочастотной аблации (РЧА) растет с каждым годом, при этом неуклонно повышается их эффективность. Ежегодно на базе отделения выполняется более 1000 таких операций.
Для хирургического лечения фибрилляции предсердий (ФП) используются такие радикальные методики, как операции изоляции левого предсердия «Коридор» и «Лабиринт» (Л.А. Бокерия, М.С. Ольшанский).
Первая в стране операция «Лабиринт» выполнена Л.А. Бокерия. В настоящее время широко используются различные модификации операции «Лабиринт» с применением альтернативных источников энергии: криовоздействия – операция «Лабиринт 3Б» (Л.А. Бокерия), радиочастотные модификации.
Катерное лечение ФП используется с 1995 г, когда проф. А.Ш. Ревишвили впервые в нашей стране осуществил РЧА изоляцию устьев легочных вен левого предсердия.
Впервые в стране и в мире выполнены малоинвазивные операции у детей раннего возраста с полной поперечной блокадой. Малоинвазивные операции у детей раннего возраста проводятся с использованием торакотомического доступа размером 2-3 см и специальной видео-телевизионно-торакоскопической техники с трехмерным изображением «VISTA» в случае ряда наджелудочковых и эпикардиально расположенных желудочковых аритмий (Л.А. Бокерия, А.Ш. Ревишвили).
В отделении проводятся имплантации электрокардиостимуляторов (ЭКС) у больных с брадиаритмиями, независимо от возраста, в том числе у грудных детей. Используются не только эндокардиальные, но и эпикардиальные методики у больных со сложными врожденными пороками сердца и новорожденных.
С целью профилактики внезапной (аритмической) смерти проводится имплантация кардиовертеров-дефибрилляторов (КВД). Первая имплантация КВД трансстернальным доступом выполнена Л.А. Бокерия в 1990. А.Ш. Ревишвили были проведены первые в стране имплантации КВД с трансвенозным введением электродов в правые отделы сердца в 1993 и первые в мире имплантации двухкамерных КВД в пекторальную позицию в 1996 г. В 2004 г А.Ш. Ревишвили имплантировал трехкамерный КВД с возможностью бивентрикулярной стимуляции и дистанционным мониторингом («Home monitoring»).
В настоящее время в отделении успешно применяются бивентрикулярные ЭКС и КВД с функцией ресинхронизирующей терапии для лечения больных с хронической сердечной недостаточности.
В отделение выполняется широкий спектр специальных диагностических исследований и процедур при нарушениях ритма сердца, в числе которых:
- Чреспищеводное электрофизиологическое исследование;
- Многоканальное неинвазивное поверхностное ЭКГ-картирование сердца;
- Суточное мониторирование ЭКГ по Холтеру, в том числе в течение 7 суток;
- ЭКГ с мониторированием при нарушениях ритма;
- Инвазивное электрофизиологическое исследование;
- Интраоперационное эпикардиальное и эндокардиальное картирование сердца в условиях искусственного кровообращения (ИК).
Основными направлениями лечебной деятельности ОТА являются:
- Хирургическое лечение различных форм ФП в условиях ИК;
- Хирургическое лечение нарушений ритма сердца, сочетающихся с пороками сердца и ишемической болезнью сердца;
- Радиочастотная катетерная аблация ФП с использованием системы нефлюороскопического эндокардиального картирования (чрезвенозным доступом);
- Катетерная аблация наджелудочковых и желудочковых пароксизмальных тахикардий;
- Имплантация электрокардиостимуляторов;
- Реимплантация электродов или коррекция положения электродов, в том числе в условиях ИК;
- Реимплантация и/или смена электрокардиостимуляторов;
- Имплантация и реимплантация кардиоветров-дефибрилляторов;
- Имплантация и реимплантация сердечных ресинхронизирующих устройств (бивентрикулярных ЭКС и КВД);
- Имплантация прибора для длительного мониторирования сердечного ритма Reveal;
- Удаление имплантируемых аппаратов (ЭКС, КВД, Reveal);
- Удаление инфицированных электродов (ЭКС, КВД) в условиях ИК;
Сейчас в ОТА работает 1 старший научный и 3 научных сотрудника, 4 кардиолога и 6 сердечно-сосудистых хирургов, из них 1 доктор наук и 12 кандидатов наук. Научные достижения отделения хирургического лечения тахиаритмий представлены на всесоюзных и международных съездах, конгрессах и симпозиумах по кардиохирургии и электрофизиологии. Ежегодно в Центре проводится Всероссийская школа-семинар с международным участием «Клиническая электрофизиология, интервенционная и хирургическая аритмология» (председатель: академик РАН и РАМН Бокерия Л.А.). Сотрудники отделения и Центра, ведущие специалисты других клиник и иностранные коллеги читают курс лекций по основным вопросам аритмологии и электрофизиологии.
В настоящий момент в отделении:
- Разработана и внедрена в практику методика неинвазивного поверхностного активационного картирования сердца — програмно-аппаратный комплекс для вычислительной электрофизиологии сердца. Метод позволяет проводить реконструкцию последовательности возбуждения миокарда предсердий и желудочков, определять источники эктопического возбуждения различных отделов миокарда и успешно их устранять катетерным или хирургическим способами.
- Разработана и успешно применяется методика обследования пациентов, страдающих ХСН, с помощью поверхностного ЭКГ-картирования для выявления электрической диссинхронии желудочков и определения оптимальной позиции для имплантации ресинхронизирующих электродов.
- Изучаются молекулярные и генетические аспекты возникновения и развития жизнеугрожающих желудочковых аритмий. Разработаны и внедрены в практику алгоритмы медико-генетического консультирования, диагностики и ген-специфического лечения генетически детерминированных нарушений ритма сердца с учетом персонализации неблагоприятных фенотипических и генетических предикторов.
- Для лечения постоянных и персистирующих форм ФП внедрена и успешно применяется операция «Лабиринт 3Б» в условиях ИК с использованием криоаблации.
- Разработаны методики и накоплен самый большой опыт в России интервенционного устранения аритмий у детей раннего возраста, включая пациентов с врожденными пороками сердца и гемодинамически значимой тахикардией.
Профильный кабинет НКО приглашает на обследование и лечение пациентов, страдающих нарушениями ритма сердца, в том числе сочетающихся с пороками сердца или ишемической болезнью. В профильном кабинете Вас ожидает физикальный осмотр, рутинные исследования (ЭКГ в покое по 12 отведениям, ультразвуковое исследование сердца в покое). При необходимости назначаются высокоспециализированные исследования – компьютерная и магнитно-резонансная томография сердца с контрастированием, сцинтиграфия миокарда, лабораторные исследования.