Другая вторичная гипертензия что это
Вторичная гипертензия
Что это?
У большинства людей с высоким кровяным давлением диагностируется гипертоническая болезнь. В настоящее время это считается, что для данного заболевания не определена конкретная причина. Однако примерно в 6% случаев высокое кровяное давление вызвано другим заболеванием. Когда это происходит, это называется вторичная гипертония или вторичная гипертензия.
Некоторые из медицинских проблем, которые могут вызвать вторичную гипертонию, включают:
- Болезни почек. Вторичная гипертензия может быть связана с повреждением почек или с аномальным сужением одной или обеих почечных артерий. Почечные артерии являются основными кровеносными сосудами, которые доставляют кровь к каждой почке. Когда кровоснабжение почек ухудшается за счет сужения (так называемый стеноз почечной артерии), почка вырабатывает высокий уровень гормона, называемого ренином. Высокий уровень ренина вызывает выработку других веществ в организме, которые повышают кровяное давление, в частности, молекулы ангиотензина II.
- Болезни надпочечников. Надпочечники располагаются поверх почек и вырабатывают несколько гормонов, которые помогают регулировать кровяное давление. Иногда один или оба надпочечника производят и выделяют избыток одного из этих гормонов
Три различных типа заболеваний надпочечников вызывают высокое кровяное давление:
- Феохромоцитома. Опухоль надпочечника, вызывающая избыточную выработку гормонов адреналина и норадреналина.
- Гиперальдостеронизм. Большое количество удерживающего соль гормона альдостерона может быть вызвано опухолью надпочечника в одной из двух надпочечников. Реже это случается, когда оба надпочечника вырабатывают гормон без опухоли.
- Гиперкортизолизм (также называемый синдромом Кушинга). Обе надпочечники могут вырабатывать слишком много гормона кортизола, из-за доброкачественной или злокачественной опухоль, которая может привести к образованию и выделению слишком большого количества гормона.
- Гиперпаратиреоз. Гормон, называемый паратгормоном, вырабатывается четырьмя крошечными железами на шее, которые называются паращитовидными железами. Если железы производят слишком много гормона, уровень кальция в крови повышается. Люди с гиперпаратиреозом чаще имеют высокое кровяное давление, но лечение этого состояния часто не приводит к снижению кровяного давления.
Другие редкие причины вторичной гипертонии включают в себя:
- Акромегалия. Опухоль гипофиза, которая вызывает избыточную выработку гормона роста.
- Адренокортикотрофический гормон (АКТГ), продуцирующий опухоль гипофиза. Гипофиз обычно производит небольшое количество АКТГ ежедневно. Избыточная продукция и секреция АКТГ приводит к тому, что надпочечники перепроизводят кортизол, повышая артериальное давление.
- Рак легких, вызывающий АКТГ.
- Коарктация аорты, порок развития основного кровеносного сосуда, который переносит кровь от сердца к остальной части тела.
Высокое кровяное давление также может быть побочным эффектом лекарств, таких как гормональные контрацептивы и нестероидные противовоспалительные средства (НПВП).
Симптомы вторичной гипертонии
Новые рекомендации медицинских организаций определяют высокое кровяное давление как постоянные показания выше 120/80 мм рт. Тем не менее, люди с вторичной гипертонией будут диагностированы, когда у них будут показания артериального давления по крайней мере 140/900 мм рт. Чаще всего врачи начинают подозревать вторичную гипертонию, когда артериальное давление не контролируется двумя или тремя различными препаратами или если у человека есть симптомы, связанные с основным заболеванием.
Например, опухоль надпочечника, называемая феохромоцитомой, может вызвать потоотделение, сердцебиение, сильную тревогу и потерю веса. При синдроме Кушинга могут наблюдаться увеличение веса, слабость, ненормальный рост волос на теле и потеря менструальных периодов у женщин, а также появление пурпурных «растяжек» на животе (брюшные стенки). Гиперпаратиреоз с повышенным уровнем кальция может вызывать сильную усталость, повышенное мочеиспускание, запоры и камни в почках. Гиперальдостеронизм часто вызывает слабость, связанную с низким уровнем калия в крови.
Диагностика вторичной гипертонии
Ваш врач спросит вас, есть ли у вас какие-либо симптомы, связанные с заболеваниями, вызывающими вторичную гипертонию. Во время физического осмотра ваш врач будет обращать особое внимание на любое внезапное увеличение веса или потерю веса, признаки избытка жидкости в ваших тканях, аномальный рост волос и фиолетово-пурпурные следы на животе.
Врач также проверит ваш живот на наличие каких-либо аномальных образований, и он или она будет использовать стетоскоп для прослушивания звуков аномального кровотока в почках
В зависимости от результатов вашего медицинского осмотра, врач назначит дополнительные анализы, чтобы точно определить причину вашей вторичной гипертонии. При подозрении на заболевание почек эти анализы могут включать анализы крови на креатинин и азот мочевины крови, анализ мочи и ультразвуковое исследование живота для оценки размеров почек. Если есть опасения, что у вас может быть стеноз почечной артерии, ваш врач может заказать магнитно-резонансную томографию (МРТ) с магнитно-резонансной ангиографией. Иногда может быть назначен тест под названием почечная артериограмма или биопсия почек.
При подозрении на феохромоцитому, ваша моча или кровь может быть проанализирована на уровень катехоламинов (гормоны адреналина и норэпинефрина). Для синдрома Кушинга измеряется уровень кортизола в моче или крови. Для гиперпаратиреоза измеряются уровни паратгормона, кальция и фосфата в крови. Для гиперальдостеронизма проводятся анализы крови на уровни калия и альдостерона.
Коарктация аорты обычно подозревается на в случае более молодого возраста пациента, результатов физического обследования (артериальное давление в руках намного выше, чем артериальное давление в ногах) и специфических изменений, наблюдаемых на рентгенограмме грудной клетки.
Ожидаемая продолжительность заболевания
Вторичная гипертония будет продолжаться до тех пор, пока медицинская проблема, которая ее вызывает, остается без лечения.
Профилактика вторичной гипертензии
Большинство медицинских проблем, которые вызывают вторичную гипертонию, не могут быть предотвращены. Это отличает вторичную гипертонию от эссенциальной гипертонии, которую можно предотвратить, регулярно занимаясь физическими упражнениями, ограничивая потребление соли, следуя здоровой диете, следя за своим весом и избегая курения.
Лечение
Лечение вторичной гипертонии зависит от ее причины. Когда вторичная гипертензия возникает в результате опухоли или аномалии кровеносного сосуда, может быть рекомендовано хирургическое вмешательство. Тем не менее, решение врача о необходимости операции часто зависит от возраста и общего состояния здоровья пациента. Для некоторых пациентов антигипертензивные препараты могут быть более безопасным вариантом, чем операция.
Когда обратиться к врачу
Сообщите врачу, если у вас есть какие-либо симптомы, связанные с медицинскими заболеваниями, которые вызывают вторичную гипертонию, такие как необъяснимое изменение веса, сердцебиение, отек ног (отек), выраженная усталость, ненормальный рост волос или новые фиолетовые следы на вашей коже.
Прогноз
У многих пациентов с вторичной гипертензией высокое артериальное давление может быть вылечено при успешном лечении основного заболевания.
I15.8 Другая вторичная гипертензия
Нарушение здоровья, относящееся к группе болезни, характеризующиеся повышенным кровяным давлением
370 998 людям подтвержден диагноз Другая вторичная гипертензия
1 448 умерло с диагнозом Другая вторичная гипертензия
0.39 % смертность при заболевании Другая вторичная гипертензия
Заполните форму для подбора врача
Форма отправлена
Мы свяжемся с вами сразу, как найдем подходящего специалиста
Диагноз Другая вторичная гипертензия ставится мужчинам на 3.67% чаще чем женщинам
188 842
мужчин имеют диагноз Другая вторичная гипертензия. Для 656 из них этот диагноз смертелен
смертность у мужчин при заболевании Другая вторичная гипертензия
182 156
женщин имеют диагноз Другая вторичная гипертензия Для 792 из них этот диагноз смертелен.
смертность у женщин при заболевании Другая вторичная гипертензия
Группа риска при заболевании Другая вторичная гипертензия мужчины в возрасте 15-19 и женщины в возрасте 15-19
Заболевание чаще всего встречается у мужчин в возрасте 15-19
У мужчин заболевание реже всего встречается в возрасте 95+
У женщин заболевание реже всего встречается в возрасте
Заболевание чаще всего встречается у женщин в возрасте 15-19
Особенности заболевания Другая вторичная гипертензия
Отсутствие или низкая индивидуальная и общественная опасность
* – Медицинская статистика по всей группе заболеваний I15 Вторичная гипертензия
Этиология
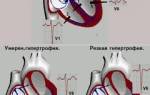
Причиной гипертонии являются частые, продолжительные нервно-психические нагрузки, длительные стрессовые ситуации. Часто предпосылкой возникновения гипертонии становится работа, при исполнении которой человек находится в постоянном эмоциональном напряжении. Также большая вероятность развития гипертонии у людей, которые перенесли сотрясение мозга. Наследственная предрасположенность тоже может быть одной из причин возникновения гипертонии: если в роду кто-то страдал таким заболеванием, то вероятность развития гипертонии возрастает в несколько раз. Одной из главных причин гипертонической болезни может быть гиподинамия. С возрастом, когда пожилые люди начинают приобретать атеросклероз и происходят возрастные изменения сосудов, появление гипертонии может усугубить атеросклероз, заставив его прогрессировать. Это довольно опасное явление, так как при сильном спазме сосудов доступ крови к мозгу, сердцу и почкам становится критически маленьким. Если на стенках кровеносных сосудов присутствуют бляшки, то при сильном спазме сосудов кровь может совсем перестать поступать к жизненно важным органам и циркулировать по артериям. В этом случае наступает инфаркт миокарда или инсульт. У женщин причиной гипертонии может стать период перестройки организма при климаксе. Поваренная соль, а если быть точнее, натрий, содержащейся в ней, а также курение, злоупотребление алкоголем и избыточный вес способствуют повышению нагрузки на сердечно-сосудистую систему, что не есть хорошо. К факторам, которые провоцируют развитие гипертонической болезни можно причислить следующие: избыточный вес (даже незначительные проблемы с лишним весом могут стать причиной проблем с сердцем и сосудами, на фоне которых разовьётся артериальная гипертония) вследствие нарушения обмена веществ, эндокринных заболеваний, сидячего образа жизни и т. д.; регулярные психические нагрузки, нахождение пациента в стрессовых ситуациях, депрессии, пережитые трагедии и т. д.; сильное эмоциональное напряжение, вызванное проблемами в семье, на работе, в бизнесе; перенесённые травмы головного мозга (аварии, падения, ушибы, переохлаждения); заболевания, которые оказывают негативное воздействие на сердечнососудистую систему; наследственная предрасположенность (по статистике, дети, родители которых страдали от артериальной гипертонии, часто наследуют эти проблемы и уже в молодом возрасте начинают наблюдать первые симптомы); вирусные и инфекционные заболевания, последствия которых могут проявиться в виде гипертонической болезни (менингит, фронтит, гайморит и т. д.); возрастные изменения сосудов; повышенный показатель холестерина, при котором на стенках сосудов образуются бляшки, мешающие нормальному кровообращению (в таких сосудах часто происходят спазмы, которые мешают поступлению крови к жизненно-важным органам и могут спровоцировать инсульт или инфаркт); климактерическое состояние, в котором находятся женщины, преодолевшие 40-ка летний рубеж (во время существенной перестройки организма часто начинают прогрессировать скрытые заболевания, на фоне которых может развиться артериальная гипертония); злоупотребление пагубными привычками (курение, употребление алкоголя в больших количествах, излишнее увлечение кофе); ежедневное употребление соли в больших количествах; резкое повышение адреналина в крови; провождение времени за компьютером; малоподвижный образ жизни; редкие прогулки на свежем воздухе и т. д
Вторичная гипертензия
Что это?
У большинства людей с высоким кровяным давлением диагностируется гипертоническая болезнь. В настоящее время это считается, что для данного заболевания не определена конкретная причина. Однако примерно в 6% случаев высокое кровяное давление вызвано другим заболеванием. Когда это происходит, это называется вторичная гипертония или вторичная гипертензия.
Некоторые из медицинских проблем, которые могут вызвать вторичную гипертонию, включают:
- Болезни почек. Вторичная гипертензия может быть связана с повреждением почек или с аномальным сужением одной или обеих почечных артерий. Почечные артерии являются основными кровеносными сосудами, которые доставляют кровь к каждой почке. Когда кровоснабжение почек ухудшается за счет сужения (так называемый стеноз почечной артерии), почка вырабатывает высокий уровень гормона, называемого ренином. Высокий уровень ренина вызывает выработку других веществ в организме, которые повышают кровяное давление, в частности, молекулы ангиотензина II.
- Болезни надпочечников. Надпочечники располагаются поверх почек и вырабатывают несколько гормонов, которые помогают регулировать кровяное давление. Иногда один или оба надпочечника производят и выделяют избыток одного из этих гормонов
Три различных типа заболеваний надпочечников вызывают высокое кровяное давление:
- Феохромоцитома. Опухоль надпочечника, вызывающая избыточную выработку гормонов адреналина и норадреналина.
- Гиперальдостеронизм. Большое количество удерживающего соль гормона альдостерона может быть вызвано опухолью надпочечника в одной из двух надпочечников. Реже это случается, когда оба надпочечника вырабатывают гормон без опухоли.
- Гиперкортизолизм (также называемый синдромом Кушинга). Обе надпочечники могут вырабатывать слишком много гормона кортизола, из-за доброкачественной или злокачественной опухоль, которая может привести к образованию и выделению слишком большого количества гормона.
- Гиперпаратиреоз. Гормон, называемый паратгормоном, вырабатывается четырьмя крошечными железами на шее, которые называются паращитовидными железами. Если железы производят слишком много гормона, уровень кальция в крови повышается. Люди с гиперпаратиреозом чаще имеют высокое кровяное давление, но лечение этого состояния часто не приводит к снижению кровяного давления.
Другие редкие причины вторичной гипертонии включают в себя:
- Акромегалия. Опухоль гипофиза, которая вызывает избыточную выработку гормона роста.
- Адренокортикотрофический гормон (АКТГ), продуцирующий опухоль гипофиза. Гипофиз обычно производит небольшое количество АКТГ ежедневно. Избыточная продукция и секреция АКТГ приводит к тому, что надпочечники перепроизводят кортизол, повышая артериальное давление.
- Рак легких, вызывающий АКТГ.
- Коарктация аорты, порок развития основного кровеносного сосуда, который переносит кровь от сердца к остальной части тела.
Высокое кровяное давление также может быть побочным эффектом лекарств, таких как гормональные контрацептивы и нестероидные противовоспалительные средства (НПВП).
Симптомы вторичной гипертонии
Новые рекомендации медицинских организаций определяют высокое кровяное давление как постоянные показания выше 120/80 мм рт. Тем не менее, люди с вторичной гипертонией будут диагностированы, когда у них будут показания артериального давления по крайней мере 140/900 мм рт. Чаще всего врачи начинают подозревать вторичную гипертонию, когда артериальное давление не контролируется двумя или тремя различными препаратами или если у человека есть симптомы, связанные с основным заболеванием.
Например, опухоль надпочечника, называемая феохромоцитомой, может вызвать потоотделение, сердцебиение, сильную тревогу и потерю веса. При синдроме Кушинга могут наблюдаться увеличение веса, слабость, ненормальный рост волос на теле и потеря менструальных периодов у женщин, а также появление пурпурных «растяжек» на животе (брюшные стенки). Гиперпаратиреоз с повышенным уровнем кальция может вызывать сильную усталость, повышенное мочеиспускание, запоры и камни в почках. Гиперальдостеронизм часто вызывает слабость, связанную с низким уровнем калия в крови.
Диагностика вторичной гипертонии
Ваш врач спросит вас, есть ли у вас какие-либо симптомы, связанные с заболеваниями, вызывающими вторичную гипертонию. Во время физического осмотра ваш врач будет обращать особое внимание на любое внезапное увеличение веса или потерю веса, признаки избытка жидкости в ваших тканях, аномальный рост волос и фиолетово-пурпурные следы на животе.
Врач также проверит ваш живот на наличие каких-либо аномальных образований, и он или она будет использовать стетоскоп для прослушивания звуков аномального кровотока в почках
В зависимости от результатов вашего медицинского осмотра, врач назначит дополнительные анализы, чтобы точно определить причину вашей вторичной гипертонии. При подозрении на заболевание почек эти анализы могут включать анализы крови на креатинин и азот мочевины крови, анализ мочи и ультразвуковое исследование живота для оценки размеров почек. Если есть опасения, что у вас может быть стеноз почечной артерии, ваш врач может заказать магнитно-резонансную томографию (МРТ) с магнитно-резонансной ангиографией. Иногда может быть назначен тест под названием почечная артериограмма или биопсия почек.
При подозрении на феохромоцитому, ваша моча или кровь может быть проанализирована на уровень катехоламинов (гормоны адреналина и норэпинефрина). Для синдрома Кушинга измеряется уровень кортизола в моче или крови. Для гиперпаратиреоза измеряются уровни паратгормона, кальция и фосфата в крови. Для гиперальдостеронизма проводятся анализы крови на уровни калия и альдостерона.
Коарктация аорты обычно подозревается на в случае более молодого возраста пациента, результатов физического обследования (артериальное давление в руках намного выше, чем артериальное давление в ногах) и специфических изменений, наблюдаемых на рентгенограмме грудной клетки.
Ожидаемая продолжительность заболевания
Вторичная гипертония будет продолжаться до тех пор, пока медицинская проблема, которая ее вызывает, остается без лечения.
Профилактика вторичной гипертензии
Большинство медицинских проблем, которые вызывают вторичную гипертонию, не могут быть предотвращены. Это отличает вторичную гипертонию от эссенциальной гипертонии, которую можно предотвратить, регулярно занимаясь физическими упражнениями, ограничивая потребление соли, следуя здоровой диете, следя за своим весом и избегая курения.
Лечение
Лечение вторичной гипертонии зависит от ее причины. Когда вторичная гипертензия возникает в результате опухоли или аномалии кровеносного сосуда, может быть рекомендовано хирургическое вмешательство. Тем не менее, решение врача о необходимости операции часто зависит от возраста и общего состояния здоровья пациента. Для некоторых пациентов антигипертензивные препараты могут быть более безопасным вариантом, чем операция.
Когда обратиться к врачу
Сообщите врачу, если у вас есть какие-либо симптомы, связанные с медицинскими заболеваниями, которые вызывают вторичную гипертонию, такие как необъяснимое изменение веса, сердцебиение, отек ног (отек), выраженная усталость, ненормальный рост волос или новые фиолетовые следы на вашей коже.
Прогноз
У многих пациентов с вторичной гипертензией высокое артериальное давление может быть вылечено при успешном лечении основного заболевания.
24. Вторичные артериальные гипертензии, их виды, причины и механизмы развития.
В основе развития вторичной артериальной гипертензии лежит избыточная продукция гормонов железами человеческого организма и/или врожденные/приобретенные изменения артериальных сосудов.
Принято выделять несколько видов вторичной артериальной гипертензии.
Почечная артериальная гипертензия
реноваскулярная артериальная гипертензия (в ее основе – врожденное сужение почечной артерии)
собственно почечная артериальная гипертензия:
поражение (воспаление, склероз) клубочков почек [1] при таких заболеваниях, как гломерулонефрит, диабетический гломерулосклероз и т.д
поражение (воспаление, разрастание соединительной ткани – фиброз) почечных канальцев [2] и/или нарушение оттока мочи из почек при таких заболеваниях, как пиелонефрит, мочекаменная болезнь
Все вышеперечисленные состояния характеризуются увеличением образования в почках специфического гормона – ренина. Он запускает каскад ферментных реакций, приводящих к образованию вещества (ангиотензин ІІ), обладающего мощным сосудосуживающим действием.
Эндокринная артериальная гипертензия
Надпочечниковая – обусловлена выделением надпочечниками [3] в кровь гормонов, повышающих артериальное давление:
феохромоцитома – опухоль, при которой в кровь выбрасывается избыток адреналина и норадреналина
альдостеронома, или синдром Кона – опухоль, при которой в кровяное русло попадает большое количество альдостерона, гормона, задерживающего в организме натрий и воду, что приводит к повышению артериального давления
Опухоль надпочечников или другого органа, при которых увеличивается образование еще одних гормонов – кортикостероидов, также вызывает повышение артериального давления (болезнь или синдром Кушинга)
Гиперпаратиреоидная — обусловлена избыточным образованием в паращитовидных железах [4]
паратгормона, регулирующего уровень кальция в организме. В случае избыточного образования этого гормона происходит увеличение содержания кальция в крови с последующим повышением артериального давления
Гипофизарная – обусловлена избыточным образованием гипофизом [5] гомона роста. В основе этого – опухоль гипофиза с развитием акромегалии
Редкие причины вторичной артериальной гипертензии
Коарктация (сужение) аорты или других крупных сосудов (сонных, внутримозговых и др. артерий) – чаще врожденная патология, при которой повышение периферического сопротивления обуславливает развитие артериальной гипертензии
Длительный прием лекарственных препаратов, способных вызывать повышение артериального давления (кортикостероиды, гормональные контрацептивы, нестероидные противовоспалительные препараты, применяемые для лечения заболеваний суставов и некоторые другие).
Также как и первичная артериальная гипертензия вторичная характеризуется повышением артериального давления. Нередко, вторичная артериальная гипертензия может протекать в форме «обезглавленной гипертонии» (уровень систолического давления нормальный или слегка повышен, при существенном (100 мм рт. ст. и более) повышении диастолического давления). Такая гипертензия в первую очередь характерна для поражения почек и крупных сосудов. Другие проявления вторичной артериальной гипертензии определяются симптомами того заболевания, которое лежит в ее основе. Так при альдостерономе наряду с повышением артериального давления будет наблюдаться резкая слабость, учащенное сердцебиение (потеря с мочой большого калия со снижением его содержания в сывороке крови). Феохромоцитома нередко характеризуется внезапными приступами повышения артериального давления до высоких цифр (систолическое давление, как правило, превышает 200 мм рт. ст.), сопровождающимися поливостью, учащенным сердцебиением, чувством страха и прогрессирующим со временем снижением массы тела. В межприступный период артериальное давление может быть нормальным. Напротив, при болезни (синдроме) Кушинга наряду с повышенным артериальным давлением у пациента наблюдается быстрое повышение массы тела, слабость, избыточное оволосение кожных покровов, в первую очередь лица, у женщин – исчезновение менструаций, появление на боковых поверхностях живота участков растянутой кожи (стрии) багрового цвета. Гиперпаратиреодизм характеризуется выраженной слабостью, нарушениями психики (депрессия и/или тревога), гастроэнтерологическими жалобами (тошнотой, рвотой), учащенным мочеиспусканием с быстрым формированием камней (конкрементов) в почках.
Основывается на результатах тщательного опроса и осмотра пациента, а также проведения специальных методов исследования, перечень которых определяется прежде всего тем, какую из причин врач считает основной в развитии вторичной артериальной гипертензии. В случае, если предполагается почечная природа заболевания рекомендуется проводить исследование:
клинического анализа крови (возможность обнаружения анемии, как проявления почечной недостаточности)
клинического анализа мочи (снижение относительной плотности мочи, появление в ней белка, изменения в осадке)
биохимическое исследование крови на креатинин (показатель, используемый в оценке степени почечной недостаточности), мочевину
ультразвуковое исследование почек (диагностика изменений размеров и структуры почек, мочекаменной болезни), а при подозрении на сужение почечной артерии еще и ее доплер-исследование
внутривенная пиелография (показания определяет врач)
рентгенконтрастнаяренография (показания определяет врач)
компьютерная томография (показания определяет врач)
ядерно-магнитная резонансная (ЯМР)-томография (показания определяет врач)
При подозрении на опухоль надпочечников кроме инструментальных методов, позволяющих визуализировать опухоль (ультразвуковое исследование, компьютерная и ЯМР-томографии), обязательно в крови и моче изучают содержание адреналина и норадреналина, а также продуктов их метаболизма (повышение при феохромоцитоме), уровни сывороточного калия (снижен при гиперальдостеронизме), концентрацию кортизола в моче и крови (повышена при болезни или синдроме Кушинга). В случае возможного гиперпаратиреодизма, как причины вторичной артериальной гипертензии, обязательно исследуют в крови уровни паратгормона, кальция и фосфатов. Коарктация аорты или сужение сонных артерий может быть диагностировано с помощью ультразвукового доплеровского исследования.
Определяется тем заболеванием, которое обусловило ее развитие. Учитывая, что в основе вторичной артериальной гипертензии нередко лежит опухоль эндокринного органа или сужение сосуда – единственным радикальным методом является оперативное лечение. Показания к оперативному лечению и конкретный вид оперативного вмешательства определяет врач с обязательным учетом возраста пациента характера и степени выраженности сопутствующих заболеваний. Привоспалительных и/или склеротических изменения почек – лечение симптоматическое, направленное на коррекцию артериального давления и профилактику развития и быстрого прогрессирования почечной недостаточности.
Поскольку в настоящее время весьма сложно прогнозировать развитие заболеваний, лежащих в основе вторичной артериальной гипертензии, ее профилактика, в отличие от первичной, не разработана.