Инфаркт кишечника симптомы
Инфаркт кишечника: причины заболевания, основные симптомы, лечение и профилактика
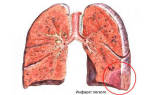
Патологическое состояние, возникающее при некрозе кишечной стенки, возникающем на фоне острого прекращения кровотока по мезентериальным сосудам вследствие их эмболии либо тромбоза.
Причины
Все причины, провоцирующие развитие инфаркта кишечника, можно разделить на три группы: тромботические, эмболические и неокклюзионные.
При тромботическом варианте патологии заболевание возникает на фоне тромбоза мезентериальных артерий, реже вен в их проксимальных отделах. В большинстве случаев тромб располагается в устье верхней брыжеечной артерии. Причиной тромбоза висцеральных ветвей аорты может являться повышенная свертываемость крови, полицитемия, сердечная недостаточность, воспалительное поражение поджелудочной железы, травмы, новообразования и длительный прием гормональных контрацептивов.
Эмболический вариант патологии возникает в случае закупорки брыжеечных сосудов тромбоэмболами, которые мигрировали из проксимальных отделов сосудистого русла. Причиной такого состояния в большинстве случаев является мерцательная аритмия, образование пристеночных тромбов при инфаркте миокарда, аневризма аорты, тяжелые нарушения коагуляции. После обтурации сосуда эмбол способен передвигаться в дистальные отделы и ветви сосуда, вызывая мигрирующую ишемию.
Неокклюзионный тип инфаркта кишки возникает на фоне ухудшения по ним тока крови. Причинами нарушения висцерального кровотока может являться мезентериальный тромбоз, снижение фракции сердечного выброса, тяжелая форма аритмии, спазм сосудов брыжейки, гиповолемия при шоке, сепсис, обезвоживание. Довольно часто заболевание возникает в результате комбинации нескольких факторов.
Симптомы
Первая стадия заболевания, ишемическая, чаще всего длится примерно шесть часов. На этом этапе у больного возникают интенсивные абдоминальные боли, которые сначала могут носить схваткообразный характер, а по мере прогрессирования заболевания становиться постоянными.
Локализация болей зависит от того, какой именно отдел кишечника поражен. В случае развития ишемического поражения тонкой кишки больного беспокоит боль в околопупочной области, при по локализации патологических изменений в восходящей и слепой кишке боли определяются в правой половине живота, а при поперечно-ободочной и нисходящей – в левой части живота.
Боли могут быть достаточно интенсивными, но при этом они не соответствуют полученным при осмотре больного объективным данным. При пальпации определяется мягкий, малоболезненный живот. Для заболевания характерна острая манифестация развитием резких интенсивных болей, в некоторых случаях отмечается постепенное, иногда одномоментное или двухэтапное начало заболевания. Помимо абдоминальных болей, у больного могут наблюдаться тошнота, рвота, диарея. При аускультации живота на начальной стадии заболевания выявляется повышенная перистальтика, которая ослабевает на протяжении нескольких часов.
На стадии инфаркта и перитонита состояние пациента может значительно ухудшаться. У больного определяются бледные и сухие кожные покровы. По мере прогрессирования заболевания боль постепенно ослабевает, а при развитии некроза полностью исчезает, что считается неблагоприятным прогностическим симптомом. С течением времени у больного возникают симптомы общей интоксикации и обезвоживания.
Диагностика
Диагностирование инфаркта кишечника затрудняется низкой информированностью специалистов об этом заболевании. При подозрении на инфаркт кишечника больному назначается ультразвуковое исследование органов брюшной полости, дуплексное цветное ультразвуковое сканирование мезентериальных сосудов или ангиография мезентериальных сосудов.
Лечение
Основополагающим принципом терапии тромбоза мезентериальных сосудов является раннее начало фибринолиза. Сразу после госпитализации начинают коррекцию патологии, которая привела к развитию инфаркта кишечника. Инфузия кристаллоидных и коллоидных растворов направлена на компенсацию объема циркулирующей крови, восстановление перфузии ишемизированных участков кишки. При неокклюзионной форме ишемии показано введение спазмолитиков для улучшения висцерального кровотока.
Консервативное лечение возможно только при отсутствии признаков перитонита. Наибольшая эффективность достигается при терапии, начатой в первые два-три часа от появления симптоматики. При отсутствии быстрого эффекта проводится ургентное хирургическое вмешательство.
Профилактика
Профилактика инфаркта кишечника основана на своевременном лечении приводящих к данной патологии заболеваний.
Инфаркт кишечника: симптомы, первые признаки и лечение
Острый инфаркт кишечника — опасное для жизни нарушение кровообращения кишечника, которое вызвано закупоркой сосудов сгустком крови или атеросклерозом. Поскольку кишечная стенка очень тонкая, существует риск, что бактерии и токсины попадут в брюшину. Оттуда они могут относительно быстро распространяться по всему организму через кровоток и вызывать сепсис. Смертность от острого кишечного инфаркта составляет около 50%. Прогноз зависит напрямую от своевременности лечения.
Причины инфаркта кишечника
Острая ишемия брыжеечной артерии поражает около 5 на 100 000 человек в год в развитых странах. Хроническая болезнь поражает около одного на сто тысяч человек. Большинство пострадавших людей старше 60 лет. Показатели примерно равны для мужчин и женщин того же возраста. Ишемия кишечника была впервые описана в 1895 году.
Примерно в 85% случаях инфаркта кишечника наблюдается окклюзия верхней брыжеечной артерии. Окклюзия нижней брыжеечной артерии обычно протекает мягче, поскольку она снабжает меньшую часть кишечника.
Важно! Органическая вазоконстрикция — это реакция организма на гиповолемию, низкую частоту сердечных сокращений, низкое кровяное давление. Из-за низкого кровотока развиваются кишечная гипоксия и некроз. Также эндогенные и экзогенные вазоконстрикторы способны вызвать ишемию. Вазоактивные препараты (особенно дигоксин) могут вызывать брыжеечную ишемию.
В 15 — 20% случаях причина возникновения инфаркта кишечника — артериальный тромбоз, а в 5% — венозный. Этот венозный брыжеечный венозный тромбоз встречается особенно у молодых женщин, который принимают ингибиторы овуляции или страдают от панкреатита.
В 20-30% случаях наблюдается неокклюизонный инфаркт кишечника. Экстремальная α-адренергическая стимуляция с уменьшением сердечного выброса приводит к снижению перфузии области надпочечников. Причины — сердечная недостаточность, инфаркт миокарда, марафон, вазоспам, лечение гликозидами или длительное введение высоких доз катехоламинов.
Симптомы
Типичным для брыжеечного инфаркта является трехфазное течение. Начальная фаза длится до 6 часов после сужения сосудов и характеризуется возникновением острой боли в животе, которая ощущается как ножевая рана. У пациентов возникает тошнота, рвота и понос.
На второй стадии — фазы некроза стенки — развивается паралитическая кишечная непроходимость кишечника с уменьшением боли. Бессимптомный интервал возникает через 6-12 часов после сосудистой окклюзии.
Стадия разлитого перитонита — третья фаза, который сопровождается синдромом острого живота с кровавым поносом, кровотечения в некротическую стенку кишечника приводит и тяжелым нарушениям кровообращения.
Диагностика
Особенно у пожилых пациентов с острым животом важно рассматривать инфаркт кишечника как дифференциальный диагноз. Если пациент заявляет, что ему недавно был поставлен диагноз «фибрилляция предсердий», это должно указывать на патологию.
Лейкоцитоз и метаболический ацидоз с высоким анионным расстоянием и концентрацией лактата указывают на инфаркт кишечника. Часто можно отметить увеличение сывороточной амилазы, аспартатаминотрансферазы, лактатдегидрогеназы и креатининфосфокиназы, но не все эти маркеры специфичны для инфаркта кишечника. Гиперфосфатемия и гиперкалиемия появляются поздно и обычно являются признаками сердечного приступа.
Другие факторы риска:
- сердечно-сосудистая реваскуляризация;
- эндокардит;
- дилатационная кардиомиопатия;
- нарушения свертываемости;
- применение ингибиторов овуляции.
Во время клинического осмотра брюшная полость обычно мягкая, у пациента отмечается боль в абдоминальной области. В обычной лаборатории лактат, лактатдегидрогеназа и гематокрит увеличиваются из-за потери жидкости, а гипоксемия вызывает метаболический ацидоз, который выявляется в анализе газов крови.
Ангио-КТ помогает исключить другие причины острого живота и считается стандартной экспертизой в соответствии с противопоказаниями. Обследование помогает обнаружить отек кишечной стенки и сосудистую окклюзию.
Методом выбора для выявления артериальной окклюзии с неопределенностью диагноза является традиционная целико/мезентерикография или МР-ангиография. Дифференциальные диагнозы включают острый панкреатит и острое расслоение аорты.
Лечение инфаркта кишечника: операция и медикаменты
Лечение острой ишемии может включать имплантацию стентов или препаратов для разрушения сгустка. Открытая хирургия также может быть использована для удаления или уменьшения обструкции и может потребоваться для удаления кишечника. При отсутствии лечения риск смерти составляет от 70% до 90%. У людей с хроническими заболеваниями шунтирующая хирургия является методом выбора.
При подозрении на брыжеечный инфаркт показана лапаротомия. Непосредственные меры, которые должны быть приняты заранее, включают использование назогастрального зонда, воспаление жидкости и электролитов, коррекцию кислотно-щелочного баланса и интенсивный мониторинг.
У пациентов с очень плохим общим состоянием лапароскопия используется для определения степени некроза, чтобы определить возможные терапевтические минимумы. У пациентов в достаточно общем состоянии выполняется лапаротомия.
Во время операции проводится пальпация сосудов для локализации сосудистой окклюзии. Затем следует эмболэктомия, дезоблитерация или шунтирование. Также важно провести тщательный осмотр кишечника для выявления некротических срезов, которые необходимо резецировать.
Приблизительно через двенадцать часов после первичной операции необходима вторичная, чтобы обеспечить адекватную перфузию оставшихся отделов кишечника. В случае обширного инфаркта с включением двенадцатиперстной кишки, нет возможности реабилитации — ни резекцией, ни трансплантацией тонкой кишки.
Важно! Признаком, указывающим на излечение без осложнений, является раннее «начало» функции кишечника. Внутрикишечная атония в течение 72 часов может потребовать методов стимулирования функции кишечника. Ранние осложнения включают рецидив, недостаточность кишечника, сепсис и почечную, легочную или печеночную недостаточность.
Осложнения
Поскольку мертвый кишечный эпителий больше не может поддерживать свою барьерную функцию, возникает перфорация кишечной стенки. Кишечные бактерии попадают в брюшную полость и там быстро распространяются. На этом этапе устранение становится все труднее или невозможнее. Их иногда токсичные метаболические конечные продукты попадают в организм и заметно отравляют его.
К сожалению, на последней стадии впервые диагностируется большинство случаев кишечного инфаркта. Следовательно, средняя смертность от инфаркта кишечника составляет от 50 до 70%. Возникает также хроническое нарушение кровообращения в кишечнике. Это закрывает вену, которая снабжает кишечник, постепенно. Пациент страдает несварением желудка и худеет. Боли в желудке возникают только после еды. Кишечник работает и нуждается в большем количестве энергии. Однако снабжение кислородом невозможно из-за суженных кровеносных сосудов.
Брыжеечный инфаркт может быть смертельным. Потому что смерть кишечника может привести к недостаточности кровообращения. Поэтому всегда следует обращаться к врачу при сильных болях в животе. На УЗИ врач точно распознает кишечник, а также кровеносные сосуды. Самолечением или самодиагностикой заниматься категорически не рекомендовано.
Прогноз
На ранней стадии прогноз и при быстрой терапии хороший. Хирургическая смертность составляет около 5%. В зависимости от ишемического периода летальность быстро увеличивается. Через двенадцать часов — 30%, через 24 часа — более 85%.
В большинстве случаев летальность высока, потому что диагноз запаздывает, резекция должна быть большой, и в основном пожилые пациенты страдают в довольно плохом состоянии. Клинически острый брыжеечный инфаркт нельзя отличить от тромбоза брыжеечной вены, поэтому их часто можно отличить только друг от друга с помощью лапароскопии.
Возможные симптомы включают диффузный дискомфорт в животе, паралич кишечника и возникающий асцит. В отличие от артериальной окклюзии, типично менее болезненное и более медленное начало.
Подозрение на брыжеечный венозный тромбоз может быть подтверждено дуплексной сонографией воротной вены и верхней брыжеечной вены. Точная информация о перфузированных или закупоренных участках венозного пути брыжеечного потока обеспечивается непрямой спленофорографией. Летальность при остром тромбозе брыжеечной вены составляет от 20 до 40%.