Шумы при пороках сердца
Шумы при пороках сердца
Шумы в сердце
При стенозе аортальных клапанов шум грубый, скребущий, характера крещендо-декрещендо, проводится в область шеи и сонной артерии. Часто ощущается шуршание под ключицей. Шум начинается с первым тоном и заканчивается перед аортальным компонентом второго тона. Чем сильнее стеноз, тем позднее начинается шум, второй тон очень слаб или вовсе не виден. Пульс имеет малую волну, медленный.
На электрокардиографии выявляются признаки гипертрофии левого желудочка. На рентгенограмме — сердце аортального типа, с расширенной восходящей частью аорты. С помощью усилительного экрана часто можно выявить известковые отложения в клапанах аорты. Часть кривой сонной артерии поднимается под тупым углом, это ломаная, часто зубчатая линия. На апексограмме виден большой зубец «а», широкая площадь систолии, поздний систолический спуск.
Врожденный стеноз аортальных клапанов также сопровождается систолическим шумом, который занимает 2/3 систолы и имеет высокую частоту, характерен слабый второй тон.
Надклапанный аортальный стеноз сопровождается систолическим шумом, который сходен с вышеописанным, но возникает позднее. Точный диагноз может быть поставлен только при катетеризации сердца.
При коарктации аорты систолический шум наиболее силен сзади между лопаткой и позвоночником. Характерно, что у лиц, не имеющих жалоб, отмечается очень высокое артериальное давление на руках и едва пальпируемый пульс бедренной артерии. На рентгенограммах восходящая часть аорты не расширена.
Часто этот порок обнаруживается при рентгенологическом обследовании: узурация нижнего края ребер, вызванная расширенными межреберными анастомозами.
Подклапанный идиопатический гипертрофический стеноз аорты – тип обструктивной кардиомиопатии, обычно сопровождающийся мезотелесистолическим шумом.
Изопротеренол и амилнитрит усиливают, а препараты, блокирующие бета-рецепторы, ослабляют этот шум. Каротидная кривая, как правило, имеет два пика. На электрокардиографии в большинстве случаев видны признаки гипертрофии левого желудочка. На рентгенограмме признаков постстенотического расширения аорты не выявляется.
Шум при стенозе легочной артерии грубый, распространяющийся до легочного компонента второго тона. Чем уже просвет легочной артерии, тем позднее начинается шум. Гипертрофия правого желудочка вызывает пульсацию, видимую в третьем-четвертом межреберье, близко к грудине. При стенозе клапанов легочной артерии второй тон меньше. На электрокардиографии можно обнаружить гипертрофию правого желудочка и высокий R в отведении V1. На рентгенограмме видна сильно расширенная дуга легочной артерии, рисунок легочных сосудов слабо выражен или отсутствует.
Дефект межпредсердной перегородки по типу ostium secundum – наиболее частый врожденный порок сердца, наблюдаемый у взрослых. Шум начинается с первым тоном, прослушивается у края грудины слева во втором-третьем межреберье, с пиком перед серединой систолы. Второй тон очень звучный, фиксированный, с расщеплением, не связанным с дыханием.
На электрокардиографии: неполная блокада правой ножки пучка Гиса.
На рентгенограмме: дуга легочной артерии выпячивается, ворота легкого широкие, резко выражен рисунок сосудов легкого. С помощью усилительного экрана при рентгеноскопии очень часто можно заметить дрожание ворот легкого, выступ дуги аорты очень мал.
При небольшом дефекте межжелудочковой перегородки наблюдается телесистолический шум в высокочастотных диапазонах (m2, h). В диапазонах t и m1 можно обнаружить звучность легочного тона. Шум проводится направо, прослушивается не только на основании, но очень силен и у нижнего края грудины. При большом дефекте межжелудочковой перегородки шум долгий, чаще всего одинаковой интенсивности, высокой частоты, реже — формы крещендо-декрещендо.
После характерного шума в виде гармошки наблюдается расщепление второго тона, большая амплитуда легочного компонента является признаком гипертонии легочной артерии. В этом случае на электрокардиографии можно видеть признаки порока развития — антесистолии.
При тетраде Фалло систолический шум на основании сердца диагностируется легко, так как наблюдается у цианотичных больных. Если в исключительных случаях не оперированный больной доживает до взрослого возраста, то при движениях у него возникает цианоз.
Шум типа крещендо-декрещендо более силен в высокочастотных диапазонах. В половине случаев на левой стороне грудины во втором-третьем межреберье пальпируется систолическое «шуршание». Второй легочный тон звучный. На электрокардиографии видны признаки гипертрофии правого желудочка, главным образом, высокий R в отведении V1. На рентгенограмме видно расширение правого желудочка, дуга легочной артерии мала, рисунок легочных артерий слабо выражен.
У половины больных с гиперкинетическим кровообращением на фонокардиограмме отмечается систолический шум. Второй легочный тон звучный. Нередко наблюдается юношеская гипертония. На электрокардиографии — опущенный S—Т2,3 и в левых грудных отведениях ST—Т подавлен. При стоячем положении больного изменения на электрокардиографии усиливаются. При применении препаратов, блокирующих бета-рецепторы, электрокардиография становится нормальной, систолический шум исчезает или значительно уменьшается. Если на систолический шум эти препараты не оказывают влияния, то гиперкинетический генез этого шума сомнителен.
Диастолический шум.
Шум при недостаточности аортальных клапанов сильнее всего прослушивается во втором правом и во втором-третьем левом межреберье, вблизи грудины. Он начинается сразу после аортального компонента второго тона и может иметь различную продолжительность, так, при умеренной аортальной недостаточности он короткий.
Шум этот всегда характера декрещендо, высокой частоты, иногда усиливается в мезодиастоле. Небольшой шум выбрасывающего систолического характера может быть обнаружен и при чистой форме аортальной недостаточности. Под влиянием амилнитрита шум уменьшается, при принятии сидячего положения и при наклоне вперед — усиливается. Аортальный второй тоннормален или усилен. К прогрессирующей аортальной недостаточности присоединяется аортальный шум Флинта. На электрокардиографии можно видеть признаки гипертрофии левого желудочка (в V5,6 — отрицательный Т). Редко наблюдается фибрилляция предсердий. На рентгенограмме сердце аортального типа, расширено, при рентгеноскопии выявляется живопульсирующая аорта.
Апексограмма высокая, узкодуговая, после закрытия полулунных клапанов регургитация крови вызывает поднятие грудной клетки (зубец R).
При двойном аортальном пороке имеет место выраженный систолический шум с высокой амплитудой в диапазонах m1, m 2 и h. Также выражен второй той, который при аортальном стенозе мал и за которым немедленно следует веретенообразный диастолический шум с небольшой амплитудой.
Расслаивающая аневризма аорты, кроме характерных острых клинических начальных симптомов, нередко вызывает диастолический шум, напоминающий шум при аортальной недостаточности.
При синдроме Марфана шум аортальной недостаточности клапанного характера. Кроме того, имеют место арахнодактилия, сильно вытянутые суставы и конечности, воронкообразная и килевидная (куриная) грудная клетка.
Встречаются изменения глазного хрусталика, иногда катаракта. Поэтому исследуют, нет ли этого заболевания и у других членов семьи больного.
Редко наблюдается органическая недостаточность легочной артерии. Относительную недостаточность, как правило, вызывает повышение давления в легочной артерии и шунт слева направо (синдром Эйзенменгера). Наиболее сильный в левом втором-третьем межреберье, он начинается тотчас же после легочного компонента второго тона, имеет высокую частоту, характер декрещендо.
Этот шум почти всегда сопровождается коротким систолическим шумом выбрасывания. При вдохе, принятии сидячего положения шум усиливается, как и под действием амилнитрита (при аортальной недостаточности он ослабевает). На грудной клетке можно видеть пульсацию правого желудочка. Второй легочный тон звучный, часто наблюдается четвертый сердечный гон. На электрокардиографии видны признаки гипертрофии правого желудочка, митральный Р. На рентгенограмме дуга легочной артерии выдвинута вперед, проксимальные ветви этой артерии расширены.
Шумы при пороках сердца
Шумы в сердце
При стенозе аортальных клапанов шум грубый, скребущий, характера крещендо-декрещендо, проводится в область шеи и сонной артерии. Часто ощущается шуршание под ключицей. Шум начинается с первым тоном и заканчивается перед аортальным компонентом второго тона. Чем сильнее стеноз, тем позднее начинается шум, второй тон очень слаб или вовсе не виден. Пульс имеет малую волну, медленный.
На электрокардиографии выявляются признаки гипертрофии левого желудочка. На рентгенограмме — сердце аортального типа, с расширенной восходящей частью аорты. С помощью усилительного экрана часто можно выявить известковые отложения в клапанах аорты. Часть кривой сонной артерии поднимается под тупым углом, это ломаная, часто зубчатая линия. На апексограмме виден большой зубец «а», широкая площадь систолии, поздний систолический спуск.
Врожденный стеноз аортальных клапанов также сопровождается систолическим шумом, который занимает 2/3 систолы и имеет высокую частоту, характерен слабый второй тон.
Надклапанный аортальный стеноз сопровождается систолическим шумом, который сходен с вышеописанным, но возникает позднее. Точный диагноз может быть поставлен только при катетеризации сердца.
При коарктации аорты систолический шум наиболее силен сзади между лопаткой и позвоночником. Характерно, что у лиц, не имеющих жалоб, отмечается очень высокое артериальное давление на руках и едва пальпируемый пульс бедренной артерии. На рентгенограммах восходящая часть аорты не расширена.
Часто этот порок обнаруживается при рентгенологическом обследовании: узурация нижнего края ребер, вызванная расширенными межреберными анастомозами.
Подклапанный идиопатический гипертрофический стеноз аорты – тип обструктивной кардиомиопатии, обычно сопровождающийся мезотелесистолическим шумом.
Изопротеренол и амилнитрит усиливают, а препараты, блокирующие бета-рецепторы, ослабляют этот шум. Каротидная кривая, как правило, имеет два пика. На электрокардиографии в большинстве случаев видны признаки гипертрофии левого желудочка. На рентгенограмме признаков постстенотического расширения аорты не выявляется.
Шум при стенозе легочной артерии грубый, распространяющийся до легочного компонента второго тона. Чем уже просвет легочной артерии, тем позднее начинается шум. Гипертрофия правого желудочка вызывает пульсацию, видимую в третьем-четвертом межреберье, близко к грудине. При стенозе клапанов легочной артерии второй тон меньше. На электрокардиографии можно обнаружить гипертрофию правого желудочка и высокий R в отведении V1. На рентгенограмме видна сильно расширенная дуга легочной артерии, рисунок легочных сосудов слабо выражен или отсутствует.
Дефект межпредсердной перегородки по типу ostium secundum – наиболее частый врожденный порок сердца, наблюдаемый у взрослых. Шум начинается с первым тоном, прослушивается у края грудины слева во втором-третьем межреберье, с пиком перед серединой систолы. Второй тон очень звучный, фиксированный, с расщеплением, не связанным с дыханием.
На электрокардиографии: неполная блокада правой ножки пучка Гиса.
На рентгенограмме: дуга легочной артерии выпячивается, ворота легкого широкие, резко выражен рисунок сосудов легкого. С помощью усилительного экрана при рентгеноскопии очень часто можно заметить дрожание ворот легкого, выступ дуги аорты очень мал.
При небольшом дефекте межжелудочковой перегородки наблюдается телесистолический шум в высокочастотных диапазонах (m2, h). В диапазонах t и m1 можно обнаружить звучность легочного тона. Шум проводится направо, прослушивается не только на основании, но очень силен и у нижнего края грудины. При большом дефекте межжелудочковой перегородки шум долгий, чаще всего одинаковой интенсивности, высокой частоты, реже — формы крещендо-декрещендо.
После характерного шума в виде гармошки наблюдается расщепление второго тона, большая амплитуда легочного компонента является признаком гипертонии легочной артерии. В этом случае на электрокардиографии можно видеть признаки порока развития — антесистолии.
При тетраде Фалло систолический шум на основании сердца диагностируется легко, так как наблюдается у цианотичных больных. Если в исключительных случаях не оперированный больной доживает до взрослого возраста, то при движениях у него возникает цианоз.
Шум типа крещендо-декрещендо более силен в высокочастотных диапазонах. В половине случаев на левой стороне грудины во втором-третьем межреберье пальпируется систолическое «шуршание». Второй легочный тон звучный. На электрокардиографии видны признаки гипертрофии правого желудочка, главным образом, высокий R в отведении V1. На рентгенограмме видно расширение правого желудочка, дуга легочной артерии мала, рисунок легочных артерий слабо выражен.
У половины больных с гиперкинетическим кровообращением на фонокардиограмме отмечается систолический шум. Второй легочный тон звучный. Нередко наблюдается юношеская гипертония. На электрокардиографии — опущенный S—Т2,3 и в левых грудных отведениях ST—Т подавлен. При стоячем положении больного изменения на электрокардиографии усиливаются. При применении препаратов, блокирующих бета-рецепторы, электрокардиография становится нормальной, систолический шум исчезает или значительно уменьшается. Если на систолический шум эти препараты не оказывают влияния, то гиперкинетический генез этого шума сомнителен.
Диастолический шум.
Шум при недостаточности аортальных клапанов сильнее всего прослушивается во втором правом и во втором-третьем левом межреберье, вблизи грудины. Он начинается сразу после аортального компонента второго тона и может иметь различную продолжительность, так, при умеренной аортальной недостаточности он короткий.
Шум этот всегда характера декрещендо, высокой частоты, иногда усиливается в мезодиастоле. Небольшой шум выбрасывающего систолического характера может быть обнаружен и при чистой форме аортальной недостаточности. Под влиянием амилнитрита шум уменьшается, при принятии сидячего положения и при наклоне вперед — усиливается. Аортальный второй тоннормален или усилен. К прогрессирующей аортальной недостаточности присоединяется аортальный шум Флинта. На электрокардиографии можно видеть признаки гипертрофии левого желудочка (в V5,6 — отрицательный Т). Редко наблюдается фибрилляция предсердий. На рентгенограмме сердце аортального типа, расширено, при рентгеноскопии выявляется живопульсирующая аорта.
Апексограмма высокая, узкодуговая, после закрытия полулунных клапанов регургитация крови вызывает поднятие грудной клетки (зубец R).
При двойном аортальном пороке имеет место выраженный систолический шум с высокой амплитудой в диапазонах m1, m 2 и h. Также выражен второй той, который при аортальном стенозе мал и за которым немедленно следует веретенообразный диастолический шум с небольшой амплитудой.
Расслаивающая аневризма аорты, кроме характерных острых клинических начальных симптомов, нередко вызывает диастолический шум, напоминающий шум при аортальной недостаточности.
При синдроме Марфана шум аортальной недостаточности клапанного характера. Кроме того, имеют место арахнодактилия, сильно вытянутые суставы и конечности, воронкообразная и килевидная (куриная) грудная клетка.
Встречаются изменения глазного хрусталика, иногда катаракта. Поэтому исследуют, нет ли этого заболевания и у других членов семьи больного.
Редко наблюдается органическая недостаточность легочной артерии. Относительную недостаточность, как правило, вызывает повышение давления в легочной артерии и шунт слева направо (синдром Эйзенменгера). Наиболее сильный в левом втором-третьем межреберье, он начинается тотчас же после легочного компонента второго тона, имеет высокую частоту, характер декрещендо.
Этот шум почти всегда сопровождается коротким систолическим шумом выбрасывания. При вдохе, принятии сидячего положения шум усиливается, как и под действием амилнитрита (при аортальной недостаточности он ослабевает). На грудной клетке можно видеть пульсацию правого желудочка. Второй легочный тон звучный, часто наблюдается четвертый сердечный гон. На электрокардиографии видны признаки гипертрофии правого желудочка, митральный Р. На рентгенограмме дуга легочной артерии выдвинута вперед, проксимальные ветви этой артерии расширены.
Шумы при пороках сердца
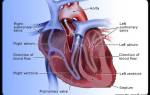
Аускультация сердца остается наиболее широко используемым методом диагностики клапанных поражений.
Возникновение шумов происходит за счет воздействия следующих трех факторов:
1. Ускорение тока крови через нормальное или суженное отверстие клапана.
2. Ток крови через суженный или поврежденный сосуд в дилатированный сосуд или камеру сердца.
3. Регургитация крови через несостоятельный клапан.
Часто в образовании сердечных шумов принимает участие более одного из вышеперечисленных факторов. Однако в любом случае можно говорить о том, что шум — это результат возникновения турбулентного потока крови при протекании через слишком узкое для данного объема отверстие. Это положение верно и для стеноза, и для недостаточности клапана. В последнем случае неплотное смыкание створок также образует малое отверстие, через которое кровь протекает в обратном направлении в виде турбулентного потока.
Сердечные шумы не всегда имеют патологическое происхождение, но могут быть важным диагностическим признаком врожденных или приобретенных пороков сердца. Систолические шумы нередко говорят не о патологии сердца, а возникают при физиологическом токе крови через отверстие клапана. В других случаях сердечные шумы могут быть важным признаком заболевания сердца, особенно при бессимптомном течении порока (например, при аортальном стенозе). В этих случаях аускультация нередко может установить причину карди-альных симптомов.
В отличие от систолических шумов, диастолические почти всегда имеют патологическую основу и требуют дополнительного обследования больного, впрочем, как и все сердечные шумы.
Аускультация как традиционный метод оценки сердечных шумов основана на анализе цикла сердечного сокращения, анализе конфигурации, интенсивности звучания шума и его длительности. Время возникновения и прекращения шума, связанного с патологией сердца, зависит от фазы сердечных сокращений. Шум появляется тогда, когда в двух соседних камерах сердца возникает разница давления.
Важное значение имеют также другие звуковые феномены, выслушиваемые при аускультации сердца, а также локализация шума и его динамика во времени и при различных дополнительных приемах. Так, расщепление II тона во время вдоха и выдоха при выслушивании по левому краю грудины должно натолкнуть на предположение о дефекте межпредсердной перегородки. Систолический шум на аорте, возникающий во время вдоха и выдоха, может быть симптомом двухстворчатого аортального клапана.
Шум у левого края грудины на выдохе нередко является признаком стеноза клапана легочной артерии. Уменьшение интенсивности II тона до его полного исчезновения наблюдается при значительном поражении аортального клапана.
Дилатация ЛЖ, незвонкие хрипы в нижних отделах легких и голосистолический (пансистолический) шум на верхушке сердца свидетельствуют о тяжелой митральной регургитации. Медленное нарастание и снижение пульсовой волны у больного с грубым систолическим шумом в области II межреберья справа от грудины говорит о тяжелом аортальном стенозе. В то же время у пожил ых людей даже при тяжелом стенозе устья аорты типичный pulsus parvus et tardus может отсутствовать.
Положительный венный пульс, выявленный при осмотре шеи, может быть симптомом недостаточности трехстворчатого клапана, даже если отсутствует систолический шум.
При обследовании больных с сердечным шумом важную роль играет выявление специфических симптомов. Например, больные с систолическим шумом и такими симптомами, как обмороки, стенокардия, сердечная недостаточность, требуют более детального обследования, чем больные, у которых систолический шум является единственным симптомом.
Голосистолический шум возникает при токе крови в систолу из камеры сердца с высоким давлением в камеру с очень низким давлением, например, при митральной недостаточности, из левого желудочка в левое предсердие. При этом перепад давления между камерами сердца и регургитация сохраняются в течение всей систолы.
Среднесистолический шум (шум изгнания, чаще всего крещендо-декрещендо) возникает при токе крови через суженное отверстие выносящего тракта желудочков сердца при стенозе устья аорты или клапана легочной артерии. Шум возникает через короткое время после I тона, когда внутрижелудочковое давление возрастает до уровня, способного открыть измененный полулунный клапан. В дальнейшем по мере роста давления в желудочке громкость шума изгнания нарастает, а по мере снижения давления интенсивность шума уменьшается.
В норме, при неизмененных полулунных клапанах достаточно интенсивный систолический шум изгнания может возникать при значительном увеличении сердечного выброса вследствие тиреотоксикоза, анемии, беременности, наличия артериовенозной фистулы, при выбросе крови в расширенную аорту. Шумы изгнания могут возникать в результате клапанных, подклапанных и суправальвулярных стенозов.
Иногда среднесистолический шум, напоминающий шум изгнания, может возникать при митральной и трикуспидальной регургитации (ТР). В таких случаях истинный источник шума можно установить только с помощью эхокардиографии.
Ранние систолические шумы встречаются значительно реже. Они возникают немедленно после I тона и заканчиваются в середине систолы. Такая аускультативная симптоматика встречается при недостаточности трехстворчатого клапана и трикуспидальной регургитации в отсутствие легочной гипертензии (например, при инфекционном эндокардите трехстворчатого клапана) или при острой митральной регургитации (MP). Ранние систолические шумы могут также выслушиваться у больных с врожденным дефектом межжелудочковой перегородки.
Поздний систолический шум, особенно возникающий после систолического щелчка, чаще всего является аускультативным симптомом поздней систолической регургитации при пролапсе митрального клапана.
Протодиастолический шум недостаточности полулунных клапанов возникает в период ранней диастолы (сразу после протодиастолы) и начинается немедленно после II тона. Следует заметить, что при органическом пороке аортального клапана II тон значительно ослаблен вплоть до исчезновения. Этот шум выслушивается над клапаном и сопровождается падением давления в аорте или легочной артерии значительно ниже, чем диастолическое давление в норме. Шум аортальной регургитации может быть громким и занимает обычно более 2/3 диастолы. Протодиастолический шум недостаточности клапана легочной артерии, возникающей при легочной гипертензии, чаще всего носит функциональный характер и занимает менее 2/3 диастолы.
Диастолический шум стеноза атриовентрикулярного клапана (митрального или трехстворчатого) возникает в период раннего наполнения желудочка вследствие несоответствия уменьшенной площади стенозированного атриовентрикулярного отверстия объему крови, перетекающей из предсердия в желудочек. В настоящее время в литературе встречаются разные названия диастолического шума при митральном стенозе. С того времени, когда протодиастолу считали первой третью диастолы, некоторые авторы продолжают называть этот шум протодиастолическим.
В настоящее время, как сказано выше, под протодиастолой понимают время закрытия полулунных клапанов, и шум, начинающийся через некоторое время после окончания протодиастолы, не может быть протодиастолическим. В англоязычной литературе шум стеноза митрального клапана называют среднедиастолическим и ранним среднедиастолическим (middiastolic, early middiastolic). В России этот шум называют мезодиастолическим или ранним мезодиастолическим. Среднедиастолические шумы могут возникать и при относительных стенозах митрального клапана, например при очень выраженной митральной недостаточности.
Патологический шум в конце диастолы (пресистолический) возникает при митральном стенозе в последнюю фазу наполнения желудочка — в период систолы предсердий. Он непосредственно связан с сокращением предсердий и поэтому исчезает при фибрилляции предсердий. При синусовой тахикардии мезодиастолический и пресистолическии шумы сливаются в один диастолическии шум, характеризующийся пресистолическим усилением.
Во многих странах достаточно давно используют градацию интенсивности (громкости) шума по S. A. Levine.
Она удобна при написании истории болезни и в других случаях описания шума. Функциональные шумы в сердце чаще всего связаны с наличием большого объема крови в камерах сердца и хорошей сократимостью желудочков сердца. Чаще всего эти «невинные» шумы у детей и молодых людей выслушиваются в середине систолы и возникают в выносящих трактах левого и правого желудочков сердца.
Чем опасны шумы в сердце?
Шумы в сердце представляют собой абнормальные звуки, появление которых обусловлено изменением кровотока, а также вибрацией окружающих тканей сердца и крупных сосудов. Они не являются болезнью, однако могут сигнализировать о наличии серьезных проблем с сердечно-сосудистой системой. Чаще всего шумы в сердце выявляют в детском возрасте, но иногда их обнаруживают и у взрослых людей.
Выделяют два типа шумов – органические и функциональные. Ниже рассмотрим их характерные особенности.
Функциональные
Данные шумы не воздействуют отрицательно на человеческий организм и абсолютно неопасны для здоровья, поскольку при устранении причин перестают прослушиваться, а сердце не подвергается патологическим изменениям.
По тембру они мелодичные, мягкие, невысокой интенсивности, слабеют после нагрузок, не выходят за пределы сердца, становятся громче или тише при смене положения тела.
К их появлению может привести увеличение силы кровообращения или изменение свойства крови. Часто проявляется у беременных женщин, при повышенной температуре или при наличии болезней щитовидки .
Органические
Эти шумы в сердце возникают по причине порока сердца либо иного заболевания сердечно-сосудистой системы. Обычно их развитию способствует клапанный дефект. Они отличаются продолжительностью, жесткостью, резкостью, грубостью. Звуки становятся сильнее после физических нагрузок и слышны вне зависимости от положения туловища. Их можно услышать не только в сердечной области.
Причины развития
Возникновение представленного явления, обусловлено следующими факторами:
- Нарушением в функционировании нейрогуморальной системы, к примеру, при ВСД;
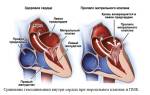
- Врожденным либо приобретенным пороком сердца. Это целая группа патологий, при наличии которых разрушается нормальная структура клапанов сердца ;
- Нарушением процессов обмена. К примеру, при анемии организму необходимо возместить нехватку кислорода, вследствие чего орган начинает сокращаться быстрее и кровообращение внутри него и сосудов ускоряется;
- Аномальным развитием сердечного органа, являющиеся лишь спецификой конструкции органа, а не болезнью. Шумы в сердце у ребенка нередко проявляются при пролапсе митрального клапана;
- Особенностями конституции больших бронхов, которые располагаются вблизи с аортой и легочной артерий и сдавливают их;
- Высокой кровяной вязкостью. Подобное происходит при повышенной концентрации гормонов щитовидки в крови, что препятствует нормальному функционированию сердца;
- Острым перикардитом. Это патология, характеризующееся воспалением листков перикарда;
- Нервным перенапряжением и постоянным стрессом. Такое состояние приводит к увеличению сокращений сердца и появлению посторонних шумов.
Симптоматика
Абнормальные шумы часто сопровождаются другими явлениями, при обнаружении которых следует немедленно обратиться за помощью к специалисту:
- Побледнением либо посинением кожного покрова;
- Общей слабостью, быстрой утомляемостью;
- Высоким или низким артериальным давлением;
- Нарушением сердечного ритма;
- Плохим аппетитом;
- Увеличением вен на шее;
- Болевыми ощущениями в грудной области;
- Тошнотой, изжогой и другими проблемами с пищеварением;
- Болью, которая отдается в спину или шею;
- Обмороками;
- Приступами удушья;
- Отеками нижних конечностей;
- Раздражительностью.
Диагностика
Выявить сердечные шумы позволяет аускультация, но чтобы установить причины их возникновения у взрослого также потребуется осуществить несколько дополнительных обследований. Поэтому специалисты в основном назначают:
- Электрокардиографию, которая дает возможность померить сердечный ритм и обнаружить скрытые шумы;
- УЗИ сердца, показывающее конкретные изменения в сердечнососудистой системе и позволяющее оценить состояние клапанов;
- Рентген грудной клетки – выполняется с целью выявления застоя в легких и изменений конфигураций сердца;
- Биохимический анализ крови и ОАК, а также исследование крови на гормоны щитовидки.
Лечение
После проведения обследования, основываясь на его результатах, кардиолог назначает лечение, Методика выбирается исходя от возраста пациента и проблем со здоровьем, которые он перенес.
Медикаментозное лечение подразумевает принятие следующих лекарственных средств:
- Антикоагулянтов;
- Диуретиков;
- Статинов;
- Бета-блокаторов;
- Мочегонных препаратов;
- АПФ-ингибиторов.
Вышеперечисленные препараты позволяют стабилизировать давление, понизить уровень холестерина в крови, предотвратить формирование тромбов, улучшить пульс, а также привести в норму интенсивность сокращений сердца и предотвратить повторное появление шумов в сердце.
Оперативное вмешательство требуется при сердечных пороках. Чаще всего осуществляют вальвулопластику – это простая операция, проводимая на сердечном клапане. В некоторых случаях клапан меняют на протез.