Врожденный порок жкт и сердца у новорожденных
В.Г. Баиров с.А. Караваева Попов а.А. Врожденные пороки развития пищеварительного тракта у новорожденных
В структуре хирургической патологии новорожденных ведущее место (около 80%) занимают пороки развития. Частота врожденных аномалий не имеет тенденции к снижению. Среди детей с пороками развития, требующими экстренной хирургической помощи, около 30% пациентов имеют множественные аномалии. В этой группе больных отмечается особенно высокая летальность, которая, даже в условиях современной хирургической помощи новорожденным, имеет незначительную тенденцию к уменьшению. Своевременная диагностика врожденных аномалий имеет крайне важное значение для выбора оптимальной лечебной тактики и прогноза заболевания.
За последние 20 лет в Центре хирургии новорожденных г. Санкт-Петербурга (ДГБ №1) накоплен опыт лечения более 3000 пациентов с пороками развития. К наиболее часто встречающимся порокам развития относятся следующие:
Пороки развития ЖКТ
Пороки развития передней брюшной стенки
Пороки мочевой системы
Большую роль в решении проблемы диагностики врожденных аномалий играет антенатальное обследование, проводимое с 14-18 й недели беременности. Оно позволяет выявить основные виды пороков развития задолго до рождения ребенка (табл.1). Одна из главных целей планомерно проводимого обследования беременных женщин – выявление патологии плода. В случае антенатальной диагностики порока будущие родители должны быть подробно, доступным языком информированы о заболевании их будущего ребенка и возможностях его коррекции. На основании этой информации они в праве решить судьбу своего еще нерожденного ребенка.
Таблица 1. Сроки возможной зхографической визуализации некоторых ВПР
Расщелина губы и неба
Атрезия тонкого кишечника
Синдром Prune Belly
Kennedy K. et all
Bronstein M., Zinner E.Z.
Achiron R., Achiron A.
Sebire N. Et all
Bocain M., et all
Gembruch U. et all
Harris B. et all
Van Zalen-Sprock R.M. et all
Sebire N. et all
Bronstein M., Zinner E.Z.
Wisser J. et all
Медведев М.В., Юдина Е.В.
Bronstein M., Zinner E.Z.
Большая часть пороков развития хорошо поддается лечению, и поэтому, если такая беременность желанна, то ее целесообразно сохранять. Однако, некоторые виды аномалий до сих пор во всем мире считаются либо неизлечимыми, либо социальная адаптация этих больных весьма сложна и не обеспечивает ребенку и его родителям элементарного качества жизни. К таким аномалиям относятся пороки развития центральной нервной системы (рахишизис, микроцефалия, врожденная гидроцефалия), некоторые врожденные пороки сердца (гипоплазия левых отделов). Не решена во всем мире проблема лечение муковисцидоза, проявляющегося в периоде новорожденности мекониальной кишечной непроходимостью и приводящего к смерти в более старшем возрасте от развивающейся легочной недостаточности. Таким образом, при антенатальной диагностике врожденных пороков развития вопрос о дальнейшей тактике очень сложен и решаться должен только после консультации хирурга-неонатолога.
Атрезия пищевода (АП) – врожденный порок развития, заключающийся в нарушении целостности пищевода и существовании двух несообщающихся между собой сегментов, каждый из которых может заканчиваться слепо или свищом сообщаться с трахеобронхиальным деревом (трахеопищеводный свищ – ТПС). Частота порока достаточно велика – 1:3000 новорожденных.
При антенатальной диагностике не всегда, к сожалению, удается увидеть слепо заканчивающийся верхний сегмент пищевода. Однако, заподозрить эту патологию до родов позволяет обнаружение многоводия, отсутствие визуализации желудка у плода при повторных УЗИ-обследованиях, а также выявление других пороков развития, часто сочетающихся с АП. Частота сочетанных аномалий при АП превышает 50%. Это прежде всего врожденные пороки сердца, ЖКТ, скелета. Довольно высока частота и хромосомных болезней, преимущественно трисомии по 21 й паре. Для АП характерны и определенные комбинации нескольких пороков у одного больного. Именно факт частого одновременного сочетания АП с некоторыми аномалиями явился основанием для выделения и описания VACTERL–ассоциации (V – вертебральные пороки, A – аноректальные, С – кардиальные, Т – трахеальные, Е – эзофагеальные, R – ренальные, L – пороки конечностей).
Наиболее часто (88%) встречается атрезия пищевода с нижним трахеопищеводным свищем. Верхний сегмент пищевода при этом варианте порока слепо заканчивается, обычно на уровне Th2 – Th4, стенка сегмента гипертрофирована, диаметр его намного больше диаметра нижнего сегмента, который начинается от трахеи, чаще от ее мембранозной части. Между сегментами, как правило, существует диастаз, величина которого определяет выбор метода лечения. Атрезия пищевода с верхним и нижним трахеопищеводным свищом, а также только с проксимальной фистулой встречается крайне редко (4%), равно как и изолированный ТПС без атрезии пищевода (3%). Изолированная форма атрезии пищевода (без трахеопищеводного свища – 5%) почти всегда сопровождается большим диастазом между сегментами.
Диагностика и лечебные мероприятия в родильном доме
Основным клиническим симптом АП является обильное выделение из ротовой полости пенистой слюны, которую ребенок не может проглотить. Если ребенка начинают кормить, то он давится, закашливается, часто при этом появляется разлитой цианоз, быстро присоединяется аспирационная пневмония, приводящая к нарастающей дыхательной недостаточности. Поэтому следующее правило является абсолютным в диагностике атрезии пищевода– диагноз АП должен быть поставлен до первого кормления. Достижению этой цели служит обязательное зондирование пищевода и желудка, которое должно проводиться непосредственно после рождения каждому ребенку. Эта процедура является не только диагностической, но и лечебной, поскольку при отсутствии АП позволяет опорожнить желудок новорожденного от заглоченных во время родов околоплодных вод и предотвратить возможную аспирацию. При АП зонд встречает препятствие на расстоянии примерно 8-10 см от края десен. Наиболее простым способом подтверждения диагноза является проба Элефанта. Для ее проведения в пищевод ребенка вводят зонд до ощущения упора и затем через этот зонд одним толчком вводят 10 мл воздуха. Если пищевод проходим, воздух бесшумно пройдет в желудок, если же имеется АП, воздух с шумом (за счет турбулентного тока) выйдет наружу. При первых подозрениях на АП, подтвержденных положительной пробой Элефанта, ребенок должен быть заинтубирован с целью проведения санации дыхательных путей, и, таким образом, снижения риска развития аспирационной пневмонии. После интубации больной находится на самостоятельном дыхании через интубационную трубку. Выраженная дыхательная недостаточность, требующая перевода на искусственную вентиляцию легких, чаще всего свидетельствует о наличии АП с широким нижним трахеопищеводным свищом. Следующим шагом, который должен предпринять врач родильного дома, является срочный перевод ребенка в специализированный хирургический стационар.
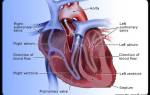
Симптомы, лечение и возможные осложнения ВПС у новорожденных
К сожалению, как показывает мировая статистика, у каждого четвертого новорожденного ребенка диагностируется врожденный порок сердца (ВПС). Это заболевание очень опасно для жизни, но это не говорит о том, что его нельзя вылечить.
Порок сердца у новорожденных возникает в период внутриутробного развития. Причиной аномалии могут стать различные факторы, среди которых неправильный образ жизни женщины во время беременности, генетическая предрасположенность и т. д. Врачи разделяют ВПС на три группы:
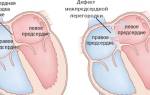
- Белый — недоразвитость межжелудочковой или межпредсердной перегородки.
- Синий — заращение легочной артерии или аномальное расположение крупных сосудов, в том числе тетрада Фалло.
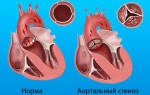
- Дефекты клапанов — недостаточное функционирование или сужение клапанов сердца или аорты.
Около 30% новорожденных деток, у которых диагностируются пороки сердца, к сожалению, умирают в первый месяц после своего рождения. Еще больше умирает тех детей, которые несвоевременно получают медицинскую помощь.
Выявить точную причину развития порока сердца у конкретного ребенка практически невозможно. Природа этого заболевания на данный момент до конца не изучена. Но ученые выдвигают свои версии по поводу развития у новорожденных ВПС.
Причины ВПС
Как говорилось выше, врожденный порок сердца у новорожденных возникает еще в период внутриутробного развития, на 2-8 неделе после зачатия. Именно в это время происходит закладка внутренних органов, в том числе и сердца. Повлиять на его нормальное формирование могут следующие факторы:
- Наследственная предрасположенность.
- Хромосомные нарушения.
- Генетические мутации.
- Плохая экология.
- Употребление женщиной алкоголя во время беременности.
- Курение.
- Употребление наркотических средств.
- Прием некоторых лекарственных препаратов во время беременности.
- Заболевания вирусной и инфекционной природы, которыми переболела женщина в первый триместр беременности.
В большинстве случаев дети с ВПС рождаются уже у зрелых женщин (старше 38 лет), у которых ранее наблюдались самопроизвольные выкидыши либо были случаи мертворождения.
Клинические проявления
Симптомы и признаки ВПС у детей могут быть различными. Степень их проявления во многом зависит от типа патологии и ее воздействия на общее состояние новорожденного. Если у крохи имеется компенсированный порок сердца, внешне отметить какие-либо признаки болезни практически невозможно. Ребенок будет развиваться нормально, несмотря на то, что он серьезно болен.
Если же у новорожденного декомпенсированный порок сердца, то основные признаки болезни будут отмечаться сразу же после рождения. Чаще всего врожденные пороки сердца у детей проявляются следующими симптомами:
- Посинением кожи. Это первый признак того, что у ребенка ВПС. Возникает он на фоне дефицита в организме кислорода. Синеть могут конечности, носогубный треугольник или все тело. Однако посинение кожных покровов может возникать и при развитии других заболеваний, например, ЦНС. Поэтому на основании только этого симптома диагноз “врожденный порок сердца” у новорожденных не ставится.
- Нарушением дыхания и кашлем. В первом случае речь идет об одышке. Причем возникает она не только в период, когда малыш бодрствует, но и в состоянии сна. В норме новорожденный ребенок делает не более 60 вдохов в минуту. При ВПС это количество увеличивается почти в полтора раза.
- Учащенным сердцебиением. Характерный признак для ВПС. Но следует отметить, что не все виды порока сопровождаются таким симптомом. В некоторых случаях наблюдается, наоборот, сниженный пульс.
- Общим ухудшением самочувствия: плохим аппетитом, раздражительностью, беспокойным сном, вялостью и пр. При тяжелых формах ВПС у деток могут наблюдаться приступы удушья и даже потеря сознания.
Предположить, что у новорожденного ребенка имеется эта патология, врач может по следующим признакам:
- Синюшности конечностей.
- Бледности кожных покровов.
- По холодным кистям рук, стопам и носу (на ощупь).
- Шумам в сердце при аускультации (прослушивании).
- Наличию симптомов сердечной недостаточности.
Если у малыша наблюдаются все эти признаки, врач дает направление на полное обследование ребенка для уточнения диагноза.
Как правило, для подтверждения или опровержения диагноза используют следующие методы диагностики:
- ЭКГ.
- УЗИ всех внутренних органов и оценка их функционирования.
- Фонокардиограмму.
- Рентген сердца.
- Катетеризацию сердца (для уточнения вида порока).
- МРТ сердца.
- Анализы крови.
Следует отметить, что внешние признаки ВПС могут сначала и вовсе отсутствовать, а появиться только по мере взросления малыша. Поэтому очень важно, чтобы каждый родитель в первые несколько месяцев полностью обследовал своего ребенка. Это позволит своевременно выявить развитие ВПС и принять все необходимые меры. Просто если своевременно не обнаружить эту патологию и не начать ее лечение, это может привести к печальным последствиям.
Фазы ВПС
ВПС имеет три фазы своего развития. При развитии первичной фазы задействуются абсолютно все резервы организма, которые направлены на компенсацию нарушенной работы сердца. Когда организм у новорожденного крепкий, то он справляется со своей задачей, если же нет, то это может привести к гибели малыша.
Если же резервы организма справляются со своей работой, то ВПС переходит в фазу относительной компенсации. В этот период все органы и системы ребенка работают с определенной стабильностью. Но когда резервы организма исчерпываются, наступает фаза декомпенсации.
В этот период происходят изменения в структурах сердца и его сосудах, что приводит к возникновению сердечной недостаточности. Именно от того, в какой фазе находится ВПС, и зависит дальнейшая тактика лечения.
Опасность ВПС и возможные осложнения
Сегодня медицина шагнула далеко вперед, а потому многие ВПС диагностируются еще в период беременности. Как правило, о наличии такой проблемы у малыша родителям дают знать сразу же и в ряде случаев сообщают им о необходимости проведения операции после рождения ребенка.
Бывают такие пороки сердца, которые требуют незамедлительного хирургического вмешательства, когда счет идет уже не на недели, а на часы. И к этому будущие родители также должны быть готовы.
Если не оказать ребенку своевременную медицинскую помощь при тяжелом ВПС, то могут возникнуть ситуации, когда ему уже ничем нельзя будет помочь. Детки с таким диагнозом склонны к различным заболеваниям. Они чаще всех остальных детей болеют инфекционными заболеваниями, у них наблюдается железодефицитная анемия и ишемия.
Так как функции сердца при этой патологии нарушены, это негативным образом воздействует на работу головного мозга и ЦНС, что влечет за собой физическое и умственное отставание в развитии. На фоне невылеченного ВПС может развиться инфекционный эндокардит, в результате чего могут возникнуть серьезные проблемы со здоровьем.
При этом, чтобы предотвратить развитие эндокардита при ВПС, необходимо постоянно принимать антибиотики, что также негативно влияет на общее состояние здоровья малыша.
Поэтому единственным правильным выходом из сложившейся ситуации является согласие на операцию. Только она может дать шанс на то, что ребенок будет расти здоровым и крепким.
Лечение
Выбор метода лечения ВПС зависит от степени тяжести порока.
Легкие виды ВПС просто нуждаются в постоянном контроле кардиолога. При этом ребенок развивается вполне нормально и может даже заниматься спортом, когда подрастет.
Тяжелые врожденные пороки сердца у новорожденных детей лечатся только оперативным путем. К сожалению, прием лекарственных препаратов позволит лишь слегка улучшить состояние крохи, но устранить само заболевание они не могут.
Так как ВПС бывает нескольких видов, то и операция выполняется по-разному. Если патология развивается в тяжелой форме, то малышу придется пережить несколько хирургических вмешательств. Может даже потребоваться установка имплантов, которые будут поддерживать работу сердца (кардиостимуляторов, искусственных клапанов и пр.).
В зависимости от тяжести состояния ребенка, операцию могут провести спустя 6-8 месяцев либо же в первые сутки после рождения.
Родители должны понимать, что ВПС у новорожденных — это еще не приговор. Естественно, появление на свет ребенка с таким диагнозом является настоящим испытанием для родителей, но его можно и необходимо преодолеть с помощью современной медицины.