Оап это порок сердца
Порок сердца: открытый артериальный проток
Открытый артериальный проток (ОАП), или открытый Боталлов проток, — распространенный порок сердца, который со временем приводит к сердечной недостаточности и гибели. Симптомы патологии могут быть видны уже у новорожденного, а могут не проявляться до подросткового и даже взрослого возраста. Почему сердце страдает при таком пороке и что рекомендуют врачи, расскажет IllnessNews.
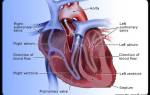
Боталлов проток в сердце плода
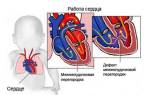
Одна из главных функций крови — насыщение клеток кислородом. Его переносит артериальный поток, идущий от сердца. После венозная кровь возвращается в камеры сердца и выталкивается в сосуды легких, где снова насыщается кислородом. Но у плода легкие не задействованы в системе кровообращения, а кислород поступает через пуповину. Смена потоков в этот период происходит непосредственно в сердце, через два анатомических отверстия — артериальный проток между аортой и легочной артерией и через овальное окно между предсердиями.
С рождением и первым криком ребенка легкие открываются, к ним поступает кровь. Теперь, чтобы сердце функционировало правильно, артериальный и венозный потоки должны быть разделены, а значит, в артериальном протоке и овальном окне больше нет необходимости. В норме они закрываются и перестают функционировать. Боталлов проток закрывается в течение 20 часов после рождения, а полная облитерация (заращение шунта) наступает до 3-8 недель. Однако в некоторых случаях этого не происходит.
Открытое овальное окно является лишь аномалией развития и часто вообще воспринимается как индивидуальная особенность строения. А вот открытый артериальный проток — порок сердца, который требует обязательного лечения. По разным данным, без операции на сердце люди с ОАП живут до 25-40 лет.
Факторы, провоцирующие болезнь сердца
ОАП встречается преимущественно у недоношенных детей. По статистике, у новорожденных весом менее 1700 г он диагностируется в 40% случаев, а если малыш родился весом до 1 кг — вероятность порока составляет 80%. Крайне редко патологию фиксируют у доношенных детей. Поэтому ключевыми причинами порока сердца становятся те, что приводят к преждевременным родам. Например, различные инфекционные заболевания женщины, курение во время беременности и злоупотребление алкоголем, травмы и прочее.
Среди других факторов риска, приводящих к незаращению Боталлова протока, врачи относят такие:
- Синдром дыхательных расстройств у новорожденного.
- Асфиксия в родах.
- Наличие других пороков сердца.
- Наследственность.
- Синдром Дауна.
- Краснуха при беременности, особенно опасна болезнь, перенесенная женщиной в 1-м триместре.
- Некомпенсированный сахарный диабет во время беременности.
- Прием медикаментов, воздействие радиации.
Симптомы ОАП
Открытый Боталлов проток составляет 9,8% из всех врожденных пороков сердца. Его тяжесть и прогнозы сильно зависят от ширины шунта — чем она больше, тем сложнее организму компенсировать патологию. В результате артериальный и венозный потоки крови смешиваются, сердце и легкие испытывают сильные перегрузки, может развиваться легочная гипертензия, а за ней — сердечная недостаточность.
Дети с ОАП отличаются замедленным ростом и развитием, они слабы, часто болеют, у них плохой аппетит и быстрая утомляемость. Если проток достаточно широкий, симптомы проявятся уже в первые месяцы, родители могут заметить такие особенности:
- Бледность (ОАП относится к так называемым «белым» порокам сердца), которая постепенно сменяется синюшностью кожи.
- Частое дыхание, одышка после еды или плача.
- Плохой набор веса.
- Отставание в развитии.
Если же проток небольшой, он может не проявляться на протяжении первых лет. Заподозрить наличие патологии можно по таким общим признакам:
- Быстрая утомляемость.
- Болезненность, частые ОРЗ, бронхиты, пневмонии.
- Тахикардия.
- Повышенная потливость.
Открытый артериальный проток приводит к прогрессирующей сердечной недостаточности и со временем у всех детей возникают и прогрессируют ее симптомы. В некоторых случаях у пациентов развиваются сопутствующие болезни сердца . Так, для больных с ОАП характерно наличие бактериального эндокардита — воспаления внутренней оболочки сердца. Также в Боталловом протоке могут образовываться аневризмы, их разрыв становится причиной смерти.
Диагностика порока сердца у детей
Выявить открытый Боталлов проток, когда он достаточно узкий, в первые годы жизни малыша сложно. Чаще всего заподозрить диагноз может только кардиолог после выслушивания грудной клетки — при такой патологии хорошо слышен постоянный систоло-диастолический шум. Если он выявлен, врач назначит ребенку дополнительные обследования:
- ЭКГ (видна перегрузка левого желудочка).
- ЭхоКГ (с помощью УЗИ можно обнаружить сам шунт, определить его размеры и форму).
- Рентген грудной клетки (на нем могут быть видны структурные изменения миокарда — кардиомегалия, увеличение сердца за счет растяжения левых отделов).
- Фонокардиография (более четкое выслушивание шумов).
Некомпенсированный порок сердца может приводить к деформации грудной клетки. У детей заметно изменение цвета кожи на белый или синюшный. При обнаружении открытого артериального протока очень важно обследовать ребенка и на другие пороки, поскольку нередко он сопровождается дополнительными патологиями.
Операции на сердце и другие методы
Консервативное лечение ОАП назначается только для недоношенных детей в возрасте до 1 месяца. В этот период Боталлов проток еще может зарасти сам, поэтому врачи применяют препараты, стимулирующие облитерацию. В том случае, если после такой терапии у ребенка все еще диагностируется ОАП, назначается операция на сердце.
Существует несколько видов хирургических вмешательств, устраняющих этот порок. Все их можно разделить на открытые операции на сердце и эндоваскулярные методы. Первые подразумевают открытие грудной клетки и перевязку или клипирование протока. Но поскольку они сопряжены с серьезными рисками для здоровья ребенка и требуют длительной послеоперационной реабилитации, все чаще их заменяют малоинвазивными методами.
Эндоваскулярные операции проходят намного проще. Хирург делает прокол в крупной артерии, через которую вводит катетер с «заглушкой» (окклюдером или спиралью). Катетер постепенно по сосудам вводится в Боталлов проток, после чего «заглушка» остается в нем, перекрывая ток крови. Операция на сердце проводится под контролем рентгена — все происходящее врач видит на экране. После процедуры пациент остается в стационаре еще на 1-3 дня.
Хирургические методы лечения ОАП полностью устраняют порок сердца. И если проток перекрывается до того, как в миокарде или сосудах произошли структурные изменения, сердце человека остается здоровым.
Оап это порок сердца
Открытый артериальный проток является одним из наиболее распространенных пороков: 10—18% от всех врожденных пороков сердца. Частота этого порока у недоношенных детей возрастает до 15—80%.
У 95% детей полная облитерация артериального протока наступает к 4 мес жизни. После 1 года открытый артериальный проток считается аномалией.
У новорожденных с синдромом дыхательных расстройств открытый артериальный проток функционирует в 80% случаев и является компенсацией для сброса объема крови, который не проходит через малый круг кровообращения из-за высокой легочной гипертензии.
Открытый артериальный (боталлов) проток описан во II веке Галеном, однако название анатомической структуре дано в честь итальянского врача Л. Боталло, описавшего порок несколько позднее.
Артериальный проток анатомически представляет собой короткий сосуд, соединяющий аорту и легочную артерию. Он отходит от верхнего края общего ствола легочной артерии и вливается в аорту напротив отхожде-ния от нее левой подключичной артерии. Длина протока у плода 10—12 мм, диаметр его 4—6 мм. Стенка артериального протока состоит из мышечных волокон, располагающихся в виде сфинктера, и большого количества соединительной ткани.
Этиология этого порока окончательно не установлена. Одна из старых теорий свидетельствует о том, что он является следствием перенесенной внутриутробной краснухи. Имеются несколько факторов, способствующих функционированию протока, среди которых недоразвитие мышечного слоя в легочной артерии или в протоке, снижение чувствительности мышечной стенки протока к кислороду, внутриутробная гипоксия, ацидоз, незрелость рецепторов стенки протока, приводящая к отсутствию ее констрикторной реакции на гуморальные воздействия, продолжающаяся выработка простагландинов, ответственных за открытое состояние протока.
Гемодинамически открытый артериальный проток вызывает определенные нарушения, степень которых зависит от диаметра протока, величины сброса крови из аорты в легочную артерию, резистентности сосудов малого круга кровообращения и резервных возможностей сердечной мышцы. Учитывая тот факт, что давление крови в легочных сосудах в 4—5 раз ниже аортального, значительная часть крови поступает из аорты в легочную артерию. Вследствие этого в левом желудочке сердца оказывается дополнительный объем крови, поступающей во время диастолы, что приводит к перегрузке левого желудочка.
Клиническая картина открытого артериального протока.
В соответствии с факторами, определяющими величину и направление сброса крови, клиника артериального протока может быть типичной и атипичной.
Течение порока может быть различным — от бессимптомного до тяжелых форм. При больших размерах протока он проявляется с первых недель жизни ребенка. При небольших размерах клиническая картина может долго не манифестировать. Тяжелое течение порока характерно для недоношенных детей.
• В случаях с типичным пороком новорожденные бледные, отстают в весе и росте. При обследовании определяются систолическое дрожание при пальпации передней грудной стенки слева от грудины, небольшое расширение границ сердца, а также притупление перкуторного звука во втором межреберье слева спереди — так называемая зона Гергардта. При аускультации во втором межреберье слева от грудины выслушивается грубый жужжащий, «машинообразный» шум, захватывающий обе фазы сердечных сокращений. Такой шум не выслушивается, если разница давления крови в аорте и легочной артерии несущественна.
• При атипичном течении порока у новорожденного также определяются снижение массы тела, бледность кожных покровов, слабость, резкое увеличение границ сердца, которые появляются очень рано и быстро ведут к ухудшению общего состояния больных. Над сердцем выслушивается систолический шум, который объясняется уравниванием давления крови в аорте и легочной артерии во время диастолы. Иногда шум может совсем отсутствовать. Наиболее тяжелым проявлением этого порока является цианоз нижней половины туловища вследствие перемены шунта.
Диагностика открытого артериального протока.
На рентгенограмме определяется усиление легочного рисунка, соответствующее величине артериовенозного сброса, расширение или выбухание ствола легочной артерии с увеличением диаметра лобарных и сегментарных сосудов легких, увеличение тени сердца от незначительного до резкого, вначале за счет левого желудочка, затем за счет обоих желудочков и левого предсердия.
Электрокардиографические данные в большинстве случаев нормальные. При нагрузке на левое сердце появляются изменения, характеризующие преобладание функциональной активности левого желудочка.
На эхокардиограмме определяется увеличение размеров левого предсердия и желудочка. При двухмерной эхокардиографии датчик, расположенный в надгрудинной выемке пациента, позволяет лоцировать проток, а с помощью доплерэхокардиографии определяется направление и величина сброса крови.
Коррекция открытого артериального протока.
При типичном широком, клинически выраженном открытом артериальном протоке терапия на правлена на ограничение введения жидкости, коррекцию анемии, применение сердечных гликозидов и диуретиков.
При безуспешности лечения применяется медикаментозное или хирургическое закрытие протока.
Медикаментозное закрытие протока осуществляется внутривенным введением индометацина, который блокирует синтез простагландинов Е2 и I2, ответственных за открытое состояние протока и препятствующих спазму мышечной стенки и его облитерации.
Оптимальным для хирургического лечения является ранний возраст. Все больные с неблагоприятным течением порока должны быть оперированы в любом возрасте. Противопоказанием к операции закрытия артериального протока является высокая легочная гипертензия с обратным шунтом, при сбросе крови справа налево. При этом проток выполняет роль предохранительного клапана и перевязка его опасна. Операция противопоказана и при выраженной сердечной недостаточности.
Открытый артериальный проток
Анатомически этот проток — короткий сосуд, соединяющий нисходящую аорту с легочной артерией. Поскольку это физиологический шунт, он необходим для внутриутробной жизни плода. Сразу после первого вдоха он больше не нужен, и через несколько часов или дней он самостоятельно закрывается. Если этого не происходит, то сообщение остается, и кровь продолжает шунтироваться из большого в малый круг кровообращения.
За редким и исключением, (Боталлов), пожалуй, самый безобидный, «незловредный» из всех врожденных пороков сердца. Сердце, хотя и увеличивается, достаточно легко справляется с нагрузкой. Давление в системе легочной артерии повышено незначительно. Дети с этим пороком нормально развиваются и растут и, за исключением «шума» в сердце, обычно ничем от сверстников не отличаются. Однако при большом протоке могут появиться признаки перегрузки сердца и клинические признаки в виде более частых простуд, одышки про нагрузке . Тогда надо что-то делать. Здесь оговоримся, что при огромных протоках, 9 мм, и даже больше, когда их диаметр превышает размер самой аорты — главной артерии организма, то новорожденные крайне тяжелы по своему клиническому состоянию, прогрессирующей сердечной недостаточности, огромное сердечко занимает почти всю грудную клетку, смещая легкие, мешая их нормальному функционированию. Операция экстренная, выполняется по жизненным показаниям.
Особая картина развивается при сохраняющемся открытом артериальном протоке у недоношенных новорожденных. Ситуация может развиваться по разным сценариям. При небольшом диаметре протока и массе тела более 2 кг обычно ситуация не экстренная, проток имеет шансы самостоятельного закрытия, ребенок справляется с нагрузкой по сердечку, достаточно бывает наблюдения. Но при массе ребеночка менее килограмма, находящемся в кювезе (специальной медицинской кровати для выхаживания нововрожденных) и не способному к самостоятельному дыханию, т.е. постоянно дышащему с помощью аппарата искусственного дыхания, даже проток диаметром 3-4 мм вызывает огромные гемодинамические нарушения. Транспортировка таких деток в кардиохирургический стационар (да и в любой другой) сопряжена с огромным для них риском, и поэтому нередко кардиохирурги выезжают в роддома и стационары, где выхаживаются детки с такой экстремальной низкой массой тела, и там, на месте проводят операцию по устранению протока.
После операции, риск которой практически равен нулю, дети отлично себя чувствуют, и они, и родители быстро забывают неприятный момент их жизни. Перевязка открытого артериального протока — радикальная, т.е. полностью излечивающая операция, и после нее человек практически здоров.
Строго говоря, открытый артериальный проток врожденным пороком сердца не является, т.к. сердце при нем нормально. Он отнесен к этой группе из-за его значения в кровообращении плода и из-за тех нарушений, к которым он может привести при несвоевременном закрытии. В старых, «дохирургических», учебниках указывают, что прожить с этим пороком можно только до 35-40 лет.
В последние годы благодаря появлению нового инструментария и накоплению опыта, открытый артериальный проток все чаще закрывают с применением рентгенохирургической техники. Это производится не в обычной операционной, а в рентгенохирургическом кабинете, и о том, как проходит процедура и подготовка ребенка, вы можете прочитать выше, где описаны катеризация и зондирование сердца.
В данном случае ребенку путем пункции (прокола) артерии на бедре, в самом верху, введут особый катетер с устройством на кончике, которое закроет проток из просвета нисходящей грудной аорты. Процедура занимает 1-1,5 часа и выгодно отличается от операции, при которой все-таки надо открывать грудную клетку путем достаточно большого разреза, оставлять дренаж (трубочку для удаления воздуха и жидкости), которую уберут только на следующий день. Сейчас с помощью различных устройств (спирали, окклюдеры) можно закрыть проток практически любого диаметра и формы. Но операция, даже такая, — это операция, и если ее можно избежать, получив тот же эффект, то так и следует сделать.
К слову сказать, операция перевязки открытого артериального протока была впервые сделана в 1938 году, и эта дата считается годом рождения хирургии врожденных пороков сердца.
ВРОЖДЕHHЫЕ ПОРОКИ СЕРДЦА
Открытый артериальный проток
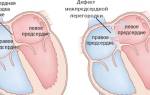
Открытый артериальный проток (ОАП) – сосуд, соединяющий грудную аорту и легочную артерию. В норме, обязательно присутствует у плода и закрывается вскоре после рождения, превращаясь в связку (ligamentum arteriosum). Если ОАП не закрывается в течение 2 недель, то говорят о наличии порока.
Анатомия. Чаще всего ОАП отходит на 5-10 мм ниже устья левой подключичной артерии и впадает в левую легочную артерию. При аномалиях развития аорты (правостроняя дуга аорты) может быть правостороннее отхождение ОАП, либо двухсторонний вариант. ОАП обычно имеет коническую форму суживаясь к легочному концу, но бывают и варианты извитого, широкого или тонкого сосуда.
Самостоятельное закрытие ОАП. В норме закрытие ОАП происходит в 2 этапа: 1 – функциональное закрытие (сокращение гладких мышц его стенки); 2 – анатомическое закрытие (эндотелиальная деструкция и формирование соединительной ткани). В случае не закрытия ОАП в периоде новорожденности, самостоятельное закрытие ОАП в дальнейшем практически не возможно.
Гемодинамика и естественное течение болезни. В пренатальном периоде ОАП является нормальной физиологической коммуникацией между аортой и легочной артерией, обеспечивающей нормальную гемодинамику плода. В постнатальном периоде по мере падения обще-легочного сопротивления сначала возникает двунаправленный, а затем лево-правый сброс через ОАП. В виду разницы давления между аортой и легочной артерией сброс в легочную артерию происходит как в систолу, так и в диастолу. При небольших размерах ОАП, до 3 мм. сброс не большой, течение болезни благоприятное, в течение многих лет может не развиваться сердечная недостаточность и легочная гипертензия. При ОАП большого диаметра (более 5-6 мм.) возможно развитие тяжелого состояния в первые месяцы жизни. У недоношенных детей ОАП необходимо закрывать практически сразу после рождения, т.к. у них ОАП ведет к развитию критических состояний в 1/3 случаев.
Диагностика. ОАП небольшого размера ОАП (до 3 мм.) обычно остаётся не диагностирован на протяжении длительного времени, пока не будет выполнено ЭхоКГ при плановом осмотре или по другим причинам. Если у ребенка ОАП большого диаметра, то это сопровождается частыми легочными заболеваниями (вплоть до тяжелых, не купируемых пневмоний), дети отстают в физическом развитии, сопровождается развитием сердечной недостаточности. Заподозрить ОАП можно при физикальном обследовании в любом возрасте. При пальпации грудной клетки не редко можно выявить систолическое дрожание. При аускультации во 2 межреберье слева будет выслушиваться систоло-диастолический шум, обычно достаточно громкий (3/6 и выше баллов), называемый «машинным» шумом. При измерении артериального давления, у детей с большим ОАП можно отметить снижение диастолического давления. Все это будет являться показанием к назначению трех стандартных исследований – рентгенография грудной клетки, электрокардиография (ЭКГ), эхокардиография сердца (ЭхоКГ). На рентгенограмме важно отме тить легочный рисунок (нормальный или обогащён), размеры сердца (сердечно-легочный коэффициент – СЛК), наличие или отсутствие сопутствующей легочной патологии.
По данным ЭКГ выявляется отклонение электрической оси сердца влево,
перегрузка (гипертрофия) левых отделов сердца; в запущенных случаях (при развитии истиной легочной гипертензии) гипертрофия правых отделов сердца. ЭхоКГ позволяет визуализировать ОАП, измерить размеры; так же оценить функцию желудочков сердца, выявить степень легочной гипертензии (СДЛА); важным показателем при ЭхоКГ является Qp/Qs (отношение легочного кровотока к системному. В норме составляет 0.9-1.2:1.0. Большинство современных ЭхоКГ аппаратов самостоятельно расчитывают данный показатель после введения соответствующих данных. В интернете представлено несколько Qp/Qs калькуляторов), который позволяет оценить степень легочной гиперволемии и выставить показания к оперативному лечению. Не мало важно провести диагностику других ВПС, так как ОАП не редко сочетается с другими пороками сердца. Во всех случаях выявления ОАП ребенок должен быть направлен в специализированное учреждение (ФЦССХ г. Красноярск).
Лечение. У недоношенных детей возможна консервативная терапия ОАП в виде парентерального введения ингибиторов синтеза простагландина (индометацин), обычно проводят 2-3 курса. В остальных случаях требуется хирургическое лечение. Показанием к операции будет легочная гиперволемия (Qp/Qs более 1.5:1.0), наличие признаков сердечной недостаточности. У детей с большим ОАП (более 5-6 мм.) старше 1 года с клиникой сердечной недостаточности так же необходимо оценить степень легочной гипертензии (СДЛА) и решить вопрос о необходимости зондирования сердца для оценки сопротивления малого круга кровообращения. При наличии ОАП небольших размеров (менее 3 мм), отсутствии легочной гиперволемии (Qp/Qs менее 1.5:1.0), расширения полостей сердца (по данным ЭхоКГ), изменений на рентгенограмме грудной клетки и ЭКГ и отсутствии клиники сердечной недостаточности возможно динамическое наблюдение 1 раз в год.
Виды хирургического лечения. У недоношенных и детей до 1 года выполняется открытое оперативное лечение. Доступом заднебоковой левосторонней торакотомией, с целью наименьшей хирургической травмы доступ делается не более 4-5 см, этого вполне достаточно для выполнения операции. В нашем центре ОАП обычно клипируется сосудистыми клипсами. У более старших детей выполняется эндоваскулярное закрытие ОАП, доступом через бедренную артерию; исключения составляют дети с большим размером ОАП и при наличии сопутствующей патологии нуждающейся в коррекции. В качестве стандарта у всех детей до 1 года во время операции по поводу других ВПС выделяется и клипируется связка ОАП или сам ОАП.
В ФЦССХ г. Красноярска с начала 2011 года до ноября 2011 прошло 38 детей с диагнозом ОАП, что составило примерно 10% от всех ВПС прошедших лечение в нашем центре за этот период. У 50% детей выполнялось эндоваскулярное закрытие ОАП. Средняя продолжительность пребывания в нашем стационаре с диагнозом ОАП – 3 дня при эндоваскулярном лечении и 4-5 дней при открытой хирургической коррекции. На сегодняшний день, практически всем детям старше 1 года ОАП закрывается эндоваскулярно.