Ревматизм и пороки сердца
РЕВМАТИЗМ и приобретенные пороки сердца
Ревматизм – системное инфекционно-аллергическое воспалительное заболевание соединительной ткани с преимущественным поражением сердечно-сосудистой системы и частым вовлечением в процесс суставов, серозных оболочек, кожи, ЦНС. Заболевание чаще возникает в детском или юношеском возрасте, имеет хроническое рецидивирующее течение и является основной причиной приобретенных пороков сердца. лечение в Израиле
Классификация ревматизма отражает:
1) фазу течения процесса – активную или неактивную;
2) характер поражения сердца – ревмокардит (первичный или возвратный), с пороком сердца или без него, миокардиосклероз;
3) поражение других органов – ревматический полиартрит, серозиты, хорея, васкулиты, нефрит, поражение кожи и др.;
4) характер течения – острое, подострое, затяжное, рецидивирующее, латентное;
5) наличие или отсутствие недостаточности кровообращения. лечение в Израиле
Этиология ревматизма сердца.
Причины развития ревматизма
Патогенез ревматизма сложен. Он связан с генетически обусловленным изменением иммунитета. Если у большинства лиц, подвергшихся воздействию стрептококковой инфекции, возникает устойчивый иммунитет, то у 2–3% людей в связи со слабостью защитных механизмов такого иммунитета не создается, а происходит сенсибилизация организма антигенами стрептококка.
При повторном внедрении в организм возбудителей инфекции возникает сложный иммунный ответ на различные антигены и ферменты стрептококка. Большое значение имеют аутоиммунные процессы: поврежденная соединительная ткань приобретает антигенные свойства, образуются аутоантигены, вызывающие образование аутоантител.
Возникающие при реакции антиген–антитело иммунные комплексы повреждают микроциркуляторное русло и способствуют дальнейшему повреждению соединительной ткани. Повторная инфекция, охлаждение, стрессовые воздействия вызывают новое образование аутоантигенов и аутоантител, закрепляя таким образом патологическую реакцию нарушенного иммунитета и создавая основу для рецидивирующего прогрессирующего течения заболевания.
Клиническая картина крайне многообразна и зависит от степени активности воспалительного процесса, характера течения и преимущественной локализации воспалительных изменений в соединительной ткани различных органов. Наиболее типичным считается поражение сердца (ревмокардит), суставов (полиартрит) и ЦНС (хорея).
Как правило, заболевание развивается через 1–2 нед. после перенесенной стрептококковой инфекции (ангина, скарлатина, фарингит). В большинстве случаев у больных появляются субфебрильная температура, слабость, потливость. лечение в Израиле
Позднее (через 1–3 нед.) к этим симптомам присоединяются новые, указывающие на поражение сердца. Больные жалуются на сердцебиение и ощущение перебоев в работе сердца, чувство тяжести или боли в области сердца, одышку. Нередко это сочетается с жалобами на боли в суставах, преимущественно крупных, но поражение сердца может быть единственным клиническим проявлением ревматизма.
Ревматический миокардит
Эндокардит
Ревматический полиартрит
Ревматический полиартрит обычно протекает доброкачественно; через несколько дней острые воспалительные явления стихают, хотя нерезкие боли в суставах могут оставаться длительное время. Деформации суставов после ревматического полиартрита никогда не развиваются. Стихание воспалительных явлений со стороны суставов не означает выздоровления больного, поскольку одновременно имеет место поражение сердечно-сосудистой системы. Кроме того, при ревматизме могут поражаться серозные оболочки, кожа, легкие, почки, печень, нервная система.
При осмотре больных в активной фазе ревматизма обращают на себя внимание бледность кожных покровов, даже при высокой температуре, и повышенная потливость. У некоторых больных на кожи груди, живота, шеи, лица появляется кольцевидная эритема – высыпания в виде возвышающихся над кожей и безболезненных бледно-розовых колец. В отдельных случаях в подкожной клетчатке можно прощупать ревматические подкожные узелки – плотные безболезненные образования величиной от просяного зерна до фасоли, чаще всего на разгибательных поверхностях суставов, по ходу сухожилий, в затылочной области. Поражения легких при ревматизме наблюдаются редко и проявляются специфической ревматической пневмонией. Чаще встречаются сухие и экссудативные плевриты. Иногда появляются острые боли в животе (абдоминальный синдром), связанные с ревматическим перитонитом, который чаще встречается у детей. В ряде случаев поражается печень (ревматический гепатит). лечение в Израиле
Довольно часто выявляются изменения почек: в моче обнаруживаются белок, эритроциты и др., что объясняется поражением сосудов почек, реже – развитием нефрита. Часто страдает нервная система. Это обусловлено либо ревматическим васкулитом с поражением мелких мозговых сосудов, либо воспалительным поражением головного и спинного мозга. У детей встречается энцефалит с преимущественной локализацией в подкорковых узлах – малая хорея. Она проявляется гиперкинезами (насильственные движения конечностей, туловища, мышц лица), эмоциональной лабильностью.
лечение в Израиле
В анализах крови для острой фазы ревматизма характерны умеренный лейкоцитоз со сдвигом влево, увеличение СОЭ, в тяжелых случаях до 50–70 мм/ч. Характерна диспротеинемия: нарастание α2-глобулиновой и γ-глобулиновой фракций; повышается содержание фибриногена; появляется С-реактивный белок. Из иммунологических показателей имеет значение повышение титров противо- стрептококковых антител: антистрептолизина-О, гиалуронидазы, антистрептокиназы. На ЭКГ могут выявляться нарушения ритма и проводимости: удлинение интервала P–Q, экстрасистолия; изменения зубца Т. лечение в Израиле
Течение ревматизма.
1) максимально активный (острый), непрерывно рецидивирующий;
2) умеренно активный или подострый;
3) ревматизм с минимальной активностью, вяло текущий или латентный.
В тех случаях, когда нет ни клинических, ни лабораторных признаков активности воспалительного процесса, говорят о неактивной фазе.
Диагностика ревматизма
1) большие критерии – кардит, полиартрит, хорея, кольцевидная эритема, подкожные ревматические узелки;
2) малые критерии – ревматизм в анамнезе, артралгии, лихорадка, острофазовые показатели воспаления в крови, удлинение интервала P–Q на ЭКГ.
Сочетание двух больших критериев или одного большого и двух малых при указании на перенесенную стрептококковую инфекцию делают диагноз весьма вероятным. лечение в Израиле
Дифференциальный диагноз первичного ревматизма проводят в первую очередь с инфекционно-аллергическим миокардитом (ИАМ) и нейроциркуляторной дистонией (НЦД). В отличие от ревматизма ИАМ возникает в разгар инфекции без латентного периода, не сопровождается суставным синдромом, симптомами васкулита, лабораторными признаками высокой активности процесса. Для больных с НЦД характерно многообразие кардиальных жалоб, субфебрилитет при отсутствии признаков поражения миокарда (изменение тонов сердца, появление шумов) и изменений в анализах крови, свойственных ревмокардиту.
В ряде случаев первичный ревматизм дифференцируют с системной красной волчанкой, инфекционным эндокардитом и др. В качестве иммуносупрессивной терапии у больных с высокой активностью процесса, протекающего с признаками серозита, васкулитов, назначают кортикостероиды: преднизолон по 20–30 мг в сутки в течение 10–14 дней с постепенным снижением дозы на 2,5 мг каждые 3–4 дня до 10 мг, после чего дозу снижают еженедельно. При меньшей активности процесса, а также после лечения кортикостероидами назначают аминохинолиновые производные в течение от 6–8 мес. до 1–2 лет.
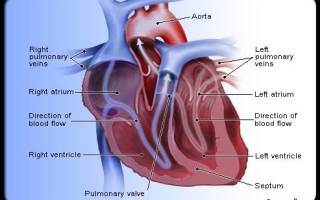
Ревматическая недостаточность митрального клапана (I05.1)
Версия: Справочник заболеваний MedElement
Общая информация
Краткое описание
Классификация
Классификация митральной регургитации (критерии АСС/АНА – Американский кардиологический колледж/ Американская ассоциация сердца)
Степень по данным ангиографии
Площадь потока митральной регургитации при цветовом допплеровском картировании
Небольшой поток центральной регургитации (менее 4 см 2 или менее 20% отверстия левого предсердия)
Промежуточные значения между легкой и тяжелой степенью митральной регургитации
“Vena contracta” шириной более 0,7 см с большим центральным потоком митральной регургитации (>40% площади левого предсердия) или эксцентричный поток митральной регургитации, поступающей в левое предсердие
“Vena contracta”, ширина (см)
Количественные (полученные при эхоскопии или катетеризации полостей сердца) критерии
Объем регургитации (мл/сокращение)
Площадь потока регургитации, (см 2 )
Увеличение размеров левого желудочка
Увеличение размеров левого предсердия
Этиология и патогенез
Эпидемиология
Клиническая картина
Cимптомы, течение
В стадии компенсации митральной недостаточности субъективных ощущений не бывает. Больные могут выполнять значительную физическую нагрузку, и порок может быть выявлен случайно при медицинском осмотре.
Основные проявления:
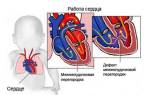
1. Одышка при физической нагрузке и сердцебиение – возникают при снижении сократительной функции левого желудочка и повышении давления в малом круге кровообращения.
5. При недостаточности митрального клапана чаще, чем при митральном стенозе, больных беспокоит ноющая, давящая, колющая боль в области сердца, не всегда связанная с физической нагрузкой.
При аускультации сердца определяется:
1. Ослабление или полное отсутствие I тона сердца, что обусловлено нарушением механизма захлопывания митрального клапана (отсутствием “периода замкнутых клапанов”), а также волной регургитации.
2. Акцент II тона над легочной артерией обычно выражен умеренно и возникает при развитии застойных явлений в малом круге кровообращения. Часто над легочной артерией выслушивается также расщепление II тона, связанное с запаздыванием аортального компонента тона, так как период изгнания увеличенного количества крови из левого желудочка становится более продолжительным.
3. Часто на верхушке сердца определяется глухой III тон, возникающий вследствие того, что увеличенное количество крови из левого предсердия усиливает колебания стенок желудочка.
4. Систолический шум – наиболее характерный аускультативный симптом при митральной недостаточности. Он возникает в результатепрохождения волны регургитации из левого желудочка в левое предсердие через относительно узкое отверстие между неплотно сомкнутыми створками митрального клапана.
Шум хорошо выслушивается на верхушке сердца, проводится в левую подмышечную область и вдоль левого края грудины, интенсивность его варьирует в широких пределах.
Тембр шума различный – мягкий, дующий или грубый, что может сочетаться с пальпаторно ощутимым систолическим дрожанием на верхушке.
Систолический шум может занимать часть систолы или всю систолу (пансистолический шум). Чем громче и продолжительнее систолический шум, тем тяжелее митральная недостаточность.
Диагностика
1. На электрокардиограмме при выраженной недостаточности митрального клапана наблюдаются признаки гипертрофии левого предсердия и левого желудочка в виде увеличенной амплитуды зубцов комплекса QRS в соответствующих отведениях, чаще в сочетании с измененной конечной частью желудочкового комплекса (уплощение, инверсия зубца Т, снижение сегмента ST) в тех же отведениях.
При развитии легочной гипертензии появляются признаки гипертрофии правого желудочка и правого предсердия. Мерцание предсердий выявляется у 30- 35% больных.
2. Фонокардиограмма. При записи с верхушки сердца амплитуда I тона значительно уменьшена. Интервал Q-I тон увеличивается до 0,07-0,08 с в результате повышения давления в левом предсердии и некоторого запаздывания захлопывания створок митрального клапана. Систолический шум записывается сразу после I тона и занимает всю систолу или большую ее часть. Амплитуда шума тем больше, чем более выражена недостаточность клапана.
5. При допплер-ЭхоКГ возможна оценка степени выраженности митральной регургитации. Прямой признак порока – турбулентный систолический поток крови в полости левого предсердия, коррелирующий с выраженностью регургитации.
6. Катетеризация полостей сердца позволяет выявить ряд ценных диагностических признаков. Давление в легочной артерии обычно повышено. На кривой легочно-капиллярного давления видна характерная картина недостаточности митрального клапана в виде увеличения волны V более 15 мм рт. ст. с быстрым и крутым падением после нее, что является признаком регургитации крови через отверстие митрального клапана.
При вентрикулографии Вентрикулография – метод рентгенологического исследования желудочков головного мозга или сердца с использованием контрастного вещества
можно наблюдать как контрастное вещество во время систолы левого желудочка заполняет полость левого предсердия. Интенсивность контрастирования последнего зависит от степени недостаточности митрального клапана.
Дифференциальный диагноз
Митральную регургитацию дифференцируют со следующими заболеваниями:
1. Гипертрофическая кардиомиопатия. При гипертрофической кардиомиопатии выслушивается систолический шум на верхушке сердца, что при поверхностном обследовании больного может послужить поводом для диагностики недостаточности митрального клапана. Вероятность диагностической ошибки увеличивается, если систолический шум у больных гипертрофической кардиомиопатией сочетается с ослаблением 1-го тона и экстратонами. Как и при недостаточности митрального клапана, эпицентр шума может располагаться на верхушке сердца и в точке Боткина. Однако при митральной недостаточности шум проводится в подмышечную впадину, а при кардиомиопатии усиливается при вставании, при проведении пробы Вальсальвы. Диагностические сомнения разрешает эхокардиография, которая выявляет важный признак гипертрофической кардиомиопатии – асимметричную гипертрофию межжелудочковой перегородки.
ЭхоКГ – метод выбора в дифференциации рассматриваемых заболеваний. Исследование доказывает отсутствие анатомических изменений клапана при дилатационной кардиомиопатии и их наличие при органической недостаточности митрального клапана.
3. Легочная или трикуспидальная регургитация.
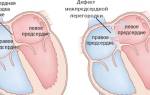
4. Дефект межжелудочковой перегородки. При дефекте межжелудочковой перегородки шум обычно грубый, занимает всю систолу; punctum maximum – в 3-м межреберье слева, хорошо проводится не только влево, но и вправо, за грудину. Определяется увеличение границ сердца влево, вверх и вправо.
У 70% детей с дефектом межжелудочковой перегородки наблюдается систолическое дрожание в третьем-четвертом межреберье слева от грудины. В анамнезе таких больных нередки указания на наличие симптомов недостаточности кровообращения на первом году жизни.
На ЭКГ может присутствовать отклонение электрической оси сердца влево, вправо или отмечается нормальное ее расположение. Определяются признаки гипертрофии правого и левого желудочков, правого предсердия.
На фонокардиограмме регистрируется пансистолический, высокочастотный, лентовидный шум с punctum maximum в точке Боткина.
Рентгенологически отмечаются признаки увеличения обоих желудочков, симптомы гипертензии малого круга кровообращения.
5. Дефект межпредсердной перегородки. Для дефекта межпредсердной перегородки характерны указания в анамнезе на повторные пневмонии. Систолический шум выслушивается слева от грудины во втором-третьем межреберье, проводится лучше к основанию сердца и на сосуды. ЭКГ определяет отклонение электрической оси сердца вправо, выявляются гипертрофия правого предсердия и правого желудочка. Часто отмечается неполная блокада правой ножки предсердно-желудочкового пучка. Гипертрофия правого предсердия и правого желудочка обнаруживается и при рентгенологическом исследовании.
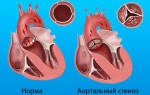
6. Кальцинированный аортальный стеноз – у пожилых больных.
Ревматизм сердца
Ревматизм сердца – серьезное хроническое заболевание, при котором воспалительный процесс, начавшийся вследствие инфекционного поражения суставов, охватывает оболочки сердца и влечет за собой дезорганизацию соединительной ткани сердца.
Причины ревматизма сердца
Существует несколько причин развития этого заболевания:
- частые и недолеченные инфекционные заболевания носоглотки (ангина, хронический тонзиллит, хронический фарингит и т.д.);
- инфицирование β-гемолитическим стрептококком группы А;
- перенесенная скарлатина;
- наследственный фактор.
У некоторых людей имеется предрасположенность организма в виде гиперреакции на стрептококковую инфекцию, которая не только вызывает ревматизм, но и выступает причиной его обострений. Существует понятие «семейного» ревматизма сердца, который обуславливается длительным пребыванием в стрептококковом окружении и неблагоприятных бытовых условиях, а также наследуемой полигенной предрасположенности к болезни.
Симптомы ревматизма сердца
Признаки ревматизма сердца проявляются, как правило, через 1 – 2 недели после перенесенной стрептококковой инфекции. Однако в некоторых случаях заболевание может долго протекать практически не заметно для пациента, прогрессируя медленными темпами.
К наиболее частым проявлениям заболевания относятся:
- общая слабость, утомляемость;
- сильная боль в суставах;
- усиленное потоотделение;
- бледность кожи;
- нарушения ритма сердца;
- носовые кровотечения;
- снижение массы тела;
- отсутствие аппетита;
- одышка;
- повышение температуры тела.
Отдельного внимания стоит такой симптом при ревматизме, как боли в сердце. Эти боли, как правило, носят тянущий, колющий характер и нередко сочетаются с учащенным сердцебиением.
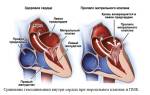
Пороки сердца при ревматизме
Если не начать лечение этого заболевания вовремя, оно может привести к пороку сердца или деформации суставов. Порок сердца – это дефект структуры сердца, приводящий к сбою его нормальной работы. Ревматические пороки сердца зачастую развиваются при повторных ревматических приступах.
Наиболее часто при ревматизме сердца поражается митральный клапан – происходит сужение просвета, или клапан начинает пропускает кровь в неправильном направлении. Несколько реже наблюдаются пороки аортального и других клапанов сердца.
Стоит учитывать, что пороки сердца могут долго не давать симптомов и выявляются лишь при тщательной диагностике.
Лечение ревматизма сердца
Ревматизм сердца требует комплексного лечения в условиях стационара, основными принципами которого являются:
- Постельный режим – рекомендуется на весь период лечения. Последующее восстановление физической активности должно проходить медленными темпами.
- Соблюдение диеты: отказ от соли, ограничение жидкости и углеводов, достаточное употребление белка, калийсодержащих продуктов (курага, гречневая каша, картофель и т.д.).
- Медикаментозная терапия: назначение антибиотиков, противовоспалительных и витаминных препаратов. В некоторых случаях проводится сердечная терапия.
- Санаторно-курортное лечение – рекомендуется в восстановительный период после лечения и в дальнейшем в качестве поддерживающих мероприятий.
Лечение ревматизма сердца народными средствами
Народная медицина предлагает применять целебные растения для лечения этого заболевания. Приведем несколько рецептов:
- Столовую ложку сбора из 10 г коры крушины, 40 г листьев березы и 50 г коры ивы залить стаканом кипятка. Настоять в течение часа, процедить и принимать дважды в день по стакану настоя.
- Приготовить настойку из веточек желтой акации с листьями, залив 30 г сырья 200 г водки. Настаивать в темном месте 10 дней, затем процедить и принимать по 20 капель трижды в день, запивая водой.
- Принимать натощак сок из половины лимона, разбавленный наполовину горячей водой.
Ревматизм сердца
Ревматизм сердца – серьезное хроническое заболевание, при котором воспалительный процесс, начавшийся вследствие инфекционного поражения суставов, охватывает оболочки сердца и влечет за собой дезорганизацию соединительной ткани сердца.
Причины ревматизма сердца
Существует несколько причин развития этого заболевания:
- частые и недолеченные инфекционные заболевания носоглотки (ангина, хронический тонзиллит, хронический фарингит и т.д.);
- инфицирование β-гемолитическим стрептококком группы А;
- перенесенная скарлатина;
- наследственный фактор.
У некоторых людей имеется предрасположенность организма в виде гиперреакции на стрептококковую инфекцию, которая не только вызывает ревматизм, но и выступает причиной его обострений. Существует понятие «семейного» ревматизма сердца, который обуславливается длительным пребыванием в стрептококковом окружении и неблагоприятных бытовых условиях, а также наследуемой полигенной предрасположенности к болезни.
Симптомы ревматизма сердца
Признаки ревматизма сердца проявляются, как правило, через 1 – 2 недели после перенесенной стрептококковой инфекции. Однако в некоторых случаях заболевание может долго протекать практически не заметно для пациента, прогрессируя медленными темпами.
К наиболее частым проявлениям заболевания относятся:
- общая слабость, утомляемость;
- сильная боль в суставах;
- усиленное потоотделение;
- бледность кожи;
- нарушения ритма сердца;
- носовые кровотечения;
- снижение массы тела;
- отсутствие аппетита;
- одышка;
- повышение температуры тела.
Отдельного внимания стоит такой симптом при ревматизме, как боли в сердце. Эти боли, как правило, носят тянущий, колющий характер и нередко сочетаются с учащенным сердцебиением.
Пороки сердца при ревматизме
Если не начать лечение этого заболевания вовремя, оно может привести к пороку сердца или деформации суставов. Порок сердца – это дефект структуры сердца, приводящий к сбою его нормальной работы. Ревматические пороки сердца зачастую развиваются при повторных ревматических приступах.
Наиболее часто при ревматизме сердца поражается митральный клапан – происходит сужение просвета, или клапан начинает пропускает кровь в неправильном направлении. Несколько реже наблюдаются пороки аортального и других клапанов сердца.
Стоит учитывать, что пороки сердца могут долго не давать симптомов и выявляются лишь при тщательной диагностике.
Лечение ревматизма сердца
Ревматизм сердца требует комплексного лечения в условиях стационара, основными принципами которого являются:
- Постельный режим – рекомендуется на весь период лечения. Последующее восстановление физической активности должно проходить медленными темпами.
- Соблюдение диеты: отказ от соли, ограничение жидкости и углеводов, достаточное употребление белка, калийсодержащих продуктов (курага, гречневая каша, картофель и т.д.).
- Медикаментозная терапия: назначение антибиотиков, противовоспалительных и витаминных препаратов. В некоторых случаях проводится сердечная терапия.
- Санаторно-курортное лечение – рекомендуется в восстановительный период после лечения и в дальнейшем в качестве поддерживающих мероприятий.
Лечение ревматизма сердца народными средствами
Народная медицина предлагает применять целебные растения для лечения этого заболевания. Приведем несколько рецептов:
- Столовую ложку сбора из 10 г коры крушины, 40 г листьев березы и 50 г коры ивы залить стаканом кипятка. Настоять в течение часа, процедить и принимать дважды в день по стакану настоя.
- Приготовить настойку из веточек желтой акации с листьями, залив 30 г сырья 200 г водки. Настаивать в темном месте 10 дней, затем процедить и принимать по 20 капель трижды в день, запивая водой.
- Принимать натощак сок из половины лимона, разбавленный наполовину горячей водой.