Сочетанный и комбинированный порок сердца
Комбинированный и сочетанный пороки: что это такое, какие причины и в чем разница?
Заболевания сердечно-сосудистой системы редко бывают изолированными, поскольку при нарушениях страдает весь механизм кровообращения. Развитие клапанных пороков на фоне ревматизма, патологии соединительной ткани или других инфекционных заболеваний из-за длительного периода хронического течения ведет к повреждению близлежащих структур с формированием комплексного нарушения. Наибольшие трудности в диагностике и выборе адекватного лечения вызваны сочетанными и комбинированными пороками сердца.
Что такое комбинированный порок сердца и чем он отличается от остальных видов?
В кардиологической практике принято различать понятия приобретенных (ППС) и врожденных пороков сердца (ВПС):
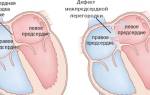
- Врожденный порок развивается во время внутриутробного развития или родов, и характеризуется дефектами перегородок между камерами сердца, а также отхождением магистральных сосудов и дополнительными шунтами (например, боталлов проток);
- ППС — это исключительно повреждение клапанного аппарата, что возникает на фоне сопутствующих системных или сердечно-сосудистых заболеваний.
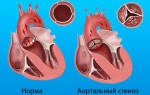
Существует два варианта приобретенных клапанных пороков в зависимости от анатомического основания нарушенной гемодинамики: стеноз (сужение просвета из-за отложения солей кальция или замещение плотной соединительной тканью) и недостаточность (неполное смыкание створок).
Диагностика изолированного повреждения не вызывает трудности при объединении клинического осмотра и данных эхокардиографии (Эхо-КГ). Однако отягощенный соматический анамнез способствует развитию комбинированных вариантов.
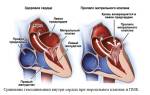
Комбинированный порок сердца – сочетание двух форм нарушения в одной клапанной структуре (комбинированный митральный порок, при котором присутствуют данные о стенозе и о недостаточности), лечение которого подразумевает операцию по установке искусственного клапана.
Необходимо отличать данное понятие от сочетанного варианта порока. Последний представляет собой одновременное или постепенное поражение нескольких структур клапанного аппарата (например, митрально-аортальный стеноз).
В клинической практике нет единого мнения о применении данных терминов, поэтому допускается использование обоих вариантов с детализацией диагноза в скобках.
Сочетанный дефект и его вариант с преобладанием стеноза
Наличие комплексного поражения подразумевает неоднородность клинической картины и отсутствие специфических жалоб. Диагноз устанавливается по признакам изолированного нарушения, поэтому выделяют такие варианты сочетанного порока:
- С преобладанием стеноза. При поражении митрального клапана больные жалуются на одышку и сердцебиение, которые прогрессивно нарастают. Границы сердца преимущественно смещаются вверх и вправо (за счет левого предсердия).
- С преобладанием недостаточности. Аортальный порок отличается видимой пульсацией сосудов (как сонных артерий, так и яремных вен), частым быстрым и высоким сердцебиением. Границы относительной тупости сердца смещены вниз и влево, расширение сосудистого пучка происходит преимущественно за счет аорты.
- Без явного преобладания. Симптомы и результаты дополнительных методов исследований выражены в одинаковой степени.
Сочетанный аортальный порок сердца с преобладанием стеноза характеризуется признаками обеих патологий, однако специфической чертой является слабый, медленный и редкий пульс, а также снижение артериального давления, преимущественно систолического (верхнего).
Появление аускультативных особенностей и смещения границ сердца также может быть признаком других патологий:
- Бактериального эндокардита, который сопровождается выраженными симптомами интоксикации, высокой температурой, а при анализе данных ЭХО определяются гнойные поражения и наросты на клапанах.
- Острая ревматическая лихорадка – заболевание, вызванное работой токсинов бета-гемолитического стрептококка в крови. Отмечается высокой температурой, кольцевидной эритемой (покраснение), хореей (непроизвольным сокращением мышц), а также признаками повреждения сердечной мышцы.
- Травматическое повреждение (отрыв хорды), при котором развивается недостаточность митрального клапана. Для диагностики данного состояния играет роль опрос больного и данные эхокардиографии.
- Гипертрофическая и дилатационная кардиомиопатии – заболевания, характеризующие увеличением размеров полостей сердца и формированием клапанной недостаточности. Причины патологий не до конца изучены, симптомы сердечной недостаточности нарастают с высокой скоростью, и чаще всего лечение не эффективно.
Диагностика
Возникающие нарушения гемодинамики имеют неблагоприятный прогноз для жизни и здоровья пациента. Опасность патологии заключается в том, что часть крови, которая должна пройти через суженое пространство в системный кровоток направляется в вышерасположенные камеры. Данное явление вызывает хроническую гипоксию всех органов и тканей, а также чрезмерную физическую нагрузку на сердечную мышцу.
Диагностика сочетанных пороков сердца проводится с помощью следующих исследований:
- Аускультация с помощью стетофонендоскопа или записи фонокардиограммы, выделяются дополнительные звуки сердца, характерные для каждой из патологий. Например, при повреждении клапана аорты: систолический шум во второй точке аускультации и диастолический на верхушке.
- Рентгенография органов грудной клетки. Вызванные пороками процессы изменения миокарда и повышение давления в магистральных сосудах ведут к искажению сердечной тени. Отмечается выраженность отдельных дуг справа (правое предсердие и желудочек) или слева (аорта, легочной ствол, левое предсердие, левый желудочек).
- Электрокардиограмма (ЭКГ): регистрация возникновения и проведения электрических импульсов по миокарду с помощью датчиков, расположенных на грудной клетке и конечностях. Развитие гипертрофии и выраженной дилатации (расширения) камер сердца способствует появлению аритмий, которые требуют специального лечения.
- Эхокардиография (эхо-КГ) – ультразвуковой метод осмотра внутренних структур и движения крови в камерах сердца в разные фазы. С помощью исследования устанавливается диаметр отверстия, факт наличия клапанного повреждения, степень регургитации (обратного заброса крови) и скорость кровотока.
Для верификации диагноза используют процедуры катетеризации сердца и вентрикулографии (рентгенографического исследования с внутривенным введением контрастного вещества). Данные методы позволяют измерить значение давления в камерах сердца и магистральных сосудах, размеры полостей и выраженность регургитации.
Выводы
Комбинированный и сочетанный пороки – сложные кардиологические патологии, которые требуют определенных навыков для своевременной диагностики и начала лечения. Клинические признаки поражения клапана (или нескольких) с двумя механизмами нарушения кровообращения протекают скрыто, поэтому чаще всего врачи диагностируют какой-то изолированный дефект. Использование комплексного подхода и современных методов позволяет установить достоверный диагноз и отправить пациента на операцию прежде, чем возникнут необратимые изменения в других органах.
Для подготовки материала использовались следующие источники информации.
КОМБИНИРОВАННЫЕ И СОЧЕТАННЫЕ ПОРОКИ СЕРДЦА
Приобретенные пороки сердца, особенно ревматические, часто встречаются как комбинированные поражения клапанного аппарата сердца, т.е. одновременно имеется и недостаточность клапана, и сужение отверстия. Кроме того, бывает одновременное сочетанное поражение двух, а иногда и трех клапанов: митрального, аортального, трехстворчатого.
Наиболее часто встречаются комбинированный митральный порок – недостаточность митрального клапана и стеноз левого венозного отверстия. Обследуя больных, в этих случаях находят признаки и того и другого порока: один из них, как правило, преобладает; реже признаки недостаточности клапана и стеноза отверстия выражены в равной степени.
При комбинированном митральном пороке сердца рано появляются одышка и цианоз. Сердце увеличивается влево, вверх и вправо, так как при этом гипертрофируются левое предсердие и оба желудочка. При аускультации сердца звучность I тона у верхушки зависит от преобладания порока: если превалирует недостаточность митрального клапана, I тон ослабевает, если преобладает митральный стеноз, он усиливается, становится хлопающим. У верхушки выслушиваются два шума: систолический как проявление недостаточности клапана и диастолический, обусловленный стенозом отверстия.
Пульс и артериальное давление в случае преобладания митральной недостаточности практически не изменены; если же превалирует стеноз, пульс становится малым, может отмечаться понижение систолического артериального давления и повышение диастолического.
Комбинированный аортальный порок сердца, как правило, является результатом ревматического эндокардита. Для него характерно наличие и систолического и диастолического шумов, выявляемых при аускультации над аортой. Сосудистые пульсации и большое пульсовое давление, типичные для аортальной недостаточности, при комбинированном поражении аорты выражены не так резко. Наряду с этим типичные для стеноза аорты малый и медленный пульс, малое пульсовое давление при комбинированном аортальном пороке также менее выражены.
При одновременном поражении нескольких клапанов сердца тщательное клинико-инструментальное исследование больных позволяет выявить симптомы, характерные для каждого порока. В случае сочетанного поражения клапанного аппарата сердца необходимо судить о степени тяжести каждого порока и о преобладании одного из них. Это имеет большое значение в отношении оценки прогноза для больного и возможности хирургического лечения.
Профилактика приобретенных пороков сердца основывается на предупреждении и раннем лечении всех заболеваний, способствующих их развитию.
ВРОЖДЕННЫЕ ПОРОКИ СЕРДЦА
(Vitia cordis congenita)
Врожденные пороки сердца возникают в результате нарушения нормального развития сердца и сосудов как во внутриутробном, так и в постнатальном периоде. Как правило, пороки сердца образуются в первые 2-3 месяца развития плода. Среди всех органических поражений сердца врожденные пороки сердца составляют 1-2%.
В патогенезе врожденных пороков сердца имеют значение авитаминозы, хроническая гипоксия плода, облучение рентгеновскими и гамма лучами, применение некоторых лекарственных веществ, эндокринные расстройства у матери. Имеются сведения о наследственной предрасположенности к заболеванию, а также о значении перенесенного внутриутробно эндокардита ревматической этиологии.
Врожденные пороки сердца принято разделять на пороки с увеличенным, нормальным и уменьшенным кровотоком через легкие. К порокам с неизмененным легочным кровотоком относятся коарктация аорты и аортальный стеноз. В группу пороков с уменьшенным легочным кровотоком входят триада Фалло и изолированный стеноз легочной артерии. Увеличение легочного кровотока характерно для таких врожденных пороков, как дефект межпредсердной и межжелудочковой перегородки, а также для открытого артериального протока.
С клинической точки зрения все пороки удобно разделять на синие и белые. К порокам сердца белого типа относятся незаращение артериального (боталлова) протока, дефект межпредсердной и межжелудочковой перегородки, комплекс Лютембаше, комплекс Эйзенменгера, аортолегочный свищ, коарктация аорты, стеноз легочного ствола. К врожденным порокам синего типа относятся триада, тетрада и пентада Фалло, а также пороки, при которых имеется сброс крови справа налево.
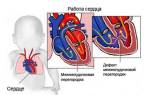
Гемодинамические расстройства при врожденных пороках сердца связаны либо с шунтом крови из одного отдела сердца в другое, либо с наличием препятствия на путях оттока крови.
Клиническая картина при врожденных пороках сердца складывается из таких симптомов, как цианоз, одышка, быстрая утомляемость, отставание в физическом развитии, сердцебиение, изменение концевых фаланг пальцев в виде барабанных палочек и др.
Цианоз – один из частых, но не обязательных симптомов. Степень его варьирует в широких пределах. Этот симптом обусловлен повышенным содержанием восстановленного гемоглобина в капиллярной крови (5% и более). Выраженность цианоза зависит также от величины венозно-артериального сброса и степени насыщения крови кислородом в легких. При синих пороках сердца в ответ на гипоксемию наступает раздражение костного мозга и развивается полицитемия. Клиническая гипоксемия проявляется изменением концевых фаланг пальцев рук и ног в виде барабанных палочек и часовых стекол. Выраженность отдельных симптомов зависит от вида порока и гемодинамических нарушений.
НЕЗАРАЩЕНИЕ АРТЕРИАЛЬНОГО (БОТАЛЛОВА) ПРОТОКА
(ductus arteriosus persistens)
Незаращение артериального протока – наиболее часто встречающийся врожденный порок сердца. Гемодинамические нарушения при этом заболевании состоят в следующем: кровь во время систолы поступает из аорты в легочную артерию, переполняя ее. Вследствие этого происходит расширение легочной артерии и гипертрофия правого желудочка. Во время диастолы кровь вновь поступает в аорту, что приводит к гипертрофии левого сердца.
У больных с незаращением боталлова протока цианоз обычно отсутствует. В клинической картине заболевания на первый план выступает одышка, быстрая утомляемость, слабость. Осматривая больного, врач обнаруживает пульсацию в эпигастральной области, иногда – систолическое дрожание во II межреберье слева (кошачье мурлыканье). Границы сердца расширены вправо и в меньшей степени влево. При аускультации во II межреберье слева от грудины выявляются систолический и диастолический шумы, последний исчезает с развитием легочной гипертонии. Во время вдоха и при натуживании (проба Вальсальвы) систолический шум ослабевает или исчезает. Артериальное давление не повышено. Диастолическое давление часто бывает пониженным. На электрокардиограмме – нормограмма или левограмма. У больных с тяжелым пороком – правограмма. При рентгеноскопии органов грудной клетки определяются признаки увеличенного кровенаполнения сосудов легких, легочный ствол и его ветви увеличены, корни пульсируют. Сердце увеличено в размерах за счет гипертрофии левого и правого отделов. На ФКГ, снятой во II межреберье слева от грудины, фиксируется увеличение амплитуды II тона и систолический шум. При допплерографии выявляется патологический поток крови из легочной артерии в аорту и обратно. Аортография подтверждает диагноз, а зондирование сердца позволяет определить степень легочной гипертензии, насыщение крови в легочной артерии кислородом.
Лечение незаращения артериального протока хирургическое.
СУЖЕНИЕ ЛЕГОЧНОЙ АРТЕРИИ
(Stenosis ostii arteriae pulmonalis)
Сужение легочной артерии относительно редкий порок, который носит обычно клапанный характер, так как происходит сращение створок легочного клапана по комиссурам.
Больных беспокоят одышка, слабость, головокружение. Пальцы рук и ног имеют форму барабанных палочек, а ногти напоминают часовые стекла. При осмотре обращает внимание сердечный горб. Границы сердца расширены вправо, в эпигастрии определяется сердечный толчок. Аускультативно во втором межреберье слева выявляется систолический шум, который проводится на сонные артерии и в межлопаточное пространство. Второй тон над легочной артерией ослаблен. Пульс слабого наполнения и напряжения, учащен. Артериальное давление снижено. На ЭКГ – правограмма. Фонокардиограмма регистрирует систолический шум ромбовидной формы во втором и третьем межреберьях слева. Рентгенологическое исследование органов грудной клетки выявляет обеднение легочного рисунка, гипертрофию правого желудочка, расширение ствола легочной артерии выше места стеноза. Ангиографическое исследование показывает запоздалое поступление контрастного вещества из правого желудочка в легкие. При катетеризации сердца отмечается значительное повышение давления в правом желудочке (до 300 мм рт. ст.). Сердечная недостаточность у больных с сужением легочной артерии развивается рано. Своевременное хирургическое лечение улучшает прогноз.
Последнее изменение этой страницы: 2016-12-11; Нарушение авторского права страницы
Комбинированные пороки сердца
Комбинированные пороки сердца встречаются значительно чаще нежели изолированные. Клинико-анатомическая картина их складывается из сочетания симптомов, свойственных каждому пороку в отдельности. Но некоторые симптомы при этом видоизменяются, усиливаются или сглаживаются. Для кровообращения в целом сочетание пороков чаще влияет отрицательно, хотя иногда нарушения гемодинамики как будто могут смягчаться.
Комбинированный митральный порок – недостаточность двустворчатого клапана сужение левого венозного отверстия – самый частые по рок вообще. Обычно раньше образуется недостаточность, а позже стеноз. Характеризуется этот порок наличием двух шумов – систолического и диастолического (пресистолического), обычно выслушиваемых над верхушкой, и увеличением размеров сердца как вверх и вправо, так и в значительной степени влево (влияние недостаточности митрального клапана). Первый тон сердца на верхушке может варьировать: он или ослаблен (при преобладании недостаточности), либо акцентирован (при преобладании стеноза). Щелчок открытия, столь характерный для стеноза, при преобладании митральной недостаточности не определяется.
Пульс при преобладании стеноза малого наполнения, в случае, когда преобладает недостаточность митрального клапана этого не отмечается. Точно так же если преобладает митральный стеноз отверстия уменьшено систолическое и увеличено диастолическое давление; в то же время при преобладании недостаточности митрального клапана артериальное давление не изменяется. Влияние стеноза на все перечисленные симптомы может быть и в случаях, когда преобладания в собственном смысле слова нет (в отношении степени стеноза и недостаточности или наоборот), а имеется лишь влияние того или иного порока на гемодинамические нарушения. Таким образом, о преобладании в этих случаях можно говорить лишь условно.
Наибольшие затруднения при распознавании комбинированного митрального порока создают два обстоятельства: 1) увеличение сердца влево, свидетельствующее при наличии двух шумов, казалось бы, о существовании митральной недостаточности, может зависеть не от увеличения левого желудочка, а от перемещения, оттеснения его сильно увеличенным правым; 2) систолический шум при митральном стенозе может быть обусловлен не только одновременной клапанной недостаточностью, но и другими причинами, о которых упоминалось выше.
Лечение комбинированного митрального порока такое же, как и при каждом из них в отдельности. В связи с расширением хирургических вмешательств на сердце перед терапевтом возникает серьезная задача – выяснить в каждом случае комбинированного митрального порока преобладание какого-либо из них, ибо с этим связана возможность правильного выбора оперативного лечения (если оно показано).
Комбинированный аортальный порок – недостаточность аортального клапана и сужение устья аорты – встречается, по крайней мере, с клинической точки зрения, не столь часто, как чистый стеноз или недостаточность аортального клапана. Это объясняется различием в этиологии аортальных пороков. При аортальной недостаточности большое значение имеют сепсис и сифилис, т.е. факторы, не играющие роли в развитии аортального стеноза. Сочетание аортального стеноза с недостаточностью аортального клапана бывает почти исключительно при ревматической природе порока. Так же как при митральном поражении, сперва формируется недостаточность, а позже стеноз. Комбинированный аортальный порок характеризуется выслушиванием двух шумов – диастолического и систолического. Однако это еще не позволяет с уверенностью говорить о двойном пороке. Как было уже сказано, систолический шум при аортальной недостаточности может наблюдаться и без стеноза устья и зависеть от помех при прохождении крови мимо измененных створок, не прилегающих плотно к стенке начальной части аорты и создающих шероховатость для тока крови (аналогично атеросклеротическим бляшкам).
Наличие такого шума еще не дает основания для установления диагноза сужения устья аорты, поэтому диагностировать и количественно оценить степень стеноза аорты при наличии двух шумов можно только после анализа других симптомов. Одним из них является систолическое дрожание, которое бывает выражено только при настоящем стенозе устья аорты. Другим важным признаком служат сосудистые пульсации. При «чистой» аортальной недостаточности они резко выражены, при одновременном стенозе устья аорты они сглаживаются. Так, при наличии стеноза; пульс утрачивает подскакивающий характер (celer), теряет высоту. Артериальное систолическое давление снижается, пульсовое сокращается. И только низкое диастолическое давление, столь характерное для аортальной недостаточности, не меняется. Соответственно изложенному сглаживается и видимая пульсация артерий, особенно периферических, в то время как на близких к сердцу крупных артериях усиленная пульсация сохраняется. Можно даже сказать, что, если при наличии систолического и диастолического шумов на аорте пульс и систолическое артериальное давление оказываются малыми и без больших размахов, из двух аортальных пороков преобладает стеноз устья аорты.
Комбинированный митрально-аортальный порок образуется из сочетания одного или двух митральных и одного или двух аортальных пороков. Характер сочетаний определяется в значительной мере этиологией. Так, сочетание митрального и аортального стенозов имеет, как правило, ревматическую природу. Сочетание митрального порока с аортальной недостаточностью может также иметь в своей основе ревматический эндокардит. Но присоединение к митральному пороку аортальной недостаточности часто происходит в результате затяжного септического эндокардита, развившегося после ревматизма. Сочетание митральной и аортальной недостаточности может быть следствием затяжного септического эндокардита (а в редких случаях сифилиса или атеросклероза). Важно постараться определить (по анамнестическим и иным данным) порядок формирования комбинированного порока (вначале митральный, а потом аортальный или наоборот) и особенно их преобладание с гемодинамической точки зрения.
При превалирующей недостаточности аортальных клапанов будут выражены характерные сосудистые феномены (характер пульса и артериального давления, пульсации). Резкий митральный стеноз нивелирует их. Имеет значение оценка величины и особенно гипертрофии левого и правого сердца: при преобладании аортального порока более резко изменяется левый желудочек, при преобладании митрального – сильнее выражены изменения левого предсердия и правого желудочка. Значительный стеноз митрального отверстия не дает возможности более или менее резко расширяться левому желудочку. Первый тон, усиленный при митральном стенозе, теряет эту особенность при сочетании его с аортальной недостаточностью (так же как и при сочетании с митральной недостаточностью нет периода замкнутых клапанов).
Что касается особенностей гемодинамики при декомпенсации, то при слабой степени аортального и выраженном митральном пороке доминирует правожелудочковая недостаточность сердца с застойными явлениями в большом круге кровообращения. При сильной степени аортального и небольшом митральном пороке преобладает застой в легких, т.е. левожелудочковая недостаточность. Следует напомнить, что декомпенсация и при аортальном пор оке (без сочетания с митральным) приводит в поздних стадиях к правожелудочковой недостаточности. Вместе с тем застой в легких чисто механического характера (т.е. от переполнения легочного русла) наблюдается и при митральных пороках).
Течение и прогноз комбинированного митрально-аортального порока хуже, если преобладает аортальный стеноз, и несколько лучше, если доминирует аортальная недостаточность. Во всяком случае, сочетание пороков в прогностическом смысле менее благоприятно по сравнению с прогнозом при изолированных пороках, главным образом вследствие затруднений для оперативного вмешательства.
Приобретенный порок сердца: виды, причины, диагностика и лечение
Характеристика приобретенного порока сердца, чем он отличается от врожденного. Два вида патологии: стеноз и недостаточность клапанов. Причины, характерные симптомы, диагностика и лечение.
Приобретенные пороки сердца (сокращенно ППС) – это возникшие в течение жизни аномалии строения сердечных клапанов, которые нарушают внутрисердечный и системный ток крови. Эта патология может поражать любой из 4 клапанов – аортальный, легочной, митральный и трехстворчатый, сообщает Волга Ньюс.
Выделяют следующие виды ППС:
- Стеноз – это сужение соответствующего клапана, при котором затрудняется прохождение крови через его отверстие.
- Недостаточность – это вид порока, при котором соответствующий клапан в недостаточной степени выполняет свою функцию, то есть не предотвращает полностью обратный ток крови. Подробнее про данный вид патологии читайте в статье: http://okardio.com/bolezni-serdca/nedostatochnost-mitralnogo-klapana-451.html
- Простые пороки – наличие либо стеноза, либо недостаточности только на одном клапане.
- Комбинированные пороки – наличие стеноза и недостаточности на одном клапане.
- Сочетанные пороки – поражение нескольких клапанов.
Причины ППС
Основные причины приобретенных пороков:
- Возраст – в тканях клапанов сердца со временем возникают дегенеративные изменения.
- Ревматизм – это воспалительное заболевание, являющееся осложнением стрептококковой инфекции, которое может поразить суставы, кожу, сердце и головной мозг.
- Инфекционный эндокардит – бактериальное поражение внутренней оболочки сердца (эндокарда) и клапанов.
Развитие ППС реже может быть вызвано многими другими заболеваниями, включая:
- Аутоиммунные болезни – например, системная красная волчанка, ревматоидный артрит.
- Инфаркт миокарда, повредивший мышцы, которые контролируют клапан.
- Карциноидные опухоли, которые распространились из пищеварительного тракта в печень или лимфатические узлы.
- Синдром Марфана – врожденное заболевание, при котором наблюдается патология соединительной ткани.
- Лучевая терапия, проводимая в области грудной клетки.
- Инфаркт миокарда, повредивший мышцы, которые контролируют клапан.
Симптомы ППС
Симптомы поражения сердечных клапанов могут возникать внезапно или развиваться медленно, в зависимости от того, как быстро прогрессирует болезнь. Кроме этого, тяжесть симптомов не всегда отвечает серьезности порока. Например, у одних пациентов с тяжелыми ППС почти отсутствуют какие-либо симптомы болезни, а у других даже небольшой порок приводит к яркой клинической картине.
Главным симптомом наличия одного из пороков сердца является появление признаков сердечной недостаточности, к которым относятся одышка после незначительной физической нагрузки, отеки на ногах, появление асцита. Другие симптомы включают:
- Сердцебиение.
- Боль в грудной клетке.
- Усталость.
- Расширение вен на шее.
- Головокружения или обмороки (особенно при аортальном стенозе).
- Повышение температуры тела (при инфекционном эндокардите)
- Быстрое увеличение веса, связанное с задержкой жидкости в организме.
В тяжелых случаях эти симптомы настолько выражены, что не дают пациенту выполнять любые повседневные действия, связанные с малейшей физической нагрузкой.
Диагностика
Во время осмотра врач проводит аускультацию сердца, во время которой при наличии клапанных пороков может услышать патологические шумы. Для точного установления диагноза и тяжести болезни используют следующие инструментальные обследования:
- Эхокардиография – ультразвуковой метод получения изображения сердца в режиме реального времени. Один из основных методов диагностики пороков сердца, позволяющий определить размеры и форму клапанов и камер сердца, оценить их функционирование, выявить различные структурные нарушения.
- Электрокардиография – позволяет записать электрическую активность сердца, выявить нарушения сердечного ритма и утолщение миокарда.
- Стресс-тесты – это методы, во время которых проводят измерение артериального давления, сердечного ритма и запись ЭКГ после физической или фармакологической нагрузки на сердце.
- Рентгенография органов грудной полости – позволяет оценить размеры сердца, а также выявить застой жидкости в легких.
- Катетеризация сердца – позволяет измерить давление по разные стороны клапана (оценка степени стеноза клапана), а также выявить обратный ток крови (обнаружение недостаточности клапана).
- МРТ сердца – метод, использующий для получения детального изображения сердца магнитное поле и радиоволны.
Лечение
В настоящее время препаратов, которые могли бы устранить структурное нарушение клапанов сердца, не существует. Однако здоровый образа жизни и прием определенных лекарственных средств могут успешно облегчить симптомы и улучшить состояние пациента.
Врачи при ППС чаще всего назначают следующие медикаменты:
- Средства для снижения артериального давления и уровня холестерина в крови.
- Антиаритмические препараты.
- Медикаменты, предотвращающие образование тромбов (антикоагулянты и антиагреганты).
- Средства для лечения сердечной недостаточности.
Полностью устранить порок сердца можно лишь с помощью хирургического вмешательства. Чаще всего при ППС проводят следующие операции:
- Операции на открытом сердце с искусственным кровообращением – эти хирургические вмешательства выполняются через большой разрез грудной клетки. Как правило, кардиохирурги проводят пластику или замену поврежденного клапана.
- Малоинвазивные операции – это хирургические вмешательства по пластике или замене клапанов, которые проводят с помощью специальных устройств, заведенных в полость сердца через кровеносные сосуды.
Прогноз при ППС
Прогноз при ППС зависит от многих факторов, включая вид и тяжесть порока, причины его возникновения, своевременность выявления болезни, проведение хирургического лечения, возраст пациента, общее состояние его здоровья. Применение современных методик восстановления или замены пораженного клапана позволяет существенно улучшить качество жизни и продлить ее длительность у большинства пациентов.