Вагусные приемы при аритмии
Вагусные приемы: показание и противопоказания
Если вы хотите четко понимать, как происходит лечение тахикардии в домашних условиях, нужно разобраться в причинах и симптомах данного заболевания. Суть заболевания в том, что учащается сердцебиение, причем причины сокращений в количестве более 100 ударов в минуту могут быть совершенно разными.
Клиническая картина тахикардии следующая: в первую очередь появляется усиленный ритм, который чаще всего связан с реакцией организма человека на возбудители извне. Нельзя оставлять без внимания явные изменения в работе сердца, они могут проявляться в перебоях или «провалах». У больного могут периодически проявляться потемнения в глазах, кружиться голова. Нередко усиленный пульс, даже в состоянии покоя, может дополниться потерей сознания и болью в груди.
Тахикардия возникает когда производятся слишком быстрые электрические сигналы
Основные причины аритмического состояния сердца:
- слишком низкое или высокое кровяное давление;
- нарушения работы эндокринной системы;
- невроз;
- климакс у женщин;
- пороки развития сердечной мышцы;
- миокардиодистрофия и т.д.
Традиционные методы лечения
Когда человек обращается за помощью к врачу, то в первую очередь проводится диагностика болезненного состояния. Основной способ — электрокардиография. После того, как врач сформировал для себя четкую картину состояния пациента, он выбирает методику воздействия.
| Медикаментозная терапия | заключается в приеме назначенных врачом лекарственных препаратов, способных повлиять на некоторые рецепторы, тем самым замедляя проведение электрического импульса. К ним относятся бета-блокаторы, антиаритмические препараты, АТФ |
| Электроимпульсная терапия | является немаловажной составляющей реанимационных мероприятий. Использование электрического разряда всегда сопровождается непрямым массажем сердечной мышцы |
| Хирургические методы лечения | целесообразно использовать при наличии патологически образованных очагов возбуждения. Может быть использован метод лазерной коагуляции, установлен кардиовертер-дефибриллятор |
Вагусные приемы
Аритмические состояния бывают разными, какие-то сами по себе очень опасные, а избавиться от них возможно только медикаментозным способом. Но есть и такие разновидности болезненного состояния, которые не способствуют особым нарушениям со стороны сердечнососудистой системы и купируются вагусными приемами.
Как купировать приступ тахикардии дома? Для этого можно использовать метод воздействия на нерв блуждающего типа. Для этого используются образования на концах нервных волокон других органов. Такие меры приводят к существенному снижению частоты сокращений главного органа сердечнососудистой системы.
Механизм вагусного воздействия заключается в том, что увеличивается тонус парасимпатической нервной системы, соответственно уменьшается ЧСС. На чем же они основаны? Главной задачей является раздражение нервных волокон механическим способом тех отростков, чьи ядра в головном мозге способны отправить сигнал внутренней части блуждающего нерва. Итогом такого воздействия является то, что происходит активация ветвей иннервирующих сердечную мышцу.
К вагусным приемам относится:
- задержка процесса поглощения кислорода и выделения углекислого газа на короткое время;
- совершение попыток вдоха в условиях закрытой голосовой щели;
- провоцирование извержения содержимого желудка;
- натуживание мышц пресса;
- вызывание кашлевого рефлекса;
- умывание водой низкой температуры или погружение в нее лица;
- не сильное надавливание на глазные яблоки.
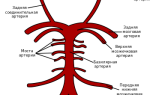
Кроме этого, врачом может быть проведен массаж каротидных синусов, а расположены они в зоне раздвоения общей сонной артерии.
Когда можно и когда нельзя
Любой лекарственный препарат имеет свои показания и противопоказания, это же касается вагусной активации нерва. Если говорить о показаниях, то они заключаются:
- в купировании симптомов разновидностей тахикардий в домашних условиях или под контролем квалифицированного специалиста;
- в диагностике разновидности аритмического состояния методом исключения;
- в выявлении синдрома недостаточности каротидного синуса.
Но есть ряд противопоказаний, которые заключаются в наличии симптомов, сопровождающих аритмическое состояние сердечной мышцы. Прежде всего, это боль в грудной клетке, одышка и пенистый кашель, необъяснимая слабость и снижение артериального давления. Нельзя искусственно увеличивать давление в груди и животе с целью добиться спадания крупных вен и снижения скорости тока крови, если:
- кожные покровы приобрели синюшный окрас, стали бледными;
- отмечается нарушение чувствительности, двигательной активности ног, рук;
- есть судороги.
В некоторых случаях тахикардия может не вызывать никаких симптомов или осложнений
Все эти симптомы могут говорить об угрожающих жизни нарушениях ритма. Возможно это осложнения (инфаркт или инсульт, отек органов дыхания). Это означает, что любое воздействие на сердечную мышцу может быть опасным. В такой ситуации первое, что нужно сделать, это вызвать скорую помощь. Никакой речи о народной медицине быть не может. На практике неоднократно доказано, что она не только малоэффективна, но и очень опасна. Дело в том, что если медлить с адекватным лечением, то можно создать неблагоприятные условия, в которых проявятся осложнения.
Общие рекомендации при тахикардии: больному рекомендуется снизить физические нагрузки. Если вагусные приемы не дают результат, то можно принять Дигоксин, Ритмилен или Анаприлин (они эффективны при пароксизмальной наджелудочковой тахикардии). Лидокаин, Этмозин и Этацизин эффективны при ЖТ. Если медикаментозное лечение не помогает, врач может посоветовать кардиостимулятор.
Вагусная аритмия
Аритмии представляют собой группу заболеваний, общим признаком которых является нарушение сердечного ритма. В норме у человека определяется синусовый ритм с частотой сердечных сокращений от 60 до 90 раз в минуту. При аритмии ЧСС может меняться в большую или меньшую степень, также водитель ритма из синусового нередко заменяется патологическим.
Аритмии диагностируются у 70% населения, определяются у пожилых людей и в детском возрасте.
Развитию аритмий способствуют расстройства нервной системы и гормональные дисбалансы, органические поражения сердца и болезни функционального характера. Но есть такие нарушения ритма, характерные для мужчин больше, чем для женщин. Их возникновение тесно связано с парасимпатической нервной системой. Такой патологией является вагусная аритмия сердца, что это такое за состояние будет далее рассказано подробно.
Описание вагусной аритмии
Развитие патологии тесно связано с парасимпатической нервной системой, которая вместе с симпатической регулирует гомеостаз в человеческом организме. Ее нервные узлы (ганглии) располагаются во всех органах. Особенно важную роль в парасимпатической нервной регуляции играет блуждающий нерв, который иннервирует все внутренние органы, включая сердце. Поэтому при нарушении деятельности парасимпатической системы происходит дисбаланс работы тех или иных органов. В частности, может развиваться вагусная аритмия.
Повышение активности парасимпатического отдела нервной системы приводит к возникновению у некоторых мужчин нарушения ритма сердца.
Чем опасна вагусная аритмия? Любое нарушение деятельности сердца является в большей или меньшей степени угрозой нормальной жизнедеятельности человека. При наблюдении у больного одной только вагусной аритмии говорить о каких-либо опасностях для здоровья не приходиться. Но, как правило, эта патология не единственная у заболевшего, поскольку чаще всего развивается в 40-50 лет, когда существуют те или иные проблемы с функциями органов. Поэтому вагусная аритмия может в какой-то мере усугубить течение других болезней, особенно при их кардиальном патогенезе.
Симптомы вагусной аритмии
Заболевание неоднозначно, поэтому может проявляться вариабельным симптоокоплексом. Зачастую возникает в виде приступов, пароксизмов, которые являются непродолжительными, от нескольких минут до часа-двух. При этой патологии отсутствуют органические поражения сердца, поэтому начинается и заканчивается без видимых причин.
Главная особенность вагусной аритмии – не возникают при эмоциональных и физических нагрузках, а в основном – в период ночного отдыха.
Кроме пароксизмальных приступов больной отмечает неприятные ощущения в области сердца, снижение работоспособности, что связано с невозможностью нормально отдохнуть из-за ночных приступов аритмии.
Что провоцирует развитие вагусной аритмии?
- Лежачее положение, особенно после приема еды.
- Длительное нахождение в спокойном состоянии.
- Туго завязанный галстук или затянутый ремень.
- Метеоризм кишечника.
Как правило, перед появлением пароксизмов возникает синусовая тахикардия. Во время вагусной аритмии наоборот ритм урежается, то есть появляется брадикардия. В более сложных случаях, при сочетании с поражением миокарда, может возникнуть фибрилляция предсердий или трепетание предсердий.
Причины вагусной аритмии
На первом месте стоит ваготония – повышенная деятельность парасимпатической нервной системы и в частности блуждающего нерва. Факторы, провоцирующие развитие ваготонии, часто связаны с чрезмерным употреблением алкоголя и тиреотоксикозом.
У некоторых больных ваготония усложняется аритмией на фоне ранее развившейся гипертонической болезни. Заболевание может быть связано с опухолевыми процессами и аневризмой аорты, поэтому важно комплексное исследование больного при определении причины вагусной аритмии.
Виды вагусной аритмии
Болезнь не представляет собой отдельную нозологическую группу, поэтому этот тип нарушения ритма принято условно разделять на постоянный и пароксизмальный.
Пароксизмальная аритмия возникает периодически и длится непродолжительное время. При этом проходит, как правило, самостоятельно. Если приступ затянулся на неделю и больше, тогда нарушение ритма определяется как постоянное и требующее медицинского вмешательства.
Диагностика вагусной аритмии
Начинается с проведения электрокардиографии, с помощью которой определяется правильность ритма, частота сердечных сокращений, течение аритмии – пароксизмальное или постоянное.
Пароксизмальный тип аритмии наиболее удачно определяется с помощью холтеровского мониторинга. Редкие пароксизмы могут быть зафиксированы с помощью специального прибора, который пациент носит на протяжении суток или нескольких дней.
При необходимости оценки сократительных функций желудочков, толщины их стенок и прочих параметров проводиться эхокардиография. Также этот метод позволяет узнать фракцию выброса, которая в норме составляет 55-70%.
Из дополнительных методов диагностики могут быть использованы лабораторные анализы, особенно при исследовании функций эндокринных желез.
Лечение и прогноз вагусной аритмии
Чаще всего назначают препараты, обладающие адренергической и холинолитической активностью. В частности, используют лекарственные средства класса I «А» и I «С». Если эффект от их применения отсутствует, тогда добавляют амиодарон.
Заболевание само по себе не является опасным, но под действием неблагоприятных факторов может способствовать развитию более тяжелых осложнений. Это может быть тромбоэмболия сосудов головного мозга или уменьшение сердечного выброса на 25%, что в свою очередь приводит к острой сердечной недостаточности.
Видео: Аритмия лечение – как лечить аритмию сердца народными методами.
Профилактика вагусной аритмии
Существует несколько профилактических мер, рекомендуемых к использованию больными вагусной аритмией:
- Нужно следить за работой желудочно-кишечного тракта, поскольку запоры способны спровоцировать приступ вагусной аритмии.
- Физическая нагрузка должна быть умеренной, при этом без резких движений и наклонов.
- Режим питания следует построить таким образом, чтобы пищу принимать небольшими порциями.
- Перед сном лучше не кушать, чтобы не стимулировать работу блуждающего нерва.
- С лишним весом нужно бороться, но только щадящими диетами, которые не вызовут резкий сброс килограммов.
Вагусные приемы
Массаж каротидного синуса — один из эффективных терапевтических методов, нередко применяемый для устранения некоторых форм надже-лудочковых тахикардии. Каротидный синус находится в области бифуркации общей сонной и начала внутренней сонной артерии. Стимуляция каротидного синуса (круговыми движениями в течение 3-5 с) сопровождается повышением парасимпатического и снижением симпатического тонуса центральной нервной системы. В результате уменьшается частота импульсации синусового узла, и замедляется проведение импульсов в АВ узле, что позволяет разорвать цепь re-entry, если она включает АВ узел. Другие вагусные приемы включают пробу Вальсальвы (выдох при закрытой голосовой щели) или погружение лица в ледяную воду (рефлекс ныряльщика).
Искусственные водители ритма
Некоторым больным для предотвращения наджелудочковых тахикардии, возникающих по механизму re-entry, показана установка временного водителя ритма, стимулирующего предсердия с высокой частотой. Такая стимуляция позволяет захватить и деполяризовать часть цепи re-entry, увеличивая период рефрактерности данного участка. В результате повторная волна возбуждения достигает участка, неспособного к активации, поскольку он только что был стимулирован искусственным водителем ритма. Распространение импульса возбуждения по этому участку невозможно, что приводит к разрыву цепи re-entry.
Электрическая кардиоверсия
Кардиоверсия и дефибрилляция — схожие методы лечения больных с некоторыми формами тахйаритмий. При проведении кардиоверсии или дефибрилляции через грудную клетку проходит электрический разряд достаточной мощности, вызывающий одновременную деполяризацию большой массы миокарда, что позволяет восстановить синусовый ритм сердечных сокращений (т. к. синусовый узел обладает наибольшей частотой спонтанной импульсации). Эти методы высокоэффективны при та-хиаритмиях, возникающих по механизму re-entry, однако они не всегда позволяют устранять нарушения ритма сердечных сокращений вследствие усиления автоматизма эктопических центров (если их собственная частота импульсации выше, чем синусового узла).
Электрическую кардиоверсию проводят больному под легким наркозом. Два электрода накладывают на грудную клетку больного по обе стороны сердца (обычно — над основанием и верхушкой сердца). Быстрый электрический разряд синхронизируют с комплексом QRS (т. е. с деполяризацией желудочков). Синхронизация предотвращает проведение разряда в период, когда желудочки находятся в рефрактерном периоде (что может вызвать фибрилляцию желудочков).
Дефибрилляция показана в экстренных случаях, например, при фибрилляции желудочков (см. след. главу). В отличие от кардиоверсии, электрический разряд при дефибрилляции не синхронизируют с комплексом QRS (при фибрилляции желудочков комплексы QRS на ЭКГ не определяются). В настоящее время при лечении больных с пароксизмами устойчивой желудочковой тахикардии все чаще применяются небольшие вшитые дефибрилляторы (имплантируемые кардиовертеры/дефибрилляторы). Эти устройства способны выявлять фибрилляцию желудочков или желудочковую тахикардию и испускать электрический разряд, прерывающий патологический ритм сердечных сокращений. Современные устройства могут выполнять функции искусственного водителя ритма, иногда купируя желудочковую тахикардию без нанесения болезненного электрического разряда.
Методы аблации
Больным с устойчивыми наджелудочковыми и желудочковыми аритмиями показано электрофизиологическое исследование, которое позволяет идентифицировать дополнительные пути проведения, участки цепи re-entry или эктопические очаги автоматизма, ответственные за нарушение ритма сердечных сокращений. Впоследствии эти участки миокарда подвергают радиочастотной деструкции (аблации) с помощью трансвенозного катетера-электрода. Это метод кардинальным образом изменил подходы к лечению больных с наджелудочковыми тахиаритмиями, давая возможность отказаться от постоянного приема антиаритмических препаратов.
Аритмии возникают в результате нарушений образования и/или проведения импульса возбуждения.
Брадиаритмии встречаются при замедлении образования импульсов (например, в синусовом узле) или замедлении проведения импульсов (например, при АВ блокаде).
Причиной тахиаритмий нередко является 1) повышение автоматизма (синусового узла, латентных водителей ритма или эктопических очагов в миокарде); 2) триггерная активность и 3) повторный вход волны возбуждения (механизм re-entry).
При лечении больных с брадиаритмиями показаны препараты, ускоряющие образование импульсов в синусовом узле и их проведение в АВ узле (атропин, изопротеренол). В некоторых случаях целесообразна установка искусственного водителя ритма (кардиостимулятора).
Выбор препарата при лечении больных с тахиаритмиями зависит от механизма нарушений сердечного ритма. Так, при устойчивой тахиаритмий или в экстренных ситуациях проводят электрическую кардио-версию/дефибрилляцию. В настоящее время при лечении больных с некоторыми формами тахиаритмий все чаще применяют деструкцию (аблацию) патологических участков миокарда с помощью катетеров-электродов.
В следующей главе обсуждаются основные принципы диагностики и лечения наиболее распространенных форм аритмий. Список дополнительной литературы приведен в конце главы 12. Антиаритмические препараты, применяемые в современной медицинской практике, описаны в главе 17.