Утренняя гипертензия что это такое
Утренняя гипертония
Утренняя гипертензия
Каждый день, в период с 6 до 10 утра, жизнь тысяч людей находится под угрозой. Утренняя артериальная гипертензия – не просто повышение артериального давления (АД) в определенное время суток. Людей, страдающих этим заболеванием, выделяют в группу особого контроля. Риск инфаркта для них выше в два раза, инсульта – в шесть раз. Между тем многочисленные исследования убедительно показали, что снижение повышенного систолического и диастолического АД даже на 5-10 мм рт ст достоверно приводит к уменьшению частоты мозговых инсультов у мужчин на 34%, а у женщин на 56%.
Напомню, что повышенное АД начинается с результатов 140 на 90. Именно с этого уровня увеличивается риск возникновения инсультов и инфарктов миокарда. Промежуток от 140 на 90 до 159 на 99 называется мягкой формой гипертонии, здесь находятся 70% гипертоников. Это опасный промежуток. У мягкого гипертоника риск сердечно сосудистых осложнений увеличен в 2 раза. По сравнению с тяжёлой формой гипертонии, когда систолическое давление выше 180 мм рт ст, в мягкой группе случается гораздо больше инфарктов. Ведь если у Вас. например, давление 200 на 150. Вы непременно обратитесь за медицинской помощью. К сожалению люди с артериальным давлением 150 на 90 ко врачу обычно не ходят. Это было небольшое отступление, Но вернёмся к теме нашего сегодняшнего разговора, а именно утренней гипертензии.
Проблема возникновения утренней гипертензии связана не только с физиологическими особенностями человека, Немаловажен и тот факт, что многие гипотензивные препараты обладают довольно коротким сроком действия. И если гипертоник принял лекарство, допустим, вечером, оно может просто «не дотянуть» до утра. Сегодня медицинское сообщество во всем мире уделяет очень большое внимание проблеме утренней гипертензии. Например, фармацевтические компании разрабатывают новые препараты с 24-часовым сроком действия. И, конечно, врачи постоянно подчеркивают необходимость регулярных измерений АД. Разумеется, не все гипертоники находятся под постоянным контролем врачей, поэтому ПОМНИТЕ, что качество вашей жизни зависит прежде всего от Вас. Каждому гипертонику необходимо прежде всего организовать себя — а это значит прежде всего не лениться принимать гипотензивные препараты, не лениться контролировать АД.
Компания OMRON , всемирно известный производитель медицинской техники, совместно с Всемирной лигой гипертонии и ведущими фармацевтическими компаниями разрабатывает концепцию борьбы с утренней гипертензией. В рамках этой концепции для контроля утреннего подъема артериального давления OMRON представляет тонометры со специальными функциями.
Во-первых, для регулярных домашних измерений удобны тонометры со значительным объемом памяти. Естественно, прибор должен не только фиксировать показатели АД, но и регистрировать дату и время измерения. С таким тонометром можно приходить на прием к своему лечащему врачу, чтобы он мог подробно увидеть, как менялось давление пациента в течение последних дней, и на основании этих данных сделать вывод, была ли эффективной назначенная терапия. А если учесть постоянную занятость и врачей, и пациентов, понятно, что такие «мелочи» сильно упрощают их общение.
К сожалению, далеко не все пациенты, и даже провизоры осознают полезность наличия функции даты и время в электронных тонометрах. Люди думают, что им достаточно видеть, повышенное у них артериальное давление или нет. Функция ДАТА позволяет, в частности, понять, подвержен ли человек утренней гипертензии. Конечно, на рынке представлено множество моделей тонометров разных фирм с памятью, но это в основном лишь функция запоминания результатов измерения. Что касается регистрации даты и времени измерения, то эта функция, как правило, доступна только в тонометрах высокой ценовой категории. В модельном ряду тонометров ОМРОН память даты и времени измерения есть и в тонометрах средней ценовой категории.
Еще одна полезная функция современных тонометров ОМРОН– расчет среднего значения на основании результатов трех измерений, сделанных за последние 10 минут. «Все мы знаем, что люди не всегда соблюдают некоторые правила измерения давления, Например, проводят измерения в спешке, не отдохнув перед этим нужное количество времени. И показания тонометра могут быть некорректными. Иногда Врачи рекомендуют для получения более точных результатов АД при определённых формах аритмии (например при пропусках сердечного ритма) три раза измерить давления с интервалом в 1-2 мин. а затем вычислять среднее значение из 3-х измерений. Если между первым и следующим через несколько минут измерением АД Вы получаете разницу в показаниях более 10 мм рт ст, Вам так же пригодится эта функция.
Функция расчёта среднего значения позволяет в течение 10 минут сделать серию из трех измерений АД и моментально получить среднее значение — оно наиболее точное, наиболее близкое к истинному. Конечно, среднее значение человек может посчитать и сам. Однако если такой расчет будет доступен автоматически, вероятность, что он этой возможностью не пренебрежет, гораздо выше.
Кроме того, OMRON снабжает свои тонометры индикатором повышенного давления, сигнализирующим о том, что систолическое или диастолическое давление оказалось за пределами нормы (135/85). Даже несведущему пациенту станет понятно, что мигающий на дисплее прибора индикатор – это информация для размышления. Если такой символ появляется у вас часто. то это повод рассказать об этом врачу.
Итак, в современном электронном тонометре должны быть следующие важные функции:
функция регистрации даты и времени
функция повышенного АД
функция расчёта среднего из трёх последних измерений
и достаточный объём памяти
Все эти современные функции есть в автоматических тонометрах M3 Expert. M3-I Plus и тонометрах ОМРОН М6 и MIT Elite. А так же в тонометрах с манжетой на запястье ОМРОН R2. ОМРОН R3Opti и ОМРОН R5 Prestige. Напомню, что гарантия на тонометры ОМРОН 5 лет. И в Нижнем Новгороде работает сервисный центр. куда Вы всегда можете обратиться за консультацией или технической поддержкой.
Специалисты OMRON считают, что современный тонометр – не просто измерительный медицинский прибор. Многим людям регулярные измерения АД в буквальном смысле спасают жизнь. «Сегодня люди очень много сил и времени отдают своей работе, карьере и поэтому часто они подолгу не посещают врачей. А ведь известно, что артериальная гипертензия довольно долгое время может не проявлять себя никакими симптомами. Вплоть до первого инфаркта или инсульта. Гипертоника часто сравнивают с человеком, который с завязанными глазами стоит на пути несущегося на полной скорости поезда. Он нормально себя чувствует, у него ничего не болит, однако в один момент жизнь его может закончиться».
И в конце нашей статьи хочется сказать, что Благоприятного успеха в лечении и профилактике гипертонической болезни можно достичь и не дожидаясь радикальных реорганизаций в работе органов здравоохранения. Достаточно иметь чёткое представление о своей болезни и выполнять, именно выполнять осмысленно все рекомендации доктора по изменению образа жизни, а это значит придерживаться правильного питания, уменьшить потребление солёной и жирной пищи, отказаться от вредных привычек. Придерживаться правильного лечения и обязательно контролировать своё артериальное давление. В период подбора гипотензивной терапии и оценки её эффективности на амбулаторном этапе, мы настоятельно рекомендуем измерять АД и пульс дома не один -два раза в день, а через 2-3 часа. исключая конечно ночные часы. И уже вместе с лечащим врачом Вы легко сможете определить часы максимального подъёма и снижения показателей артериального давления. О методике самостоятельного мониторирования АД в домашних условиях мы подробнее поговорим в одной из следующих статей.
Мониторинг утренней гипертензии
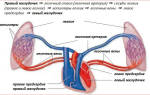
Гипертензия, говоря простыми словами – это повышенное артериальное давление.
Повышенным давлением считается, если его значение становится больше 140/90.
Утренняя гипертензия – когда давление повышается в утреннее время суток. Утренняя гипертензия гораздо опаснее обычной, а шансы возникновения инфарктов и инсультов при этом гораздо выше.
Утренняя гипертензия
Утренняя артериальная гипертензия — не просто повышение артериального давления в определенное время суток. Людей, страдающих этим заболеванием, выделяют в группу особого контроля. Риск инфаркта для них выше в два раза, инсульта — в шесть раз.
В рамках концепции по борьбе с «утренней гипертензией», специально для контроля артериального давления в домашних условиях OMRON Healthcare (по рекомендации врачей Всемирной Лиги Гипертонии) оснастил тонометры OMRON i-Q132, OMRON i-Q142, OMRON M10-IT, OMRON i-C10 функцией мониторинга Утренней гипертензии.
Каждое утро измерения фиксируются в памяти прибора, запоминается время и дата измерения, при давлении, значительно большем установленных норм, пользователь видит индикатор повышенного давления. Если это происходит систематически, прибор показывает индикатор утренней гипертензии – при этом пользователю необходимо без промедления обратиться к специалисту.
Возможности применения Леркамена для контроля утренней и ночной артериальной гипертензии
Леркамен (лерканидипин) является одним из оптимальных антигипертензивных препаратов первого выбора, применяемых в составе комбинированной терапии для эффективного контроля артериального давления в ночные и утренние часы у лиц с различными формами артериальной гипертензии, в т.ч. при тяжёлой и/или резистентной АГ, а также в пожилом возрасте.
Утренняя и ночная гипертензия – неблагоприятный прогностический признак
Как известно, у лиц с артериальной гипертензией (АГ) ночное и утреннее превышение целевых уровней артериального давления (т.н. утренняя и ночная гипертензия) является прогностически неблагоприятным признаком. Утренняя и ночная гипертензия связанны с повышенным риском сердечно-сосудистых осложнений, таких как инфаркт миокарда, внезапная сердечная смерть, инсульт, угрожающие жизни желудочковые аритмии, артериальные эмболии. Кроме того, с ночной гипертензией связывают риск ускоренного развития поражений органов-мишеней (гипертрофия миокарда левого желудочка сердца, ангиоретинопатия, хроническая сердечная, коронарная, цереброваскулярная и почечная недостаточность). Эта зависимость была показана многочисленными исследованиями с использованием метода автоматического суточного мониторирования АД (АСМАД) [3, 5, 13, 14, 25, 26].
Несмотря на наличие большого спектра современных антигипертензивных препаратов, неконтролируемая утренняя и ночная артериальная гипертензия при проведении АСМАД выявляется более чем у 50% пациентов с различными формами АГ (прежде всего у лиц с так называемой резистентной АГ, а также при АГ III-й степени по классификации Украинской ассоциации кардиологов 2008 г., когда при отсутствии антигипертензивной терапии систолическое АД ≥ 180 мм.рт.ст. и/или диастолическое АД ≥ 110 мм.рт.ст.), у которых в результате плановой антигипертензивной терапии артериальное давление находится в пределах целевых уровней по данным измерений в кабинете врача [11, 14].
Поэтому достижение и круглосуточное удержание АД в пределах целевых уровней (в том числе ликвидация утренней ночной гипертензии) является чрезвычайно важной практической задачей антигипертензивной фармакотерапии. Именно это, по современным представлениям, позволяет в значительной степени предупредить или замедлить развитие церебральных, сердечных и почечных осложнений АГ [2, 3, 5, 13, 14, 25, 26].
Выбор препаратов для контроля утренней и ночной артериальной гипертензии: место Леркамена
Обычно круглосуточное удержание целевых уровней АД при утренней и ночной гипертензии требует применения как минимум 2-х, а чаще 3-х и более антигипертензивных препаратов [2, 3, 25, 26]. При этом остро встаёт вопрос о длительной приверженности пациентов к лечению, поскольку она обратно пропорциональна количеству назначаемых препаратов и кратности их приёма, а также частоте возможных побочных эффектов.
Поэтому для эффективного долговременного контроля утренней и ночной артериальной гипертензии предпочтительными являются комбинации длительно действующих антигипертензивных препаратов из группы первого выбора, которые имеют минимальную частоту не отягощающих (а лучше – нивелирующих) друг друга побочных эффектов, и могут назначаться один раз в сутки.
Согласно действующим отечественным и зарубежным (стран ЕС и США) рекомендациям по лечению АГ, большинству пациентов с АГ необходим приём тиазидоподобного диуретика. Из соображений взаимопотенцирования антигипертензивной эффективности и безопасности этот препарат при длительном приёме желательно комбинировать с ингибитором ангиотензинпревращающего фермента (ИАПФ) или сартаном.
Антагонисты кальция длительного действия (в основном дигидропиридиновые) используются в качестве альтернативы ИАПФ и сартанам при их непереносимости. Кроме того, дигидропиридиновые антагонисты кальция могут использоваться в комбинации с ингибитором ангиотензинпревращающего фермента (ИАПФ) и сартранами при нежелательности назначения диуретика, либо в качестве третьего компонента терапии при недостаточной эффективности совместного применения двух других компонентов.
Описанные комбинации сегодня являются одними из наиболее эффективных и безопасных, особенно при сочетании тяжелой АГ с другими широко распространёнными факторами риска сердечно-сосудистых заболеваний и их осложнений: дислипидемией, нарушением толерантности к глюкозе, метаболическим синдромом, сахарным диабетом, пожилым возрастом, хроническим заболеванием почек и т.д. [2, 3, 25, 26].
Среди дигидропиридиновых антагонистов кальция один из лучших профилей переносимости имеет Леркамен – оригинальный препарат лерканидипина производства немецкой фирмы “Берлин-Хеми”, доступный в Украине (в частности, при приеме Леркамена отмечается наименьшая частота развития периферических отёков). При этом по выраженности антигипертензивного эффекта Леркамен не уступает как другим препаратам своего класса (амлодипину, фелодипину, лацидипину, нитрендипину, нифедипину-GITS, верапамилу-SR), так и ряду наиболее широко применяемых антигипертензивных препаратов других классов из группы первого выбора (атенололу, каптоприлу, эналаприлу, лозартану, ирбесартану, кандесартану). Леркамен эффективен при любых формах и стадиях АГ, в т.ч. у пациентов с сахарным диабетом и у лиц пожилого возраста [4, 6, 7, 12, 15, 17, 18, 19, 21, 22, 23, 24].
Благодаря высокой степени связывания препарата с липидной мембраной клеток, действие Леркамена развивается постепенно и продолжается в течение 24-х часов, обеспечивая плавное и равномерное снижение АД [1].
Тактика назначения Леркамена с целью контроля утренней и ночной гипертензии
Леркамен считается одним из наиболее предпочтительных антигипертензивных препаратов для лечения тяжёлой (ІІІ-й степени) и резистентной форм АГ, при которых наиболее часто встречается утренняя и ночная гипертензия [16, 20]. Кроме того, Леркамен сегодня признанан одним из наиболее эффективных антигипертензивных препаратов для профилактики инсульта.
Леркамен может назначаться как в качестве первоначального лечения (в т. ч. в комбинации с любыми другими антигипертензивными препаратами первого выбора, кроме дигидропиридиновых антагонистов кальция), так и в качестве замены других антагонистов кальция (в т.ч. и дигидропиридинового ряда) в случае их недостаточной эффективности или плохой переносимости, а также в качестве дополнительного третьего или четвёртого компонента комбинированной терапии. Такая тактика позволяет существенно повысить частоту достижения и удержания целевых уровней АД в утреннее и ночное время.
Леркамен рекомендуется назначать как минимум за 15 минут до еды, начиная с дозы 10 мг. Развитие максимального антигипертензивного эффекта происходит в течение 2-х недель, после чего при необходимости суточная доза может быть повышена до 20 мг. При этом необходимо избегать употребления грейпфрутового сока, который ингибирует ферментную систему CYP 3A4, что может привести к избыточному повышению концентрации Леркамена в плазме крови [1].
Существуют данные, свидетельствующие о более значительном антигипертензивном эффекте дигидропиридиновых антагонистов кальция длительного действия при их назначении на ночь, а не утром, включая влияние на показатели как среднесуточного, так и средненочного АД по данным автоматического суточного мониторирования АД (АСМАД) [8, 9, 10].
Очевидно, что такой подход позволяет лучше контролировать АД в ночное и утреннее время, однако адекватно судить о его эффективности у конкретного пациента в полном объёме можно только на основании проведения АСМАД. Тем не менее, самоизмерение АД пациентом непосредственно после пробуждения тоже может дать определённое представление об эффективности контроля утренней и ночной гипертензии.
Чернобривенко А.А.,
врач-кардиолог высшей категории, канд. мед. наук,
зав. Антигипертензивным центром Дарницкого района г. Киева
Гипертензия – что это за заболевание, причины возникновения, симптомы, диагностика, степени и лечение
Чтобы избежать симптомов гипертонического криза, необходимо знать такой медицинский термин, как артериальная гипертензия – что это такое и чего следует опасаться. По сути, это многократные скачки артериального давления, которые провоцируют хроническое заболевание, склонное к рецидивированию. Без должного лечения синдром постепенно нарастает, может стать основной причиной госпитализации больного. Чтобы исключить потенциальные осложнения, действовать требуется незамедлительно.
Чем отличается артериальная гипертензия от гипертонической болезни
Обе патологии характеризуются устойчивым повышенным АД под воздействием внешних и внутренних провоцирующих факторов. В случае гипертонической болезни речь идет о постоянном диагнозе, который можно временно купировать, но не излечить. Артериальная гипертензия – это больше тревожный симптом, который проявляется при сердечной недостаточности, хронической почечной недостаточности, других патологиях. В обоих случаях требуется лечение. Под гипертензией подразумевают резкий скачок давления, который достигает отметки выше 140 и 90 единиц.
Этиология болезни
Характерная патология развивается при увеличении сопротивления периферических кровеносных сосудов и повышении минутного сердечного выброса. По причине эмоциональной нестабильности нарушается регуляция тонуса периферических сосудов продолговатым мозгом и гипоталамусом. В результате патологического процесса наблюдается спазм артериол, обострение дисциркуляторного и дискинетического синдромов. При артериальной гипертонии происходит увеличение вязкости крови с дальнейшим снижением скорости кровотока, ухудшением обмена веществ, скачками АД.
Причины
Больные атеросклерозом сосудов часто страдают от острых приступов гипертензии. Это доказывает, что характерный симптом возникает при обширных патологиях сосудистой системы, миокарда, почек. Основные причины заболевания по сей день остаются невыясненными, имеет место генетическая предрасположенность, возрастные изменения организма, метеоусловия, весовая категория и наличие хронических заболеваний.
Факторы риска
Состояние прогрессирует при психическом и физическом переутомлении, сильных нервных потрясениях. Развитие вторичных признаков обусловлено нарушением регуляторной функции высших отделов органов ЦНС. Патогенными факторами являются следующие диагнозы и клинические картины:
- сахарный диабет;
- чаще развивается у пожилых;
- перенесенные стрессы, эмоциональные потрясения;
- перенесенные инфаркты, инсульты;
- одна из форм ожирения;
- патологии в работе надпочечников, присутствие эндокринных патологий;
- воздействие токсических веществ;
- наличие вредных привычек (алкоголизм, курение);
- хронические заболевания почек;
- пассивный образ жизни;
- избыток соли в суточном рационе;
- половая принадлежность (женщинам больше свойственна гипертензия);
- нарушения липидного обмена;
- одно из сердечно-сосудистых осложнений.
Классификация
Указанное заболевание развивается с возрастом, склонно к хроническому течению с регулярными обострениями. Для успешного лечения гипертонии требуется правильно определить характер патологии, предпосылки повышения давления в легочных артериях. Специально для этих целей предусмотрена условная классификация по следующим критериям оценки:
- по патогенному фактору;
- по особенностям патологического процесса;
- по локализации и специфики очага патологии.
В зависимости от этиологии патологического процесса врачи выделяют вторичную и первичную легочную гипертензию (эссенциальную гипертонию). В пером случае речь идет об осложнениях основных недугов организма, как вариант – почечные и сосудистые патологии, хирургические осложнения и неврологические состояния. Если изучать первичную легочную гипертензию, причины патологического процесса для многих специалистов по-прежнему остаются загадкой.
Степени
Кровяное давление в диапазоне 135-140/85-90 является пограничным состоянием между нормой и патологией, требует обязательного врачебного участия. По мере роста указанных значений врачи выделяют четыре степени артериальной гипертензии, каждая из которых снижает качество жизни клинического больного, приковывает к постели. Итак:
- Легкая степень. Гипертензия прогрессирует под воздействием физических и психических факторов, а показатель давления после устранения патогенного фактора очень скоро приходит в норму.
- Умеренная. Скачки АД преобладают на протяжении дня, остальная симптоматика протекает в легкой форме, требует врачебного участия. Гипертонические кризы наблюдаются крайне редко.
- Тяжелая. Скачки кровяного давления модифицируются во внутричерепную гипертензию, ишемию головного мозга, повышение креатинина в крови, гипертрофию левого желудочка, сужение глазных артерий.
- Крайне тяжелая. Может закончиться для пациента летальным исходом. Как следствие патологического процесса развитие злокачественных артериальных гипертензий с тяжелыми осложнениями со стороны сердечно-сосудистой и нервной систем.
Симптомы
Определив, что предшествовало повышенному диастолическому и систолическому артериальному давлению, устранив патогенный фактор, можно продуктивно устранить неприятную симптоматику консервативными методами. В данном случае гипертоническая болезнь сопровождается следующими симптомами заболевания:
- приступы мигрени, которые вызваны спазмами сосудов головного мозга;
- боль в затылке, которая дополняется частыми головокружениями;
- участившиеся приступы тахикардии;
- ощущение сильной пульсации в висках после сужения сосудов;
- снижение качества сна;
- нестабильность артериального давления.
Синдромы
Если развивается артериальная гипертония, главное – правильно и своевременно дифференцировать окончательный диагноз. Для этого требуется исследовать комплекс симптомов, исключить сходные по проявлениям в организме диагнозы:
- сердечный синдром: тахикардия, стенокардия;
- глазной: кровоизлияния и экссудаты в сетчатке, отек сосков зрительных нервов;
- почечный: нарушенное почечное кровообращение, дисфункция парного органа, скачок креатинина;
- сосудистый: расслоение аорты, окклюзивные патологии артерий.
Жалобы
Лекарственную терапию начинают не после изучения жалоб пациента, а после диагностики организма. Однако сбор данных анамнеза заметно облегчает постановку диагноза, ускоряет процесс реализации актуальных терапевтических мероприятий. Не составит особого труда определить симптоматическую артериальную гипертензию – что это, подскажет кардиолог. Жалобы пациента таковы:
- Гипертензия характеризуется головной болью, которая отдает неприятным чувством в затылке.
- При хронической сердечной недостаточности скачки АД дополняются тупыми болями в грудине.
- На ранних стадия гипертензия проявляется тошнотой, головокружением, спадом работоспособности, нарушенной проницаемостью легочных сосудов.
Лечение
Лечащий врач при появлении первой симптоматики подробно объясняет, что такое артериальная гипертензия, почему возникает. Диагноз подтверждается при следующем условии: скачок АД фиксируется и не падает после повторения трех измерений. Замер требуется проводить в разное время суток, без влияния лекарственных препаратов, корректирующих показатель АД. Зная хотя бы в общих чертах, что такое гипертензия, важно подробно выяснить, почему прогрессирует патологический процесс в организме взрослого человека. Только после устранения патогенного фактора лечение эффективное.
Медикаментозное
Если развивается гипертензия – что же это за диагноз, подскажет кардиолог. Он же в индивидуальном порядке определяет схему интенсивной терапии. На всех стадиях характерного недуга подход к проблеме комплексный, предусматривает участие следующих фармакологических позиций:
снижают артериальное давление, препятствуют обратному всасыванию ионов натрия
Повышенное давление утром после сна: причины, что делать
Артериальное давление (АД) подвержено суточным колебаниям. Обычно минимальные показатели регистрируют ночью. Рассмотрим основные причины, почему за несколько часов до пробуждения уровень артериального давления начинает расти, пути коррекции такого состояния.
Возможные причины
Считается, что основную роль в скачке давления играет активация симпатической вегетативной нервной системы, увеличение уровня катехоламинов в предрассветные часы. Изменение тонуса нервной системы, гормонального фона активирует работу внутренних органов, готовит организм к пробуждению. Именно по этой причине инсульты и инфаркты миокарда чаще всего случаются ранним утром.
Разница в показателях давления за сутки не должна быть более 15 мм рт. ст. для систолического, 12-14 мм рт. ст. для диастолического. Увеличение амплитуды колебаний считается признаком патологии.
При подозрении на утреннюю гипертензию необходимо исключить погрешность измерений. Корректные данные можно получить только если:
- во время измерения спина облокачивается на спинку стула, обе ноги не перекрещены, упираются в пол, предплечье руки лежит на столе;
- за 30 минут до использования тонометра вы не курили, не ели, не пили чай, кофе, колу, не занимались спортом;
- все лекарства принимаются после проведения измерений.
Чтобы исключить все эти факторы, контролировать давление рекомендуется сразу после утреннего туалета. Иначе ваше АД будет повышено по причинам несвязанным с заболеваниями.
Провоцировать развитие утренней гипертонии могут (3):
- Синдром ночного апноэ – повторяющиеся во время сна эпизоды остановки дыхания или значительное снижение объема воздушного потока. Ученые выяснили, что наличие синдрома ночного апноэ значительно увеличивает риск повышения давления (в 2 раза).
- Прием лекарственных препаратов. Некоторые медикаменты влияют на уровень АД. Рост показателей может иметь временный или долгосрочный характер. Давление может увеличиваться после приема кортикостероидов (бетаметазон, дексаметазон, гидрокортизон, преднизолон), псевдоэфедрина.
- Ненормированный рабочий день. Люди, чье рабочее расписание постоянно меняется, чаще других страдают диабетом, суточными перепадами давления. Эти данные подтверждены исследованиями коллектива Больницы Brigham and Women’s и Гарвардского университета.
- Неконтролируемая гипертония. Далеко не все пациенты, нуждающиеся в приеме гипотензивных лекарств, регулярно их принимают. Однако даже больные, осведомленные о своем диагнозе, игнорируют прием лекарств. Отсутствие медикаментозного контроля способствует прогрессированию болезни, а также развитию осложнений.
- Опухоли надпочечников. При поражении железы опухолью растет количество гормонов. Часть из них ускоряет работу сердца, способствует повышению давления. У всех людей ранним утром происходит впрыскивание гормонов надпочечников в кровь. Если их синтезируется большое количество, у человека развивается утренняя гипертония.
- Курение, употребление кофеиносодержащих напитков (колы, чая, кофе), алкоголя. Курящие люди, а также любители чая, кофе, алкоголя находятся в группе риска развития гипертонии. Она может носить не постоянный характер, а проявляться больше утром.
Опасность утренней гипертензии
Последнее время врачи начали уделять гораздо больше внимания изучению утренней гипертензии. Причина такого интереса – установленная взаимосвязь между утренним давлением и значительным риском сердечно-сосудистых заболеваний: инсульта, инфаркта миокарда, почек (2).
Неслучайно большинство сердечных приступов приходятся на раннее утро. Поэтому врачи настоятельно не рекомендуют игнорировать эпизоды утренней гипертензии.
Давление под контролем
Если вам кажется, что ваше утреннее давление часто отличается от вечернего, советуем завести дневник и записывать в него показатели за 1-2 недели, а также время приема, дозу гипотензивных препаратов, наличие стрессов. Затем с этим дневником необходимо обратится к своему лечащему врачу.
На основании ваших записей врач откорректирует схему лечения. Возможные варианты изменений (5):
- назначение препаратов, имеющих более длительный эффект;
- смещение вечернего приема лекарств на более позднее время;
- назначение комбинированного лечения (нескольких медикаментов).
Повлиять на уровень АД можно также самостоятельно. Для этого необходимо сочетать работу с полноценным отдыхом, научиться управлять стрессом, бросить курить, уменьшить потребление кофеина, отказать от алкоголя.
Важно пересмотреть свою диету. Она должна содержать минимум соли, жареных блюд, маринадов, копченостей, жирной животной пищи. Постарайтесь есть больше овощей, зелени, каш, фруктов, бобовых, рыбы, диетического мяса, орехов, семечек.