Внутрипеченочная портальная гипертензия
Внутрипеченочная портальная гипертензия – диагностика, лечение
Внутрипеченочная портальная гипертензия – диагностика, лечение
Типичным для этой формы портальной гипертензии является цирроз печени. К ней относятся синдром Бадда—Киари (внутрипеченочная постсинусоидальная блокада). Заболевание протекает с портальной гипертензией, появляющейся вследствие облитерации или тромбоза печеночных вен. Синдром Бадда—Киари редкое заболевание. Оно наблюдается, кроме как у взрослых, также и у детей, включая и новорожденных.
Внутрипеченочная портальная гипертензия возникает в связи с абсцессами, эхинококком, гематомами, гранулематозом печени, прорастанием опухоли в v. cava inf., заболеваниями крови, благоприятствующими коагуляции (лейкозы, тромбоцитопеническая пурпура, policythaemia vera), при заболеваниях, сопровождающихся дегидратацией, которая приводит к сгущению крови в печеночных венах с низкой скорости тока крови. Имеют значение также врожденные аномалии: дефекты развития сфинктеров печеночных вен, атрезии их отверстий, рудиментарные клапаны или фиброзная мембрана в v. cava inf.
Большинство авторов считают, что синдром Бадда—Киари и веноокклюзионная болезнь являются одним и тем же заболеванием.
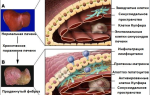
Печень при внутрипеченочной портальной гипертензии большая, тёмнокрасного цвета, гладкая. В стадии прогрессирования заболевания имеется типичная цирротическая печень. Гистологически отмечается массивная фиброзная пролиферация внутренней оболочки, которой предшествует отек и в большей или меньшей степени организируюшиеся тромбы.
Синдром протекает в виде трех форм. Острая форма развивается в течение краткого времени (5—10 дней), чему нередко предшествует банальное интеркуррентное заболевание. Наступает быстроразвивающаяся гепатомегалия, со-прождающаяся болями в животе, рвоты, повышением температуры и быстро развивающимся асцитом и отеками нижних конечностей. Печень увеличена, твердая, гладкая, болезненная; селезенка слабо увеличена. При очень быстром развитии клинической картины наступает смерть от коллапса и анурии.
В некоторых случаях после острого начала внутрипеченочной портальной гипертензии по данным раздела патофизиология сайта medicalplanet.su заболевание переходит в подострую форму, что проявляется в стойком увеличении печени и асците, быстро рецидивирующем после эвакуации жидкости путем парацентеза. Эта форма может закончиться выздоровлением или перейти в хроническую форму с картиной типичного цирроза с портальной гипертензией и асцитом.
Имеются и первично хронические формы, которые протекают длительное время бессимптомно, только с увеличенной печенью, а позднее появляются признаки де-компенсированного цирроза. Дети теряют в массе тела, развивается гипотрофия и на фоне их истощенного тела контрастирует огромный живот, наполненный асцити-ческой жидкостью.
Флокуляционная проба и протеинограмма печени — нормальны. Липиды, холестерол и протромбиновое время печени уменьшены. Щелочная фосфатаза повышена и сильно положительна бромсульфалеиновая проба, что говорит о нарушении функции печени. Гепатосцинтиграфия показывает значительно нарушенную структуру печени. При лапароскопии обнаруживается большая темно-красная и гладкая печень, а при хронических формах — типичная цирротическая печень. Пункционная биопсия при острой форме обнаруживает отек интимы с последующим набуханием, уплотнением и частичной закупоркой малых и средних печеночных вен; отмечается центролобулярная конгестия — синусоиды расширяются, могут разрываться и образовывать лакуны, полные кровью, сочетающаяся с атрофией паренхимы и последующим фиброзом.
Внезапное увеличение печени с упорным, быстро рецидивирующим асцитом и повышение температуры указывают на диагноз, который подкрепляется вышеуказанными данными биохимических исследований и подтверждается лапароскопией и пункционной биопсий печени.
Заключается в лечении основного заболевания. Применяются также симптоматические и защитные средства. Прогноз, как правило, плохой.
Внутрипеченочная портальная гипертензия
Надпеченочная блокада портального кровообращения чаще всего обусловлена тромбозом печеночных вен (болезнь Киари), тромбозом нижней полой вены на уровне печеночных вен (синдром Бадда —Киари), стенозом или облитерацией ее выше печеночных вен, сдавленном опухолью, рубцами. Внутрипеченочная блокада портального кровообращения, как правило, является следствием цирроза печени, хронического гепатита, реже — сдавлення сосудов опухолевым процессом в печени (сосудистым, паразитарным, железистым), фиброза печени, рубцовых изменений после ее травмы. При внепеченочной блокаде основной причиной портальной гнпертензни являются флебосклероз, облитерация или тромбоз воротной вены и ее ветвей как следствие воспалительных процессов в брюшной полости, травмы.
Реже наблюдаются врожденная аномалия развития воротной вены и сдавленно ее рубцами, опухолью, инфильтратом. Смешанная форма блокады портального кровообращения обусловлена циррозом печени и вторичным тромбозом портальной системы.
В силу особенности портального кровообращения, давление в этой системе несколько выше, чем в системе полых вен, и в норме составляет 175—200 мм вод. ст. Нарушение кровообращения в печени или препятствие току крови в системе воротной вены ведут к повышению портального давления и соответственно замедлению кровотока. В этой ситуации давление в портальной системе может достигать 230—600 мм вод. ст. Величина портального давления при циррозах печени и синдроме внепеченочной портальной гнпертензни в основном зависит от степени блокады портальной системы, обусловленной тем или иным патологическим процессом, н развития портокавальных анастомозов.
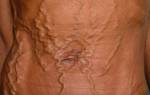
Различают три основные группы портокавальных анастомозов, имеющих значение в возникновении варикозного расширения вен: 1) гастроэзофагальные, соединяющие воротную вену с верхней полой веной через непарные и полунепарные вены. При блокаде воротного кровообращения ток крови, направляясь по этому пути, обусловливает расширение вен пищевода и желудка и кровотечение из них; 2) анастомозы между околопупочными (и пупочной при ее незарашении) венами и венами системы нижней полой вены, обусловливающие расширение вен передней брюшной стенки; 3) анастомозы, образованные венозными сплетениями стенки прямой кишки (геморрой).
Причины увеличения селезенки (спленомегалии) при портальной гипертензни могут быть различными. Первостепенное значение имеет фактор застоя крови в портальной системе, ведущий к переполнению селезенки кровью и развитию фиброадении. В норме селезенка вмещает 30—50 мл крови, при увеличении —150—500 мл и больше. Увеличение селезенки может быть следствием гиперплазии и гипертрофии ретикуло-эндотелнальных элементов в результате воспалительного процесса или функциональных изменений. Патогенез асцита при портальной гипертензии весьма сложен. Проявление асцита при циррозах печени непостоянно. Крайне редко бывает он при внепеченочной портальной гипертензии.
Асцит возникает в основном при портальной гипертензии в сочетании с гипертензией в лимфатической системе печени, понижении коллоидно-осмотического давления плазмы за счет снижения содержания альбуминовой фракции белка, функциональной недостаточности печени и нарушении водно-солевого обмена, обусловленном задержкой выделения натрия.
Клиника портальной гипертензии
Клиника синдрома внутрипеченочной портальной гипертензии по существу есть клиника цирроза печени, осложненного портальной гипертензией. Течение заболевания зависит от активности процесса в печени. При часто рецидивирующем воспалительном процессе в печени, на фоне уже сформировавшегося цирроза, сравнительно быстро наступает декомпенсация, заканчивающаяся летально. При стабильном состоянии печени течение болезни может быть длительным— до 10 лет и более. Ранними симптомами портальной гипертензии при циррозе печени являются увеличение селезенки, иногда расширение вен передней брюшной стенки.
В это же время может обнаруживаться расширение вен пищевода и желудка. При удовлетворительных показателях функционального состояния печени и отсутствии активности процесса в ней больные остаются трудоспособными. С возникновением кровотечения из вен пищевода клиническое течение резко меняется. Кровотечение может иметь летальный исход в результате геморрагического шока или наступившей печеночной недостаточности. Нередко после кровотечения, если его удастся остановить, развивается асцит и ухудшается функциональное состояние печени. Рецидив кровотечения на этом фоне часто заканчивается летально.
Течение внепеченочной портальной гипертензии более доброкачественное и длительное. Заболевание наблюдается чаще в детском и молодом возрасте. Первым симптомом заболевания нередко бывает случайно обнаруженная спленомегалня или внезапно возникшее кровотечение из варнкозно-расширениых вен пищевода. Больные, впервые узнавшие о своем заболевании, часто не могут сообщить никаких сведений о его причине. При отсутствии кровотечений больные считают себя здоровыми и длительно остаются трудоспособными. Летальный исход наступает чаше всего от кровотечения из вен пищевода, реже —от осложнении, связанных с тромбозом портальной системы.
Клиника болезни (синдрома) Бадда — Киари характеризуется острым началом с высокой температурой, увеличением печени и появлением асцита. Иногда наблюдается желтуха. При неполном тромбозе печеночных вен (или нижней полой вены на уровне диафрагмы) острые явления постепенно стихают, наступает компенсация внутри печеночного кровообращения, болезнь переходит в хроническую стадию и может протекать годами. Остро возникший тромбоз всех или почти всех печеночных вен, как правило, заканчивается летально.
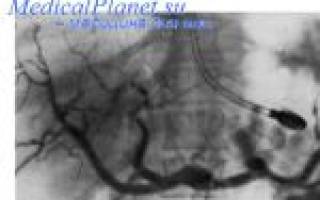
Диагностика болезни Бадда — Киари проводится на основании тщательно собранного анамнеза (лихорадка, увеличение печени, до значительных размеров), наличия сплепомегалин, асцита, расширения вен живота. При переходе тромбоза на нижнюю полую вену выявляются расширенные подкожные вены также на нижних конечностях и на спине. В этой ситуации весьма информативна каваграфия. Окончательный диагноз тромбоза печеночных вен без перехода на нижнюю полую вену устанавливают на основании данных лапароскопии, биопсии печени и данных специальных исследований, о которых было сказано выше. Показатели клинических анализов крови и функционального состояния печени существенно не отличаются от таковых при циррозе и хроническом гепатите.
Синдром портальной гипертензии в некоторых случаях приходится дифференцировать с другими заболеваниями, сопровождающимися сплепоиегалней. например болезнью Гоше, хроническим миелолейкозом, гемолитической анемией и остеомиелофиброзом. Тщательный анализ особенностей клиники и данные пунктата костного мозга и селезенки позволяют избежать ошибки в диагностике. Полностью исключить наличие синдрома портальной гипертензни можно при установлении нормального или лишь слегка повышенного давления в портальной системе путем спленотонометрии или спленопортографии.
Чаще всего синдром внепеченочной портальной гипертензии диагностируется как болезнь Верльгофа. Основанием для такой ошибки служит возможность развития у больных с внепеченочной портальной гипертензией тромбоцитопении, геморрагии и желудочных кровотечений. Диагноз болезни Верльгофа легко может быть отвергнут при изучении клинического течения заболевания, применении методов рентгенологического исследования и измерении портального давления. Если учесть, что спленомегалия для болезни Верльгофа нехарактерна, а желудочные кровотечения обычно не наблюдаются, то дифференциальная диагностика этих заболеваний не представит затруднений.
Кровотечение из вен пищевода иногда ошибочно принимают за язвенное или раковое и даже подвергают больных неоправданной резекции желудка. Такие ошибки чаще случаются при синдроме внепеченочной портальной гипертензни, когда селезенка, сократившись, не определяется, а со стороны печени нет изменений. В этих случаях избежать ошибки можно при условии тщательно собранного анамнеза. В сомнительных случаях следует применить срочную рентгеноскопию пищевода или эзофагогастроскопию с целью выявления варикозно-расширенных вен.
Внутрипеченочная портальная гипертензия
Надпеченочная блокада портального кровообращения чаще всего обусловлена тромбозом печеночных вен (болезнь Киари), тромбозом нижней полой вены на уровне печеночных вен (синдром Бадда —Киари), стенозом или облитерацией ее выше печеночных вен, сдавленном опухолью, рубцами. Внутрипеченочная блокада портального кровообращения, как правило, является следствием цирроза печени, хронического гепатита, реже — сдавлення сосудов опухолевым процессом в печени (сосудистым, паразитарным, железистым), фиброза печени, рубцовых изменений после ее травмы. При внепеченочной блокаде основной причиной портальной гнпертензни являются флебосклероз, облитерация или тромбоз воротной вены и ее ветвей как следствие воспалительных процессов в брюшной полости, травмы.
Реже наблюдаются врожденная аномалия развития воротной вены и сдавленно ее рубцами, опухолью, инфильтратом. Смешанная форма блокады портального кровообращения обусловлена циррозом печени и вторичным тромбозом портальной системы.
В силу особенности портального кровообращения, давление в этой системе несколько выше, чем в системе полых вен, и в норме составляет 175—200 мм вод. ст. Нарушение кровообращения в печени или препятствие току крови в системе воротной вены ведут к повышению портального давления и соответственно замедлению кровотока. В этой ситуации давление в портальной системе может достигать 230—600 мм вод. ст. Величина портального давления при циррозах печени и синдроме внепеченочной портальной гнпертензни в основном зависит от степени блокады портальной системы, обусловленной тем или иным патологическим процессом, н развития портокавальных анастомозов.
Различают три основные группы портокавальных анастомозов, имеющих значение в возникновении варикозного расширения вен: 1) гастроэзофагальные, соединяющие воротную вену с верхней полой веной через непарные и полунепарные вены. При блокаде воротного кровообращения ток крови, направляясь по этому пути, обусловливает расширение вен пищевода и желудка и кровотечение из них; 2) анастомозы между околопупочными (и пупочной при ее незарашении) венами и венами системы нижней полой вены, обусловливающие расширение вен передней брюшной стенки; 3) анастомозы, образованные венозными сплетениями стенки прямой кишки (геморрой).
Причины увеличения селезенки (спленомегалии) при портальной гипертензни могут быть различными. Первостепенное значение имеет фактор застоя крови в портальной системе, ведущий к переполнению селезенки кровью и развитию фиброадении. В норме селезенка вмещает 30—50 мл крови, при увеличении —150—500 мл и больше. Увеличение селезенки может быть следствием гиперплазии и гипертрофии ретикуло-эндотелнальных элементов в результате воспалительного процесса или функциональных изменений. Патогенез асцита при портальной гипертензии весьма сложен. Проявление асцита при циррозах печени непостоянно. Крайне редко бывает он при внепеченочной портальной гипертензии.
Асцит возникает в основном при портальной гипертензии в сочетании с гипертензией в лимфатической системе печени, понижении коллоидно-осмотического давления плазмы за счет снижения содержания альбуминовой фракции белка, функциональной недостаточности печени и нарушении водно-солевого обмена, обусловленном задержкой выделения натрия.
Клиника портальной гипертензии
Клиника синдрома внутрипеченочной портальной гипертензии по существу есть клиника цирроза печени, осложненного портальной гипертензией. Течение заболевания зависит от активности процесса в печени. При часто рецидивирующем воспалительном процессе в печени, на фоне уже сформировавшегося цирроза, сравнительно быстро наступает декомпенсация, заканчивающаяся летально. При стабильном состоянии печени течение болезни может быть длительным— до 10 лет и более. Ранними симптомами портальной гипертензии при циррозе печени являются увеличение селезенки, иногда расширение вен передней брюшной стенки.
В это же время может обнаруживаться расширение вен пищевода и желудка. При удовлетворительных показателях функционального состояния печени и отсутствии активности процесса в ней больные остаются трудоспособными. С возникновением кровотечения из вен пищевода клиническое течение резко меняется. Кровотечение может иметь летальный исход в результате геморрагического шока или наступившей печеночной недостаточности. Нередко после кровотечения, если его удастся остановить, развивается асцит и ухудшается функциональное состояние печени. Рецидив кровотечения на этом фоне часто заканчивается летально.
Течение внепеченочной портальной гипертензии более доброкачественное и длительное. Заболевание наблюдается чаще в детском и молодом возрасте. Первым симптомом заболевания нередко бывает случайно обнаруженная спленомегалня или внезапно возникшее кровотечение из варнкозно-расширениых вен пищевода. Больные, впервые узнавшие о своем заболевании, часто не могут сообщить никаких сведений о его причине. При отсутствии кровотечений больные считают себя здоровыми и длительно остаются трудоспособными. Летальный исход наступает чаше всего от кровотечения из вен пищевода, реже —от осложнении, связанных с тромбозом портальной системы.
Клиника болезни (синдрома) Бадда — Киари характеризуется острым началом с высокой температурой, увеличением печени и появлением асцита. Иногда наблюдается желтуха. При неполном тромбозе печеночных вен (или нижней полой вены на уровне диафрагмы) острые явления постепенно стихают, наступает компенсация внутри печеночного кровообращения, болезнь переходит в хроническую стадию и может протекать годами. Остро возникший тромбоз всех или почти всех печеночных вен, как правило, заканчивается летально.
Диагностика болезни Бадда — Киари проводится на основании тщательно собранного анамнеза (лихорадка, увеличение печени, до значительных размеров), наличия сплепомегалин, асцита, расширения вен живота. При переходе тромбоза на нижнюю полую вену выявляются расширенные подкожные вены также на нижних конечностях и на спине. В этой ситуации весьма информативна каваграфия. Окончательный диагноз тромбоза печеночных вен без перехода на нижнюю полую вену устанавливают на основании данных лапароскопии, биопсии печени и данных специальных исследований, о которых было сказано выше. Показатели клинических анализов крови и функционального состояния печени существенно не отличаются от таковых при циррозе и хроническом гепатите.
Синдром портальной гипертензии в некоторых случаях приходится дифференцировать с другими заболеваниями, сопровождающимися сплепоиегалней. например болезнью Гоше, хроническим миелолейкозом, гемолитической анемией и остеомиелофиброзом. Тщательный анализ особенностей клиники и данные пунктата костного мозга и селезенки позволяют избежать ошибки в диагностике. Полностью исключить наличие синдрома портальной гипертензни можно при установлении нормального или лишь слегка повышенного давления в портальной системе путем спленотонометрии или спленопортографии.
Чаще всего синдром внепеченочной портальной гипертензии диагностируется как болезнь Верльгофа. Основанием для такой ошибки служит возможность развития у больных с внепеченочной портальной гипертензией тромбоцитопении, геморрагии и желудочных кровотечений. Диагноз болезни Верльгофа легко может быть отвергнут при изучении клинического течения заболевания, применении методов рентгенологического исследования и измерении портального давления. Если учесть, что спленомегалия для болезни Верльгофа нехарактерна, а желудочные кровотечения обычно не наблюдаются, то дифференциальная диагностика этих заболеваний не представит затруднений.
Кровотечение из вен пищевода иногда ошибочно принимают за язвенное или раковое и даже подвергают больных неоправданной резекции желудка. Такие ошибки чаще случаются при синдроме внепеченочной портальной гипертензни, когда селезенка, сократившись, не определяется, а со стороны печени нет изменений. В этих случаях избежать ошибки можно при условии тщательно собранного анамнеза. В сомнительных случаях следует применить срочную рентгеноскопию пищевода или эзофагогастроскопию с целью выявления варикозно-расширенных вен.