Ишемический инфаркт селезенки
Инфаркт селезенки – что это такое?
Инфаркт селезенки – это некроз (омертвение) участка селезеночной ткани, развивающийся в результате острого нарушения кровоснабжения данного органа, вызванного длительным спазмом кровеносного сосуда, его тромбозом или эмболией.
Заболевание преимущественно поражает людей пожилого возраста (старше 60 лет), в равной степени женщин и мужчин. Согласно статистике, показатель заболеваемости составляет 30 случаев на каждую тысячу взрослого населения. Однако в большинстве случаев очаги некроза имеют небольшие размеры, и болезнь протекает без выраженных клинических симптомов, оставаясь не диагностированной.
При небольших очагах некроза прогноз в целом благоприятный. Он значительно ухудшается при множественных или массивных очагах.
Причины инфаркта селезенки
Основной причиной возникновения очага некроза в селезенке является частичная или полная окклюзия (закупорка) селезеночной артерии или ее ветви. К формированию данного поражения может привести одно из следующих состояний:
- злокачественные заболевания крови (лимфогранулематоз, лейкоз, лимфома);
- изменение физико-химических свойств крови, обусловленное разными факторами (приобретенные и врожденные патологии свертывающей системы, гемолитическая и серповидноклеточная анемия, терапия эритропоэтином, длительный прием оральных контрацептивов, нарушение метаболизма белков);
- заболевания сердца (аритмии, инфаркт миокарда, врожденные и приобретенные пороки клапанного аппарата, септический эндокардит);
- воспалительные и системные заболевания сосудов (эндоартериит, атеросклероз, васкулит);
- травматические повреждения ребер или органов брюшной полости, которые могут стать причиной воздушной или жировой эмболии лиенальных сосудов;
- паразитарные и инфекционные заболевания (малярия, тиф, сепсис);
- патологии селезенки (киста, повышенная подвижность органа).
Классификация
Итак, что это такое – инфаркт селезенки? Это образующийся в органе участок некроза, развитие которого обусловлено нарушением кровотока в системе лиенальных (селезеночных) сосудов. В зависимости от вида этих нарушений выделяют два типа инфаркта:
- Ишемический. Возникает в результате закупорки селезеночной артерии или одной из ее ветвей (тромбом, эмболом) или нарушения тока крови, вызванного выраженным спазмом сосуда. В результате кровь перестает поступать к тканям селезенки, что сопровождается их гипоксией и ишемией, а в дальнейшем и формированием очага некроза. При данной форме заболевания селезенка или ее участки (макропрепарат) приобретают бледно-желтый цвет. Если провести исследование ткани органа под микроскопом (микропрепарат), то можно выявить очаги воспалительной инфильтрации.
- Геморрагический. При закупорке ветви лиенальной артерии кровь сбрасывается в коллатеральные сосуды, что приводит к повышению в них давления. В результате сосуд разрывается, и кровь истекает в паренхиму органа. В гистологическом описании указывается, что орган имеет ярко-красный цвет за счет излившейся крови, в нем выявляют четко очерченные очаги некроза и инфильтраты.
Заболевание преимущественно поражает людей пожилого возраста (старше 60 лет), в равной степени женщин и мужчин.
В зависимости от степени распространения патологического процесса, наличия или отсутствия осложнений инфаркт принимает следующие формы:
- обширный;
- мелкоочаговый;
- множественный;
- единичный;
- неосложненный;
- септический.
Симптомы инфаркта селезенки
Выраженность клинической картины определяется объемом участка некроза. Если он имеет незначительные размеры, больной обычно никаких жалоб не предъявляет, либо отмечает небольшую слабость и недомогание.
При значительном поражении паренхимы селезенки у пациентов возникают чувство тяжести и тупая боль в левом верхнем квадранте живота. Первыми признаками селезеночного инфаркта обычно являются тошнота и рвота, вздутие живота, диарея. В отсутствие лечения состояние больных ухудшается – повышается температура тела, развиваются тахикардия и одышка.
Симптомы массивного некроза селезенки:
- сильная боль в области левого подреберья режущего или колющего характера, иррадиирующая в область эпигастрия, грудную клетку, поясницу, левую лопатку;
- уменьшенная подвижность диафрагмы;
- быстро нарастающие симптомы интоксикации (повышение температуры тела, головная боль, слабость, отсутствие аппетита);
- задержка отхождения газов и стула.
Осложнения
Некротизированные участки паренхимы селезенки при присоединении вторичной инфекции могут подвергаться гнойному расплавлению с образованием единичного или множественных абсцессов. При их прорыве в брюшную полость у пациента развиваются перитонит и сепсис. Также на месте очагов некроза в дальнейшим могут образовываться достаточно большие псевдокисты.
Диагностика
В виду неспецифической клинической картины диагностика некроза селезенки нередко представляет значительные сложности.
Согласно статистике, показатель заболеваемости составляет 30 случаев на каждую тысячу взрослого населения.
Постановка диагноза начинается с осмотра хирурга. Врач изучает анамнез жизни и болезни, проводит физикальное обследование и направляет пациента на дальнейшие лабораторно-инструментальные исследования:
- УЗИ селезенки – доступный и весьма ценный метод диагностики, дает возможность специалисту оценить структуру и размеры органа, состояние его капсулы, особенности паренхимы. При проведении дуплексного сканирования изучают особенности кровотока в бассейне лиенальной артерии;
- МРТ селезенки – позволяет с высокой точностью выявить очаги некроза, оценить их размер и точную локализацию;
- КТ – метод носит вспомогательный характер и в основном используется для уточнения характера лиенальных образований (гематома, киста, абсцесс);
- пункционная биопсия с последующим гистологическим исследованием полученной ткани – применяется в клинической практике редко ввиду высокой травматичности;
- лабораторная диагностика – на ранних стадиях заболевания малоинформативна, но на поздних выявляет признаки воспалительного процесса.
Лечение
Пациенты с инфарктом подлежат срочной госпитализации в хирургическое отделение. Тактика их лечения зависит от размера очага некроза.
При небольшом участке поражения пациенту обеспечивают строгий постельный режим. К области левого подреберья прикладывают холод. При необходимости назначают обезболивающие препараты, антикоагулянты. С целью профилактики гнойного воспаления применяют антибиотики широкого спектра действия.
Массивный некроз селезенки является показанием для хирургического (эндоскопического или традиционного) вмешательства. В ходе операции врач оценивает состояние органа и производит либо удаление всей селезенки (спленэктомия), либо ее пораженного участка.
Первыми признаками селезеночного инфаркта обычно являются тошнота и рвота, вздутие живота, диарея.
В настоящее время предпочтение отдается лапараскопическим операциям, так как они малотравматичны, реже сопровождаются развитием осложнений и позволяют значительно сократить длительность реабилитационного периода.
В послеоперационном периоде проводят дезинтоксикационную, противовоспалительную, антибактериальную и обезболивающую терапию.
Прогноз
Прогноз зависит от распространенности патологических изменений, своевременности и полноценности проводимого лечения. При небольших очагах некроза прогноз в целом благоприятный. Он значительно ухудшается при множественных или массивных очагах, особенно осложнившихся образованием псевдокист или абсцессов. Летальный исход наблюдается примерно в 2% случаев.
Профилактика
Специфическая профилактика заболевания не разработана. Для снижения риска селезеночного инфаркта необходимо своевременно выявлять и активно лечить заболевания, способные привести к нарушениям кровоток в лиенальных сосудах.
Видео
Предлагаем к просмотру видеоролик по теме статьи.
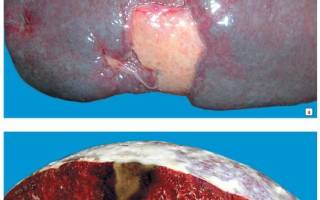
9. Ишемический инфаркт селезенки:
участок некроза, желтовато-серого цвета с геморрагическим венчиком, четкой конусовидной (на разрезе – треугольной) формы, выбухающий под капсулой (белый инфаркт с геморрагическим венчиком). Основание треугольника – под капсулой, вершина направлена к воротам органа, что связано с анатомическими особенностями кровообращения селезенки
Ишемический инфаркт почки:
1 – очаг некроза клиновидной (на разрезе – треугольной) формы (основание клина обращено к капсуле почки, вершина – к воротам органа), плотной консистенции, желтовато-белого цвета, отграниченный от окружающей ткани геморрагическим венчиком – зоной демаркационного воспаления; вид инфаркта – белый с геморрагическим венчиком
11. Геморрагический инфаркт легкого:
участок инфаркта легкого конусовидной (треугольной на разрезе) формы; основание конуса обращено к плевре, с четкими границами, темно-красного цвета, безвоздушный, плотной консистенции, с фибринозными наложениями на плевре (в)
12.Гангрена стопы:
а – сухая гангрена, пальцы стопы уменьшены в размерах, плотной суховатой консистенции (мумификация), серо-черного цвета за счет образования сульфида железа, с четко выраженной границей и сохранными тканями в виде полоски красного цвета (зона демаркационного воспаления); б – влажная гангрена, стопа увеличена в размерах, отечная, синюшного цвета с черными участками, мацерацией кожи, зона демаркационного воспаления выражена нечетко.
13. Мускатная печень
Макро: печень увеличена, пестрого вида (чередование полнокровия центральных отделов печеночных долек и жировой дистрофии гепатоцитов), поверхность гладкая.
Группа общепатологических процессов – хроническое венозное полнокровие по БКК.
Причины: ХПЖН (ХИБС, пороки сердца, хронические миокардиты, миокардиопатии и т.д.), заболевания легких, сопровождающиеся пневмосклерозом (ХНЗЛ, хронические формы вторичного (фиброзно-кавернозный, цирротический) и гематогенного туберкулеза с преимущественным поражением легких).
Клинический синдром – ХСН (по одному или двум кругам кровообращения).
Исход – мускатный фиброз.
14. Кровоизлияние в головной мозг (гематома):
в области подкорковых ядер левого полушария на месте разрушенной ткани головного мозга – полость, заполненная сгустками крови. Вследствие разрушения стенок левого бокового желудочка – прорыв крови в его передние и задние рога. На остальном протяжении архитектоника головного мозга сохранена, ткань мозга отечна, полнокровна, желудочки расширены, в ликворе примесь крови.
16. Тромбоэмболия легочной артерии (ТЭЛА):
тромбоэмболы (указаны стрелками) не связаны со стенкой сосуда, свободно лежат в просвете основного ствола (а), главных ветвей (б) или обтурируют просвет долевых и сегментарных ветвей легочной артерии (в). Тромбоэмболы разной величины, плотной консистенции, крошатся в руках, синюшного или пестрого вида (с сероватыми или бурыми участками), с неровной гофрированной поверхностью. Тромбоэмболия может быть повторной, неоднократной (протрагированной);
17. Эмболический гнойный нефрит:
почка увеличена в размерах (обычно умеренно), набухшая, полнокровная, дряблой консистенции, с поверхности и на разрезе с множественными (преимущественно в коре) мелкими (с булавочную головку) и сливными округлыми очагами желтовато-серого цвета, из которых выдавливается гной (абсцессы указаны стрелками). Эти очаги окружены геморрагическими венчиками красного цвета
18. Метастазы рака желудка в печень:
печень увеличена в размерах, местами с неровной, бугристой поверхностью. С поверхности и на разрезе – во всех сегментах печени множество узлов округлой и овальной формы, диаметром 1-4 см (редко – большего размера), белесоватых, плотной консистенции (в центре некоторых узлов очаги некроза в виде детрита желтоватого-серого цвета)
19. Гнойный лептоменингит
Макро: ММО отечна, сосуды полнокровные, в области лобных и теменных долей ММО диффузно пропитана желто-белым сливкообразным содержимым, вследствие чего извилины конвекситальных поверхностей полушарий не визуализируются.
Группа заболеваний – инфекционные заболевания.
Наиболее частый этиологический фактор: Neisseria meningitidis.
Может быть проявлением генерализованной формы менинококковой инфекции, менингоэнцефалита, вызванного пневмококками, H.influenzae, стафилококками и др.
Начало распространения: с базальных отделов на лобные и теменные доли в виде «шапочки», «чепчика».
Осложнения: отек ГМ, менингоэнцефалит, закрытая форма гидроцефалии и т.д.
Чем опасен инфаркт селезенки, и можно ли его вылечить
Селезенка в организме играет значимую роль. Она отвечает за обмен веществ и процесс кроветворения, регулирует сворачивание крови, является его защитником от действия различных инфекций, способствует поддержанию нормального уровня эритроцитов, лейкоцитов, тромбоцитов, выводит из крови все омертвевшие клетки. Но когда происходит сбой в работе селезенки из-за патологических ее изменений, возникает инфаркт.
Что такое инфаркт селезенки?
Повреждение селезенки (полное или частичное), имеющее необратимый характер, называется инфарктом. Он характеризуется отмиранием ее тканей и клеток паренхимы (некроз).
Инфарктное состояние возникает из-за закупорки сосудов
Инфарктное состояние возникает в результате развития эмболии ветвей ее артерии (закупорка сосудов, приводящая к нарушению ее кровоснабжения) или их тромбоза (образование сгустка). Заболевание может иметь одиночный или множественный характер.
В медицине выделяется два типа заболевания:
- геморрагический инфаркт, причиной появления которого является застой в венах;
- ишемический – его наступление связано с эмболией или тромбозом сосудов.
Клинические проявления и интенсивность заболевания зависят от степени поражения органа. При необширном инфаркте проявление симптомов незначительное или они отсутствуют полностью. При благоприятном течении заболевания область инфаркта зарубцовывается.
Иногда возникает инфицирование пораженного участка, когда в селезенке образуется гнойного вида абсцесс. Он может иметь множественное или единичное проявление. Часто развитие абсцесса может привести к осложнению, когда гнойное содержимое попадает в просвет желудка, брюшную полость или толстую кишку.
Если обращать внимание даже на незначительные отклонения от нормы состояния здоровья, своевременно начать лечение болезни, можно избежать полного поражения селезенки и хирургическое ее удаление.
О роли селезенки в организме человека узнайте из данного видео.
Клинические проявления болезни
Инфаркт селезенки считается опасным заболеванием
Инфаркт относится к опасным заболеваниям, поскольку часто протекает без симптомов. Инфарктное состояние на начальном этапе может вызвать только легкое недомогание у человека.
Распознать или заподозрить болезнь можно по следующим симптомам:
- острая и резкая боль в верхней левой половине живота;
- лихорадочное состояние;
- озноб;
- тошнота, переходящая в рвоту;
- сдавливающая боль в груди;
- сильное напряжение мышц брюшной полости;
- подъем температуры тела до высоких показателей;
- метеоризм, реже – понос;
- сильная боль на вдохе, при кашле или движении.
Симптомы инфаркта селезенки схожи с признаками многих других заболеваний. Чтобы не упустить время, не дать заболеванию перейти в тяжёлую форму, при первых недомоганиях следует вызвать врачебную помощь.
Предрасполагающие факторы и причины
Инфаркт может наступить неожиданно. Чаще его развитию предшествует заболевание, нарушающее деятельность селезенки.
Причинами, повлекшими за собой развитие инфаркт, могу быть:
- заболевания крови;
- эмболическое расстройство, вызванное заболеваниями сердца;
- митральный стеноз;
- патологическое состояние кровеносных сосудов;
- аутоиммунные заболевания;
- инфекционные заболевания;
- полученная травма живота;
- осложнение после перенесенной хирургической операции.
Пациенты, входящие в группу риска, должны наблюдаться у специалиста. Это наблюдение относится к профилактическому мероприятию и необходимо для исключения или выявления признаков развития заболевания на ранней стадии.
Методы диагностирования инфарктного состояния селезенки
Патологические изменения в селезенке на раннем этапе выявить проблематично.
Диагностика осуществляется в несколько этапов
Первичная диагностика заболевания состоит из двух этапов:
- Составлении анамнеза на основе разговора с больным. При этом обязательно врачом берутся во внимание все перенесенные заболевания (особенно инфекционного характера) и имеющиеся хронические.
- Осмотр больного. Этот прием нельзя назвать эффективным диагностированием заболевания по причине того, что он позволяет врачу определить размер органа только при сильном ее увеличении.
К дополнительному приему диагностики относится пальпация больного лежа на спине. На вдохе нижний край органа легко прощупывается, определяется его объем, консистенция, подвижность, рельеф края.
Более подробную картину состояния селезенки можно увидеть при рентгенологическом обследовании. Для более результативного осмотра органа выполняется искусственное раздувание желудка и толстой кишки.
Методом диагностирования является пункция. Проведение этой манипуляции требует от врача навыка, большой осторожности.
Пункция выполняется только в крайне тяжелом состоянии пациента: проводится взятие крови из органа тонкой и длинной иглой на вдохе.
Если не выполнить вдох, селезенка сместится в сторону, игла может повредить ее, вызвав обширное кровотечение. Исследование крови позволяет точно определить степень патологии и проходящих изменений.
Результативны инструментальные способы диагностирования.
К ним относятся:
- ультразвуковое исследование;
- радиоизотопное сканирование органа;
- компьютерная томография.
Результаты всех приведенных исследований дают реальную и точную картину происходящих изменений органа и позволяют назначить лечение.
Способы лечения инфаркта селезенки
Если удалось выявить заболевание на ранней стадии, то врачом назначается курс щадящей терапии. Рекомендуется принимать обычные болеутоляющие, противовоспалительные или антибактериальные препараты и выполнять строгий постельный режим.
Если курс лечения эффективен и больной соблюдал все рекомендации, то выздоровление наступает быстро. Но в дальнейшем от пациента требуется постоянное наблюдение у специалиста. Чтобы не допустить ухудшение состояния, обязательно устанавливается причина развития инфаркта.
Лечение народными средствами не дает эффекта
Лечиться народными рецептами при инфаркте селезенки нельзя. Их можно использовать как профилактическими или дополнительными методами к основному терапевтическому лечению при инфаркте легкой степени.
Обширный (тяжелая форма заболевания) инфаркт лечению не поддается. В этом состоянии помочь может только хирургическое вмешательство. Хирургом удаляется часть пораженного органа. Если произошел разрыв селезенки, либо некроз имеет обширную площадь поражения, то делается полное удаление. Перед проведением операции пациент проходит курс иммунотерапии с обязательным введением вакцин, защищающих от ряда серьезных инфекционных заболеваний (менингит, воспаление легких).
Хирургическая операция выполняется двумя способами: обычным доступом к органу через разрез или лапароскопией. Второй способ предпочтительнее, поскольку проводится специальным ультразвуковым скальпелем, позволяющим с большой точностью иссекать только пораженные участки органа. Но у этого способа есть противопоказание: не применяется при разрыве селезенки.
После проведения лечения пациентам рекомендуется придерживаться энтерального питания, выполнять лечебную гимнастику, носить эластичный бандаж.
Исход инфаркта зависит от многих факторов:
- причины, вызвавшей его развитие;
- болезни, осложнившей инфарктное состояние;
- состояние самого органа и организма на момент появление болезни;
- размера пораженного участка.
Положительный исход заболевания можно ожидать при развитии некроза сухого типа, то есть с образованием рубцов. Самым неблагоприятным считается расплавление гноя, связанное с эмболией тромбобактериального характера.
Скорость развития инфаркта и время, которое необходимо для излечения, зависят от размера области поражения.
Для заживления инфарктного состояния легкой степени может потребоваться до трех месяцев, а при более тяжелом состоянии – до 70 недель.
На какой бы стадии не был выявлен инфаркт, главное помнить, что своевременно начатое лечение или вовремя сделанная хирургическая операция позволят избежать тяжелых последствий. Поэтому, если присутствует хотя бы один из симптомов болезни или если человек находится в группе риска по некоторым перенесенным или имеющимся заболеваниям, необходимо обратиться к врачу для консультации.
Инфаркт селезенки
Кабардино-Балкарский государственный университет им. Х.М. Бербекова, медицинский факультет (КБГУ)
Уровень образования – Специалист
ГОУ «Институт усовершенствования врачей» Минздравсоцразвития Чувашии
Инфаркт селезенки является опасным патологическим состоянием, отягченным практически полным отсутствием внешних проявлений текущих негативных изменений в тканях органа. Выявление этого заболевания наиболее часто происходит при проведении комплексного обследования организма без субъективных жалоб пациента. Септические процессы в организме, наличие инфекционных поражений и изменения в степени функционирования сосудов могут спровоцировать инфарктное состояние селезенки.
Поскольку сигналом тревоги при поражении селезенки считается сильно выраженная болезненность в области левого подреберья, которая увеличивается при резких движениях тела, при кашле и чихании, именно любые неприятные ощущения в данной области, где располагается селезенка, должны стать поводом для проведения полного обследования органа. Болезненные ощущения в левой части подреберья связаны с увеличением размеров органа, что ведет к сдавливанию соседних систем и органов.
Причины возникновения
Основная причина, которая вызывает инфаркт в тканях селезенки, — это эмболия кровеносных сосудов органа, который возникает вследствие множественных мини инфарктов. Небольшие инфарктные состояния практически никогда не сопровождаются какими-либо субъективными неприятными проявлениями, потому выявить их достаточно сложно.
Наиболее частыми дополнительными причинами развития патологий селезенки, которые вызывают ее инфарктное состояние, следует считать:
- органические нарушения селезенки, что провоцирует ухудшение функциональности в виде снижения скорости кровообращения, вследствие чего ухудшается процесс питания тканей кислородом и необходимыми питательными веществами;
- заболевания крови и нарушения в составе других жидкостей организма;
- патологические изменения в состоянии кровеносных сосудов;
- эмболия, которая может возникать вследствие развития эндокардита и иных сердечных поражений.
Провоцирующими факторами в возникновении и дальнейшем усугублении патологического состояния селезенки следует считать также удар и механическое повреждение селезенки, перекручивание ее подвижной части, а также проявление осложнений после оперативного вмешательства в виде шунтирования сосудов, катеризации печени и операций на сердце.
Вызвать развитие патологий в органе могут также определенные лекарственные препараты, например, длительный прием гормональных контрацептивов, которые вносят дисбаланс в работу гормональной системы. Также негативное воздействие на селезенку оказывают лекарственные препараты, относящиеся к группе эритропоэтинов.
Симптоматика заболевания
При инфаркте селезенки отмечается увеличение ее размеров, что провоцирует сильные боли в левом подреберье, однако существует ряд сопутствующих признаков, которые могут также считаться проявлениями нарушений в работе данного органа. На себя должны обратить внимание такие проявления, сопутствующие негативным нарушениям в работе селезенки, как лихорадочное состояние, проявления тахикардии, метеоризм и отрыжка, ухудшение процесса перевариваемости пищи.
К дополнительным проявлениям нарушений функциональности селезенки, которые могут стать причиной развития инфарктного состояния, относятся:
- появление выраженного напряжения в мышцах брюшины;
- рвотный рефлекс;
- неприятие пищи;
- парез кишечника;
- повышение температуры.
Ишемический инфаркт селезенки является результатом нескольких (множественных) микроинфарктов, которые сопровождаются значительными нарушениями в процессах кровообращения селезенки.
Поскольку инфаркты небольших размеров протекают практически во всех случаях бессимптомно, выявить их бывает сложно. И даже небольшие неприятные ощущения в области расположения селезенки (в левом подреберье), вызванные увеличением размеров органа, должны обратить на себя внимание и стать причиной проведения определенных диагностических мероприятий. Вовремя выявить начальную стадию патологии позволит предупредить негативные последствия инфарктного состояния селезенки.
Методы диагностики
К действенным методикам выявления патологий инфаркта селезенки следует отнести проведение ультразвукового исследования, а также КТ исследования органа. Оба метода обладают наибольшей информативностью.
Действия врача при обращении больного осуществляются в определенной последовательности, которая выглядит следующим образом:
- Изучение информации обо всех перенесенных заболеваниях печени, крови пациента, а также анализ общего состояния его здоровья.
- Проведение внешнего осмотра больного. Пальпация области селезенки позволяет выявить увеличение ее размеров, степень болезненности при механических воздействиях. Также при внешнем осмотре можно определить степень подвижности органа и его консистенцию, наличие зазубренности края.
- Рентгенологическое обследование осуществляется при вздувании кишечника либо желудка искусственным путем.
- Взятие пункции — с помощью острой иглы берется для проведения анализа порция крови из селезенки, который позволит получить представление о течении заболевания и степени его запущенности. Основным правилом проведения пункции из селезенки является обязательный вдох больного и задержка дыхания, что предупредить вероятность смещения селезенки и ее кровотечения.
- Далее осуществляется проведение инструментального обследования органа, к которому относится проведение УЗИ, КТ и сканирования селезенки с помощью изотопов.
Перечисленные методы используются максимально комплексно, что дает наиболее полную информацию о степени запущенности заболевания, динамике патологического процесса. И вариант лечебного воздействия определяется на основании полученных результатов с учетом индивидуальных особенностей организма больного, что позволяет получить максимально выраженный положительный результат лечения.
Составление метода лечения должно осуществляться только лечащим врачом, поскольку необходимо учитывать не только наличие и степень запущенности текущего заболевания, но и имеющиеся органические поражения, а также восприимчивость организма больного к применяемым медикаментозным препаратам. При отсутствии выраженного положительного результата лечения необходимо максимально быстро выбрать иное средство воздействия, поскольку патологический процесс быстро усугубляется, увеличивая интенсивность неприятных ощущений у больного и представляя опасность для его здоровья.
Лечение
Устранение последствий заболевания и нейтрализацию его течения проводится консервативным методом. К наиболее действенному лечебному воздействию при выявлении инфарктного состояния селезенки назначается в основном прием болеутоляющих препаратов, а также проводится антибактериальное лечение для устранения негативного воздействия патогенной микрофлоры.
Если же при диагностировании обнаруживается гнойный абсцесс, то требуется проведение хирургического вмешательства. Дренирование тканей селезенки возможно при ограниченном проявлении гнойного процесса, при более расширенном проявлении данного состояния требуется удаление органа. Наиболее щадящим методом хирургического воздействия при запущенных стадиях патологического процесса в органе является лапороскопическое воздействие, ограничивающее негативное воздействие на весь организм.
Для предупреждения рецидивов заболевания следует регулярно проводить обследование селезенки врачом, поддерживающая диета, исключение вредных привычек.