Тотальная сердечная недостаточность
Что такое сердечная недостаточность?
По одной из версий, предварительной причиной смерти 41-летнего политика и общественного деятеля Никиты Исаева стала сердечная недостаточность. Медики, прибывшие к поезду, в котором он возвращался из Тамбова в Москву, успели только зафиксировать смерть пациента, пишет Telegram-канал Mash.
Что такое сердечная недостаточность?
Сердечная недостаточность (также иногда ее называют сердечно-сосудистой недостаточностью) — это синдром, вызванный нарушениями структуры или (и) функции сердца, которые приводят к снижению сердечного выброса или (и) повышению давления наполнения сердца в покое или при нагрузке. В действующей Международной классификации болезней десятого пересмотра (МКБ-10) сердечной недостаточности присвоен код 150. Классификатор выделяет отдельные подкоды для застойной, левожелудочковой и неуточненной сердечной недостаточности.
«Сердечная недостаточность — это состояние, когда сердце плохо работает как насос. Оно выбрасывает меньше крови или делает это медленнее. В итоге важнейшие органы, такие, как мозг, печень, почки и само сердце, получают меньше крови, чем необходимо. Это приводит к медленному угасанию всех органов и систем», — поясняет АиФ.ru врач-кардиолог, президент Общества специалистов по сердечной недостаточности, академик РАН, доктор медицинских наук Юрий Беленков.
Какие есть основные формы сердечной недостаточности?
В зависимости от того, как быстро развивается сердечная недостаточность, выделяют две основные формы этого синдрома: острую и хроническую.
«Смерть от сердечной недостаточности — протяженный по времени процесс. Порой пишут, что человек внезапно умер от сердечной недостаточности, но этого не бывает. Внезапная смерть может наступить либо в результате вдруг развившейся тяжелой аритмии, либо при остановке сердца в результате инфаркта миокарда, либо это ситуация, связанная не с сердцем, а с сосудами. Например, тромбоэмболия крупных ветвей легочной артерии или ствола легочной артерии — это несовместимо с жизнью. Современные методы диагностики позволяют выявить сердечную недостаточность и продлить не только жизнь как таковую, но и активную жизнь пациента», — говорит Беленков.
Острая форма сердечной недостаточности возникает после обширного инфаркта миокарда. «На фоне этого быстро развивается так называемый отек легких», — объясняет кардиолог. При этом, по его словам, и в таком случае человек «уходит» не моментально. «Не за секунду, а за сутки-двое, в крайнем случае — за два-три часа», — говорит он.
Беленков отмечает, что чаще всего бывает обострение сердечной недостаточности. «Человек имеет сердечную недостаточность и лечится. Простудился или возникла пневмония, пошла нагрузка на сердце, и возникает компенсация. Появляется сильная одышка, отеки, и мы вынуждены госпитализировать пациента и приводить его к какому-то более-менее стабильному состоянию уже более интенсивно. По сути, это приступ», — поясняет врач.
Из-за чего может возникнуть сердечная недостаточность?
Сердечная недостаточность — это синдром, который развивается на фоне различных сердечных заболеваний. «В нашей стране к этому приводит неадекватное лечение артериальной гипертонии, во всех странах Европы в основном это ишемическая болезнь сердца, инфаркт миокарда. Это может быть кардиомиопатия, миокардит, порок сердца и т. д. Много причин», — отмечает Беленков.
Существуют факторы, увеличивающие вероятность возникновения или обострения сердечной недостаточности. «Первое и основное — нерегулярное лечение. Второе — простудное заболевание. Любое тяжелое простудное заболевание может спровоцировать обострение, поэтому таким пациентам нужно обязательно прививаться. Также это нарушение режима питания, прием алкоголя, чрезмерная физическая нагрузка, которая не рекомендована пациенту», — рассказывает кардиолог.
Какие признаки у сердечной недостаточности?
Сама по себе сердечная недостаточность — это синдром, а не болезнь. Поэтому болезненные ощущения ей несвойственны. Ранними признаками развития этого состояния являются одышка, слабость, отеки на ногах к концу дня. «Если у человека здоровые вены, но к концу дня на ногах остаются следы от резинок носков, нужно проверить сердце. Также распознать синдром можно по появившейся одышке при нормальной нагрузке. Насторожиться стоит, если человек нормально поднимался на четвертый этаж, а теперь ему на втором нужно остановиться и отдохнуть. С развитием синдрома эти признаки усугубляются», — говорит Беленков.
Отечественная классификация Стражеско-Василенко выделяет три стадии развития хронической сердечной недостаточности. На начальной, первой стадии появляются одышка и учащенное сердцебиение при значительном физическом напряжении. На второй стадии начинаются клинические проявления в состоянии покоя: длительная недостаточность кровообращения, застойные изменения в легких, застой сначала в малом круге кровообращения, а затем — уже в обоих кругах. На конечной, третьей стадии заболевания возникают необратимые изменения жизненно важных органов (цирроз печени, «застойная» почка и др.), нарушается обмен веществ, лечение становится неэффективным.
Возможна ли сердечная недостаточность в молодом возрасте?
По словам Беленкова, сердечная недостаточность возможна в любом возрасте. «Это состояние, которое сопровождает очень многие заболевания, в том числе пороки сердца. А пороки сердца могут быть врожденными. Поэтому сердечная недостаточность может быть и у новорожденного», — отмечает врач.
Между тем распространенность хронической сердечной недостаточности с возрастом значительно увеличивается. Среди пациентов 20-29 лет она встречается в 0,3% случаев, а у людей старше 90 лет — почти в 70% случаев. По статистике, более 65% людей с этим синдромом относятся к возрастной группе 60+. По словам Беленкова, это связано с тем, что среди данной возрастной категории больше больных с инфарктом миокарда и тех, кто страдает артериальной гипертонией.
Хроническая сердечная недостаточность Хроническая сердечная недостаточность (хсн)
Хроническая сердечная недостаточность (ХСН)– это патофизиологический синдром, при котором в результате сердечно-сосудистых заболеваний происходит снижение насосной функции сердца, что приводит к дисбалансу между гемодинамической потребностью организма и возможностями сердца.
ХСН – это заболевание с комплексом характерных симптомов (одышка, утомляемость и снижение физической активности, отеки и др.), которые связаны с неадекватной перфузией органов и тканей в покое или при нагрузке и часто с задержкой жидкости в организме.
В РФ страдает ХСН – 5,6%
50% больных с ХСН умирает в течение 4-х лет с момента манифестации декомпенсации.
При тяжелой ХСН – 50% больных умирает в течение 1 года.
Риск ВС при ХСН в 5 раз выше, чем в популяции
Средняя продолжительность жизни у мужчин – 1,66г., у женщин – 3г.
Максимальная распространенность ХСН – в возрасте 60-70лет.
ИБС, в том числе инфаркт миокарда (67%)
Артериальная гипертензия (80%)
Приобретенные и врожденные пороки сердца
Поражения миокарда установленной этиологии (алкогольные и др.)
Выпотной и констриктивный перикардит
Факторы, провоцирующие прогрессирование ХСН:
Заболевания эндокринной системы (СД, заболевания щитовидной железы, акромегалия)
Нарушение питания (дефицит тиамина, селена, ожирение)
Инфильтративные заболевания (саркоидоз, амилоидоз, коллагенозы)
Тахи- и брадиаритмии
Побочные эффекты лекарственных веществ (в-блокаторы, антиаритмические, цитотоксические)
Этиологические факторы приводят к уменьшению ударного объема, снижению сердечного выброса, что уменьшает кровоснабжение органов и тканей (почек, головного мозга и др.). Включаются компенсаторные механизмы:
– увеличивается активность симпатоадреналовой системы для поддержания на оптимальном уровне АД.
– активизируется ренин-альдостероновая система
– увеличивается продукция антидиуретического гормона (АДГ).
– увеличивается уровень венозного возврата к сердцу, ОЦК,
– гипертрофируется и дилатируется миокард,
– нарушается продукция вазодилатирующих средств.
В результате при прогрессировании заболевания увеличивается и нарастает ОЦК, в сосудистом русле скапливается большой объем крови, нарушается проницаемость стенок сосудов, и жидкая часть крови пропотевает в ткани. Накопившаяся углекислота в крови при замедлении движения крови раздражает рецепторы и рефлекторно вызывает учащение дыхания.
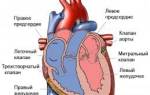
Схематическое изображение различных типов недостаточности сердца:
а – норма, б – левожелудочная , в – правожелудочная, г ,- тотальная недостаточность
Классификация хронической сердечной недостаточности по Стражеско и Василенко (1935, с дополнениями)
начальная, скрытая НК,
Проявляется развитием одышки, сердцебиения и утомляемости только при физической нагрузке. В покое эти симптомы исчезают.
Гемодинамика не нарушается. Трудоспособность несколько снижена.
Признаки НК в покое выражены умеренно, толерантность к физической нагрузке снижена.
Нарушения гемодинамики в БКК или МКК, выраженность их умеренная.
Выраженные признаки сердечной недостаточности в покое.
Тяжелые гемодинамические нарушения в МКК и БКК.
конечная, дистрофическая стадия ХСН
С выраженными нарушениями гемодинамики, нарушениями обмена веществ, необратимыми изменениями в органах и тканях.
MedGlav.com
Медицинский справочник болезней
Сердечная недостаточность. Классификация, стадии и лечение сердечной недостаточности.
СЕРДЕЧНАЯ НЕДОСТАТОЧНОСТЬ.
Хроническая сердечная недостаточность – это одно из самых частых осложнений болезней сердечно-сосудистой системы. Любая болезнь сердца приводит к снижению способности сердца обеспечивать организм достаточным притоком крови. Т.е. к уменьшению его насосной функции. Нарастающая сердечная недостаточность с течением времени превышает по опасности для жизни больного то заболевание, которое вызвало это сердечную недостаточность.
Чаще хроническую сердечную недостаточность вызывают ишемическая болезнь сердца (ИБС), инфаркт миокарда, артериальная гипертензия, кардиомиопатии, пороки клапанов сердца. Во многих случаях именно сердечная недостаточность становится причиной смерти и по данным американских исследователей снижает качество жизни пациента на 81%. Обычно сердечная недостаточность развивается медленно.
Механизм ее развития включает много этапов.
Имеющиеся у пациента заболевания сердца приводят к увеличению нагрузки на левый желудочек. Чтобы справиться с повышенной нагрузкой мышца сердца гипертрофируется (увеличивается в объеме, утолщается) и некоторое время поддерживает нормальное кровообращение.
Однако в самой гипертрофированной сердечной мышце нарушается питание и доставка кислорода, потому что сосудистая система сердца не рассчитана на его увеличивающийся объем. Происходит склероз мышечной ткани и целый каскад других изменений, которые, в конце концов, приводят к нарушению функции мышца сердца, в первую очередь к нарушению его сокращения, что вызывает недостаточность выброса крови в сосуды, и расслабления, что вызывает ухудшение питания самого сердца.
Какое-то время организм пытается помочь сердцу: изменяется количество гормонов в крови, сжимаются мелкие артерии, изменяется работа почек, легких и мышц.
При дальнейшем течении болезни запас компенсаторных возможностей организма истощается. Сердце начинает биться чаще. Оно не успевает перекачивать всю кровь сначала из большого круга кровообращения (потому что более нагруженный левый желудочек страдает первым), а затем из малого.
Типичные симптомы сердечной недостаточности.
1) Появляются одышка , особенно ночью в положении лежа. Это следствие застоя крови в легких.
2) Из-за застоя крови в большом круге кровообращения у больного мерзнут руки и ноги, появляются отеки. Сначала они бывают только на ногах, к вечеру могут стать общими.
3) Увеличивается печень и появляются боли в правом подреберье.
4) При осмотре у пациента выявляют цианоз – голубой оттенок окраски кистей и стоп.
5) При выслушивании сердца вместо двух тонов сердца выслушивают три. Это называется «ритм галопа».
На электрокардиограмме наблюдаются признаки заболевания, которое привело к хронической сердечной недостаточности: инфаркт миокарда, нарушение ритма или признаки увеличения левых отделов сердца.
На рентгенограмме выявляют увеличение размеров сердца, отек легких.
На эхокардиограмме находят перенесенный инфаркт миокарда, пороки сердца, кардиомиопатии, поражение наружной оболочки сердца (перикардит). Эхокардиограмма позволяет оценить степень нарушения работы сердца. ХСН развивается постепенно, поэтому различают несколько стадий этого заболевания.
Стадии сердечной недостаточности.
Существуют разные принципы деления сердечной недостаточности на стадии, одна из наиболее удобных и понятных классификаций разработана Нью-Йоркской сердечной ассоциацией.
В ней выделяют четыре функциональных класса больных с ХСН.
- I ФК — больной не испытывает ограничений в физической активности. Обычные нагрузки не провоцируют возникновения слабости (дурноты), сердцебиения, одышки или ангинозных болей.
- II ФК — умеренное ограничение физических нагрузок. Больной комфортно чувствует себя в состоянии покоя, но выполнение обычных физических нагрузок вызывает слабость (дурноту), сердцебиение, одышку или ангинозные боли.
- III ФК — выраженное ограничение физических нагрузок. Больной чувствует себя комфортно только в состоянии покоя, но меньшие, чем обычно, физические нагрузки приводят к развитию слабости (дурноты), сердцебиения, одышки или ангинозных болей.
- IV ФК — неспособность выполнять какие-либо нагрузки без появления дискомфорта. Симптомы сердечной недостаточности или синдром стенокардии могут проявляться в покое. При выполнении минимальной нагрузки нарастает дискомфорт.
ЛЕЧЕНИЕ СЕРДЕЧНОЙ НЕДОСТАТОЧНОСТИ.
Цель лечения сердечной недостаточности увеличить продолжительность жизни больного и улучшить качество его жизни. Прежде всего, пытаются лечить основное заболевание, которое привело к этому состоянию. Часто применяются хирургические методы. В лечении собственно сердечной недостаточности важно снизить нагрузку на сердце и увеличить его сократительную способность. Пациенту рекомендуют уменьшить физическую нагрузку, больше отдыхать. Уменьшить количество соли и жира в пище. Вести здоровый образ жизни. Раньше у всех пациентов применялись сердечные гликозиды (дигоксин). Сейчас их используют реже.
- Сердечные гликозиды(дигоксин, дигитоксин, строфантин, целанид и пр.) усиливают работу мышцы сердца, увеличивают переносимость физической нагрузки.
Прием сердечных гликозидов, длительность их приема, дозировка обязательно должны быть под постоянным контролем врача.
Больной должен знать, что при применении сердечных гликозидов происходит кумуляция (накопление лекарства в организме). Если лекарства накапливается много, может наступить отравление сердечными гликозидами. Признаки отравления: уменьшение аппетита, тошнота, замедление пульса, иногда перебои в сердце. В этих случаях необходимо срочно обратиться к врачу.
- Второй класс лекарств – это Диуретики (мочегонные).
Они назначаются при признаках задержки жидкости в организме (отеки ног, легких, резкое увеличение массы тела, резкое увеличение размера живота). Это препараты фуросемид, гипотиазид, диакарб, верошпирон и др.
- В течение последних лет основными препаратами для лечения сердечной недостаточности считаются Ингибиторыангиотензинпревращающего фермента (эналаприл, каптоприл, берлиприл, лизиноприл).
Эти препараты вызывают расширение артерий, уменьшают периферическое сопротивление сосудов, облегчая работу сердца по проталкиванию в них крови. Они восстанавливают нарушенную функцию внутренней оболочки сосудов. Ингибиторы ангиотензинпревращающего фермента назначают почти всем больным.
- У некоторых больных применяются Бета-блокаторы (метопролол, конкор, карведилол).
Они урежают частоту сердечных сокращений, уменьшают кислородное голодание сердечной мышцы, снижают давление.
Применяются и другие классы препаратов. Очень важно, чтобы больной вовремя обращался к врачу, постоянно находился под наблюдением.