Застойная пневмония при сердечной недостаточности
Пневмония и застойная сердечная недостаточность 2019
Пневмония против застойной сердечной недостаточности
Кашель является одним из самых распространенных симптомов любого состояния, влияющего на дыхательную систему, прямо из носа в легкие. Иногда это может быть симптомом медицинского состояния сердечно-сосудистой системы. Мало признаков и сопутствующих симптомов даст диагноз квалифицированному врачу. Пневмония и застойная сердечная недостаточность – это два очень разных состояния, которые могут возникнуть при кашле. Вот как они отличаются друг от друга.
Пневмония – это инфекция легочной ткани. Он воздействует на воздушные мешочки, называемые альвеолами, которые образуют легочную ткань. Это чаще всего вызвано бактериями и вирусами. Редко это вызвано грибком или из-за аутоиммунного расстройства. Застойная сердечная недостаточность является серьезным заболеванием, при котором происходит отказы от сердечной деятельности, приводящее к накоплению крови в сердце и ее недостатку повсюду в организме. Оба они имеют кашель как ведущий симптом и часто единственный.
Причиной пневмонии обычно является инфекционный агент, такой как вирус, бактерии или грибок. Причины застойной сердечной недостаточности – это много. Ведущей причиной сердечных неудач является ишемическая болезнь сердца (блокировка артерий сердца), за которой следуют курение, диабет, ожирение, гипертония и врожденные пороки сердца.
Симптомы пневмонии – высокая температура с дрожащими ознобами, продуктивным кашлем, тошнотой, рвотой, потерей аппетита, одышкой. Может быть, кашель крови, а также мокрота, боль в груди и видимые задыхания / задыхания. Застойная сердечная недостаточность бывает двух типов, в зависимости от того, какая часть сердца не проходит в процессе накачки, влево или вправо. Оба имеют различные симптомы, кашель является общим. Левая односторонняя застойная сердечная недостаточность проявится в виде одышки, накопления жидкости в легких, что приводит к увеличению скорости дыхания в минуту, кашлю и цианозу (синева губ из-за недостаточного снабжения кислородом). Правая односторонняя сердечная недостаточность будет иметь симптомы, такие как опухание живота и обеими ногами, одышка, лежа на спине, которая облегчается при сидении, кашель и видные яремные вены на шее. Диагностика обоих состояний требует электрокардиограммы, рентгенографии грудной клетки и гемограммы. Подозрительная пневмония также потребовала бы мазку для горла и культуру мокроты с тестом на чувствительность к антибиотикам, чтобы подтвердить организм и начать лечение. Сердечная недостаточность потребовала бы двумерной эхокардиограммы сердца наряду с испытаниями на уровни содержания электролитов, креатинина, сердечных маркеров, таких как тропонин I, тесты функции печени, профиль щитовидной железы и С-реактивный белок.
Лечение пневмонии осуществляется парентеральными антибиотиками после теста на чувствительность к антибиотикам мокроты. Госпитализация необходима, и внутривенный солевой раствор также можно вводить. Застойная сердечная недостаточность требует немедленной реанимации и лечения. Пациент должен быть запущен на диуретики, чтобы вытеснить избыточную накопленную жидкость из легких и других тканей вместе с лекарствами, чтобы облегчить боль в груди и улучшить накачку сердца, т.е. бета-блокаторы, ингибиторы АПФ, дигоксин, клопидогрель и т. Д. Поскольку сердечная недостаточность только симптом, основная причина должна лечиться немедленно, как грядущий сердечный приступ.
Прогноз на пневмонию довольно хорош из-за наличия передовых противомикробных препаратов. Раннее лечение сердечной недостаточности необходимо для спасения жизни пациента. Возьмите Домашние указатели:
Пневмония представляет собой опасную для жизни инфекцию легочной ткани, вызванную бактериями, вирусами или грибами. Застойная сердечная недостаточность является серьезным расстройством, когда происходит отказ от накачки сердца, приводящий к дефициту кровоснабжения всех органов тела. Пневмония полностью излечивается с помощью правильных антибиотиков, а сердечной недостаточности можно управлять с помощью лекарств.
Почему возникает пневмония сердечная и чем она опасна?
Нередко врачи сталкиваются с такой проблемой, как пневмония сердечная. Известно, что работа легких во многом зависит от состояния сердца. При сердечной недостаточности может наблюдаться застой в малом круге кровообращения. Это приводит к нарушению вентиляции и развитию воспаления. Такая пневмония называется застойной. Какова этиология, симптомы и лечение этого заболевания легких?
Специфика застойной пневмонии
Воспалением легких называется заболевание, при котором поражается легочная ткань. Пневмонии подразделяют на 2 вида: первичные и вторичные. Первичные имеют инфекционную природу. Вторичные развиваются при других тяжелых заболеваниях. Застойная пневмония наиболее часто формируется на фоне сердечной недостаточности. Она еще называется гипостатической. Данная патология наиболее часто встречается у лиц с тяжелой соматической патологией. Она представляет опасность для пожилых людей и нередко становится причиной гибели пациентов.
Механизм воспаления легких сложен. Начинается все с нарушения венозного оттока крови. Последняя проникает через сосуды, пропотевая альвеолы. Все это приводит к отеку и воспалению. Со временем нормальная ткань заменяется фиброзной. Исходом застойной пневмонии может стать склероз легкого и появление бурой индурации. Развитие пневмонии сердечной наиболее часто обусловлено хронической формой сердечной недостаточности. Под ней подразумевается состояние, обусловленное нарушением сократимости миокарда вследствие недостаточности правого желудочка.
Этиологические факторы
Не все знают, почему развивается пневмония на фоне патологии сердца. Обширная застойная пневмония может быть осложнением следующих патологий сердца:
- ишемической болезни (инфаркта);
- атеросклероза;
- кардиосклероза;
- стеноза митрального клапана;
- аритмии;
- гипертонической болезни.
При всех этих заболеваниях нарушается гемодинамика. На фоне этого ухудшается дренажная функция бронхов. В их просвете накапливается мокрота, что служит благоприятным фактором для размножения патогенных микроорганизмов. Нарушается и легочная вентиляция. В большинстве случаев при застойной пневмонии поражаются нижние доли легкого. Чаще встречается одностороннее воспаление. При этом правое легкое страдает чаще левого. Предрасполагающие факторы включают в себя курение, регулярный прием алкоголя, пожилой возраст (более 60 лет), длительный постельный режим, гиподинамию, деформацию грудной клетки.
Немаловажное значение имеют возможные причины развития сердечной недостаточности. Они включают в себя ишемическую болезнь сердца, кардиомиопатию, эндокринную патологию (сахарный диабет, болезни щитовидной железы), погрешности в питании (избыток в рационе животных жиров), врожденные и приобретенные пороки сердца.
Признаки сердечной пневмонии
Застойная пневмония в большинстве случаев протекает менее бурно, нежели первичная форма воспаления легких. Выраженность симптомов зависит от следующих факторов:
- степени нарушения кровотока и вентиляции;
- тяжести и стадии основного заболевания;
- присоединения вторичной инфекции.
Симптомы могут появляться не сразу, а спустя несколько дней или даже недель с момента постельного режима. Застойная пневмония подразделяется на раннюю и позднюю. В последнем случае симптомы появляются через 2-6 недель. Если воспаление возникло из-за сердечной недостаточности, у больного могут наблюдаться следующие симптомы:
- умеренное повышение температуры тела;
- продуктивный кашель;
- кровохарканье;
- слабость;
- одышка;
- недомогание;
- плохая переносимость физической нагрузки.
Дополнительными симптомами заболевания являются тахикардия, вынужденное положение тела, цианоз кожных покровов. Врачи знают, чем опасна застойная пневмония. Это заболевание при отсутствии лечения может привести к развитию плеврита и перикардита. В последнем случае наблюдается воспаление околосердечной сумки.
Как распознать застойную пневмонию?
Нередко заболевание протекает скрыто, симптомы при этом выражены слабо. Для постановки диагноза проводятся такие исследования:
- общий и биохимический анализ крови;
- исследование мочи;
- электрокардиография;
- УЗИ сердца;
- перкуссия и выслушивание легких;
- измерение давления;
- подсчет пульса и частоты дыхательных движений;
- УЗИ плевральной полости;
- рентгенологическое исследование легких.
Большое значение имеет сбор анамнеза. При выслушивании легких на пневмонию указывает жесткое дыхание, наличие мелкопузырчатых хрипов. Главный метод диагностики — рентгенография. Она позволяет выявить признаки воспаления (изменение структуры легких, наличие линейных теней, скопления гемосидерина, расширение корней легких). Изменения в крови незначительны.
При подозрении на сердечную пневмонию проводится исследование мокроты. В ней могут обнаруживаться клетки с гемосидерином. Важное значение для установления диагноза имеют указания пациента на наличие патологии сердца. Для подтверждения диагноза сердечной недостаточности проводятся нагрузочные тесты, исследуется газовый состав крови, осуществляется магнитно-резонансная томография сердца, вентрикулография.
Каковы методы лечения?
Лечение застойной пневмонии должно быть комплексным. Оно включает в себя применение противомикробных препаратов (антибиотиков), кислородотерапию, прием иммуномодуляторов, отхаркивающих средств.
Последние позволяют улучшить отхождение мокроты и нормализовать проходимость бронхов. Из этой группы препаратов применяется Ацетилцистеин, Амброксол, Бромгексин. В случае отека показаны диуретики (Фуросемид). Выбор антибиотика зависит от типа возбудителя. Наиболее часто назначаются пенициллины, макролиды, цефалоспорины. Предпочтительнее вводить антибиотики внутримышечно.
Дополнительно может проводиться массаж грудной клетки. Важное место в терапии застойной пневмонии занимает лечебная гимнастика. Если есть возможность вставать и ходить, нужно делать это чаще. Лицам со строгим постельным режимом требуется периодически менять позу и выполнять различные упражнения. Для выздоровления больного человека требуется вылечить основное заболевание, которое привело к воспалению легких (сердечную недостаточность). В данной ситуации врач может назначить гликозиды, средства, нормализующие обменные процессы в сердечной мышце. При острой недостаточности назначается Строфантин или Коргликон, при хронической — бета-блокаторы, ингибиторы ангиотензин-превращающего фермента, сердечные гликозиды (Дигоксин).
При необходимости может проводиться лечебная бронхоскопия, торакоцентез. Если соблюдать все назначения врача, то инфильтрат в легких рассасывается. Профилактика сердечной пневмонии включает регулярную смену положения и проведение гимнастики тем пациентам, которые находятся на длительном постельном режиме и не могут ходить. Организуется массаж груди.
В этом видео говорится о лечении воспаления легких:
Таким образом, застойная пневмония наиболее часто развивается у лиц, прикованных к кровати.
Застойная пневмония ( Гипостатическая пневмония )
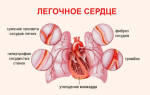
Застойная пневмония – вторичное воспаление легких, развивающееся на фоне локальных гемодинамических и вентиляционных нарушений. Клинически застойная пневмония протекает с кашлем, одышкой, выделением мокроты, субфебрильной (реже фебрильной) температурой тела, появлением плеврального выпота. В диагностике застойной пневмонии первостепенную роль играют аускультативные и рентгенологические данные. В лечении застойной пневмонии применяют антибиотики, бронхолитики, сердечные гликозиды, мочегонные средства, ингаляции, ЛФК, массаж спины и грудной клетки. При необходимости прибегают к проведению пункции плевральной полости или перикарда.
МКБ-10
Общие сведения
Пневмония является одним из наиболее часто диагностируемых заболеваний в пульмонологии. Пневмония может возникать в виде первичной, самостоятельной патологии, а также служить осложнением инфекций нижних дыхательных путей (обструктивного бронхита, бронхоэктатической болезни), хронической сердечной недостаточности, состояний иммунодефицита. К числу вторичных пневмоний относится застойная (гипостатическая) пневмония. Опасность застойной пневмонии состоит в том, что она развивается у больных с отягощенным соматическим анамнезом, приводя к декомпенсации состояния, нередко становясь непосредственной причиной гибели пациента.
Причины застойной пневмонии
Патоморфологической основой для развития застойной пневмонии служит застой в малом круге кровообращения. Гемодинамические расстройства сопровождаются нарушением дренажной функции бронхов и легочной вентиляции. В условиях гипостаза и гиповентиляции в бронхах скапливается густая и вязкая мокрота, развивается условно-патогенная и патогенная микрофлора, вызывающая развитие застойной пневмонии.
Кроме соматической патологии, к развитию застойной пневмонии предрасполагает возраст пациентов старше 60 лет; длительное вынужденное пассивное положение в постели при травмах костей (переломах костей таза и нижних конечностей), черепно-мозговых травмах, инсульте, онкопатологии, в послеоперационном периоде; искривление позвоночника (сколиоз, кифоз), деформации грудной клетки и т. д.
Микробиологическим субстратом застойной пневмонии обычно выступают типичные бактериальные агенты: пневмококк, стрептококки, стафилококк, гемофильная палочка. Застойная пневмония чаще развивается в нижних отделах правого легкого, а в некоторых случаях бывает двусторонней.
Патогенез застойной пневмонии
Патофизиологический механизм застойной пневмонии связан с пассивным переполнением венозных сосудов вследствие нарушения оттока крови. В первой фазе застоя развивается так называемая венозная гиперемия легочной ткани, сопровождающаяся удлинением и расширением капилляров с последующим сдавлением альвеол (альвеолярным коллапсом). Рентгенологически данная фаза застойной пневмонии характеризуется усилением легочного рисунка и понижением прозрачности легочной ткани.
Во вторую фазу застоя происходит пропотевание транссудата (жидкой части крови) из сосудов в межуточную ткань и альвеолы, что рентгенологически соответствует картине бронхопневмонии или паренхиматозной пневмонии. В третьей фазе застойной пневмонии возникает выраженный межуточный отек, разрастание фиброзной ткани с последующим развитием пневмосклероза и бурой индурации легкого.
Симптомы застойной пневмонии
Выраженность клинических проявлений застойной пневмонии зависит от степени гемодинамических и вентиляционных расстройств, присоединения воспалительного компонента, тяжести основной патологии.
При застойной пневмонии температура может быть нормальной или субфебрильной; реже отмечается фебрилитет. Характерно появление кашля с отхождением слизистой или слизисто-гнойной мокроты, кровохарканья, нарастающей слабости и одышки, снижение толерантности к физическим нагрузкам.
По времени возникновения застойная пневмония может быть ранней (развиваться в первые 2-3 дня постельного режима) и поздней (развиваться в период от 2 до 6 недели). Ранние застойные пневмонии нередко маскируются симптоматикой основной патологии. Так, при инсульте на первый план выходят нарушения сознания и расстройства дыхания (шумное, аритмичное, клокочущее). При сердечно-сосудистых заболеваниях проявлением застойной пневмонии может являться нарастание признаков сердечной недостаточности.
Застойная пневмония, чаще, чем первичная, сопровождается развитием экссудативного плеврита и перикардита.
Диагностика застойной пневмонии
Распознавание застойной пневмонии затруднено ввиду малоспецифичности клинической симптоматики и преобладания выраженности проявлений основного заболевания. Медицинские специалисты – пульмонологи, кардиологи, неврологи, травматологи – всегда должны помнить о возможности развития застойной пневмонии у пациентов с отягощенным сопутствующим фоном.
Аускультация легких при застойной пневмонии выявляет жесткое дыхание, влажные мелкопузырчатые хрипы в задненижних отделах легких. Доказательными признаками застойной пневмонии являются рентгенологические изменения. Рентгенография легких позволяет обнаружить одно- или двустороннее снижение прозрачности легочных полей, очаговые и фокусные тени, усиление легочного рисунка, линейные тени (линии Керли) в базальных отделах, узелки гемосидерина, расширение тени корней легкого.
Наличие выпота в полости плевры и сердечной сумке уточняют с помощью УЗИ плевральной полости и перикарда. В инструментальной диагностике застойной пневмонии существенную роль играют данные ЭКГ, ЭхоКГ. Изменения показателей периферической крови при застойной пневмонии минимальны: отмечается незначительный лейкоцитоз с нейтрофильным сдвигом, увеличение СОЭ. При микроскопическом исследовании мокроты у пациентов с застойной пневмонией обнаруживаются группы клеток сердечных пороков, содержащих гемосидерин.
Лечение застойной пневмонии
Алгоритм лечения застойной пневмонии включает борьбу с бактериальной инфекций, регуляцию вентиляции и перфузии в легких, уменьшение отека. В комплексной терапии застойной пневмонии применяют антибиотики, отхаркивающие, антиоксидантные, иммуномодулирующие препараты, диуретики, сердечные гликозиды, средства, улучшающие метаболизм сердечной мышцы. Назначается кислородотерапия, массаж спины и грудной клетки, ингаляционная терапия, лечебная гимнастика. Для эвакуации мокроты из трахеобронхиального дерева выполняются санационные бронхоскопии и бронхоальвеолярный лаваж.
При наличии плеврального или перикардиального выпота показано проведение торакоцентеза и пункции перикарда. Параллельно с лечением застойной пневмонии необходима коррекция тех фоновых состояний, которые послужили развитию вторичного воспаления в легких.
Профилактика застойной пневмонии
У пациентов, длительно находящихся на постельном режиме, следует уделять должное внимание предупреждению застойной пневмонии. С этой целью необходима частая смена положения больного, выполнение пациентом активных движений в кровати, дыхательных упражнений. Целесообразно проведение перкуторного массажа грудной клетки, баночного массажа, постановка компрессов и горчичников. Ослабленным пациентам требуется организация сбалансированного, разнообразного и обогащенного витаминами питания.
Застойная пневмония: причины заболевания, основные симптомы, лечение и профилактика
Патологическое состояние, обусловленное развитием вторичных воспалительных процессов легких, которые развиваются на фоне локальных гемодинамических и вентиляционных расстройств.
Причины
Патоморфологической основой развития застойной пневмонии является возникновение застойных явлений в малом круге кровообращения. Гемодинамические расстройства обусловлены развитием нарушения дренажной функции бронхов и легочной вентиляции. В условиях гипостаза и гиповентиляции в бронхах происходит скопление густой и вязкой мокроты, в результате чего отмечается развитие условно-патогенной и патогенной флоры, которая провоцирует развитие застойной пневмонии.
Чаще всего данное заболевание возникает у лиц, которые имеют в анамнезе соматические заболевания, такие как ишемическая болезнь сердца, атеросклероз, атеросклеротический и постинфарктный кардиосклероз, стенокардия, пороки сердца, повышенное артериальное давление, экстрасистолию, мерцательную аритмию, бронхиальную астму, эмфизему легких, бронхоэктатическую болезнь, хронический пиелонефрит, сахарный диабет.
Помимо соматической патологии, развитию застойной пневмонии способствует возраст пациентов старше 60 лет, длительное вынужденное пассивное положение в постели при травмах костей, черепно-мозговых травмах, инсульте, онкозаболеваниях, в послеоперационном периоде, искривлении позвоночника, деформации грудной клетки.
Микробиологическим предрасполагающим фактором застойной пневмонии обычно выступают типичные бактериальные агенты, такие как пневмококки, стрептококки, стафилококки, гемофильная палочка. Застойная пневмония чаще возникает в нижних отделах правого легкого, а в некоторых случаях бывает двусторонней.
Симптомы
Клиническая картина застойной пневмонии зависит от степени гемодинамических и вентиляционных расстройств, присоединения воспалительного компонента и выраженности основной патологии.
При этой патологии довольно часто температура находится в пределах нормы или поднимается до субфебрильных цифр. Типичным является возникновение кашля с отхождением слизистой либо слизисто-гнойной мокроты, выраженной слабости, отдышки, кровохарканья и снижения устойчивости к физическим нагрузкам.
По времени развития застойная пневмония делится на раннюю и позднюю. При раннем развитии заболевания довольно часто на первый план выходят симптомы основного заболевания. Например, при инсульте на первый план выходят нарушения сознания и расстройства дыхания, при сердечнососудистых заболеваниях проявлением заболевания являются нарастание признаков сердечной недостаточности.
В отличие от других видов этой патологии, застойная пневмония сопровождается развитием экссудативного плеврита и перикардита.
Диагностика
Диагностика заболевания осложняется малоспецифичностью клинической симптоматики и преобладанием выраженности проявлений основного заболевания. Для постановки диагноза больному может потребоваться проведение аускультации, рентгенография органов грудной клетки, общий и биохимический анализ крови.
Лечение
Схема лечения застойной пневмонии включает антибактериальную терапию, регуляцию вентиляции и перфузии в легких, уменьшение отека. В комплексной терапии застойной пневмонии применяют антибиотики, отхаркивающие, антиоксидантные, иммуномодулирующие препараты, диуретики, сердечные гликозиды, средства, улучшающие метаболизм сердечной мышцы. Иногда больным необходимо проведение кислородотерапии, массажа спины и грудной клетки, ингаляционной терапии, лечебной гимнастика. Для эвакуации мокроты из трахеобронхиального дерева выполняются санационные бронхоскопии и бронхоальвеолярный лаваж.
Профилактика
Лицам, которые длительно находятся на постельном режиме, следует уделять должное внимание предупреждению застойной пневмонии. Ослабленным пациентам требуется организация сбалансированного, разнообразного и витаминизированного питания.