Артериальная гипертензия при беременности
Артериальная гипертензия при беременности
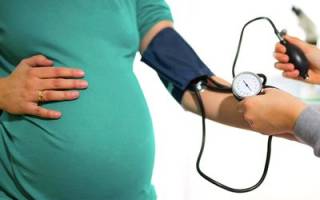
Распространенность артериальной гипертензии при беременности составляет — 8% (у первобеременных — 10%). Артериальная гипертензия при беременности значительно ухудшает прогноз для матери и плода. Дети, рожденные от беременности с гестозом (преэклампсией), имеют повышенный риск развития артериальной гипертензии во взрослом состоянии. Перенесенная преэклампсия и для матери — явный фактор риска развития хронической артериальной гипертензии, а также ожирения, СД и ХЗП.
Классификация
Хроническая артериальная гипертензия (то есть, имевшая место до беременности) — констатируют, если уровни АД превышали 140 /90 мм рт. ст. до начала беременности, или если они выявлены в сроки менее 20 недель гестации, или если они сохраняются более 6 недель после родов.
Гестационная артериальная гипертензия — впервые выявленная в сроки >20 недель гестации при отсутствии протеинурии. Если АД нормализуется в течение 6 недель после родов, то это — транзиторная гестационная артериальная гипертензия; если нет — то это хроническая артериальная гипертензия.
Преэклампсия — артериальная гипертензия, впервые выявленная в сроки >20 недель гестации (возможно и ранее) при наличии протеинурии (>0,3 г/сутки).
Эксперты ESC уровень протеинурии, при котором диагностируют преэклампсия, увеличили с 0,3 г/сутки до 3 г/сутки.
Эклампсия — преэклампсия с судорогами (при отсутствии других причин судорожного синдрома). Судороги могут быть и после родов (в течение первых 2-3 дней или более).
Преэклампсия, сочетанная с хронической артериальной гипертензией (с артериальной гипертензией, имевшей место до беременности). Примерно у 20% женщин с хронической артериальной гипертензией во время беременности развивается преэклампсия.
Диагностика
Артериальное давление необходимо измерять на обеих руках. Разница >10 мм рт. ст. имеется примерно у 8% беременных. Учитывать следует более высокую величину. По данным, в крупном метаанализе, включавшем 34 исследования (61 000 беременных), ДАД >75 мм рт. ст. в сроки 13-20 недель гестации явилось важным критерием риска развития преэклампсии в ходе последующей беременности. У всех беременных (особенно при наличии факторов риска развития артериальной гипертензии/преэклампсии) желателен контроль АД дома. Для ранней диагностики преэклампсии (особенно у женщин с повышенным риском ее развития) и артериальной гипертензии при беременности рекомендуют выполнение суточного мониторирования АД.
Изменения АД при физиологической беременности. Уже на начальном этапе беременности (первые недели) отмечается физиологическое снижение АД (вследствие вазодилатации, обусловленной изменениями функции яичников, гормональной активностью желтого тела, др.). Максимальное снижение АД в норме наблюдают примерно к 20-й неделе гестации. Затем постепенно к сроку родов АД возвращается к исходным (имевшимся до беременности) уровням. Отсутствие физиологического снижения АД на начальных сроках беременности рассматривают как важный фактор риска развития преэклампсии. С ранних сроков беременности увеличивается СКФ, снижаются уровни мочевины и креатинина. К родам эти показатели возвращаются к исходным значениям.
Лечение
Лечение артериальной гипертензии при беременности при возникновении преэклампсии и эклампсии подробно рассмотрено в соответствующих статьях (переходите по ссылкам).
Лечение артериальной гипертензии при лактации
Разрешенные препараты
Для лечения артериальной гипертензии при лактации разрешены следующие антигипертензивные препараты:
Также возможен прием диуретиков (гидрохлоротиазид, хлорталидон, фуросемид, торасемид) и β-адреноблокатора празозина, однако есть указания, что все они при использовании в высоких дозах могут уменьшать образование грудного молока. Вопрос о безопасности применения при лактации нифедипина и верапамила продолжает обсуждаться (ряд специалистов считают их использование возможным, особенно при гипертонических кризах, однако компании-производители упоминают лактацию в числе противопоказаний).
Запрещенные препараты
Кормящим не следует рекомендовать прием:
- метилдофа,
- индапамида,
- амилорида,
- спиронолактона,
- эплеренона,
- амлодипина,
- лерканидипина,
- всех сартанов.
Болезни сердца
iserdce
Причины артериальной гипертензии при беременности
Повышение артериального давления приводит к возрастанию нагрузки на мышцу сердца и риску разрыва артерий головного мозга. При длительном течении это заболевание сопровождается необратимыми изменениями, которые затрагивают, в первую очередь, миокард. Особенно опасно развитие гипертензии при беременности, так как это может нанести непоправимый вред малышу, а также привести к различным изменениям со стороны организма женщины.
Причины повышения давления при беременности
Частота повышения давления в период вынашивания достигает 8%, что является существенной цифрой и значительно превышает это значение у молодых женщин.
Развитие гипертензии при беременности может возникать по нескольким причинам:
- повышение объема циркулирующей крови за счет формирования дополнительного круга кровообращения;
- увеличение частоты сердечных сокращений;
- повышение внутрибрюшного давления и смещение диафрагмы и органов средостения, в том числе сердца;
- увеличение массы беременной.
Помимо физиологических причин, предрасполагающих к повышению давления в этот период, существуют и различные патологические изменения:
- нарушение выведения жидкости вследствие дисфункции почек;
- нейрогенные нарушения и обострение ВСД;
- тиреотоксикоз и другие гормональные нарушения;
- обострение или развитие системных и иммунных заболеваний.
В большинстве случаев повышение давления является проявлением вялотекущей гипертонической болезни или позднего токсикоза.
Классификация
Гипертензия при беременности может быть нескольких типов:
- Адаптивная, которая возникает как реакция компенсации при нарушении кровоснабжения некоторых органов. Ее регистрируют обычно после 20 недели беременности.
- Преэклампсия и эклампсия сопровождаются не только повышением цифр давления, но и нарушением работы почек (нефропатия и протеинурия) и появлением периферических отеков.
- Гипертензия, которая напрямую не связана с беременностью. Она регистрируется еще до периода вынашивания или на ранних сроках и сохраняется более полутора месяцев после родов.
- Смешанная форма возникает в тех случаях, когда на хроническую гипертонию наслаивается поздний гестоз.
В зависимости от конкретного вида заболевания будут различаться подходы к лечению.
Симптомы
При беременности и артериальной гипертензии клиническая картина, в первую очередь, определяется степенью повышения давления и выраженностью нарушения кровоснабжения органов. Чаще всего женщины жалуются на:
- головную пульсирующую боль;
- дискомфорт в груди в области сердца;
- аритмию, обычно учащенное сердцебиение;
- слабость и утомляемость;
- чувство нехватки кислорода, чаще возникающее во время нагрузки;
- нарушение зрения, снижение его остроты и появление мушек и ярких точек, что связано со вторичным повреждением сетчатого слоя;
- шум или звон в ушах;
- нарушение кровотока в конечностях, их онемение и похолодание;
- носовые кровотечения.
Если повышение давления является следствием преэклампсии, то развиваются выраженные отеки нижних конечностей, которые могут распространиться и на переднюю брюшную стенку. На поздних стадиях заболевания нередко возникает боль в голове и даже эпилептиформные припадки, сопровождающиеся потерей сознания.
Диагностика
Артериальная гипертензия и беременность могут существовать изолированно, а также быть связанными. Чтобы установить причинно-следственные связи необходимо измерять давление на каждом приеме у гинеколога, начиная с ранних сроков. В случае же его повышения (хотя бы однократного), следует обязательно провести полное обследование, чтобы установить возможную причину.
Основными методами диагностики гипертензии являются:
- Суточный мониторинг, когда происходит автоматическое определение давления на протяжении 24 часов. Измерения выполняются через определенный промежуток времени (обычно днем 15 минут, ночью полчаса). Если установлено стойкое повышение более 139/90 мм рт. ст., то выставляют диагноз гипертензии.
- УЗИ почек необходимо выполнить, чтобы исключить хронические их заболевания, которые могли бы служить причиной задержки жидкости в организме.
- ЭХО-КГ сердца проводят при необходимости только в случаях подозрения на вторичные изменения миокарда.
- Анализ мочи и крови позволяет выявить нарушения их состава.
- ЭКГ выполняют обязательно, так как при этом можно диагностировать различные изменения со стороны сердца, в том числе и аритмию.
Желательно также, чтобы беременную с повышением давления осмотрел офтальмолог. Это важно для определения тактики ведения родов или беременности. В случае измененных сосудов глазного дна чаще выполняют кесарево сечение, так как по время естественных родов давление может значительно повышаться и приводить к разрыву сосудов и кровоизлиянию.
Тактика ведения беременных с гипертензией изменяется при высоких цифрах давления и поражении органов. В некоторых случаях выполняют плановое кесарево сечение.
Возможные осложнения
На фоне артериальной гипертензии и беременности нередко возникают различного рода осложнения, вероятность которых зависит от степени повышения системного давления. Со стороны ребенка могут возникнуть:
- преждевременные роды или выкидыш;
- полная или частичная отслойка плаценты;
- внутриутробная гибель плода;
- гипотрофия и внутриутробная задержка роста;
- кислородное голодание малыша.
У беременной также развиваются различные осложнения. Чаще всего возникает геморрагический инсульт, массивное кровотечение, ишемия сердца.
Лечение
В случае гипертензии при беременности принимать можно далеко не все препараты, потому что это может плохо повлиять на состояние малыша. Если давление повышенно незначительно, обычно удается добиться результатов путем использования лекарств на основе растений.
При тяжелом или же осложненном течении заболевания необходимо прибегать к помощи гипотензивных препаратов. Среди них следует отдавать предпочтение лекарствам с длительным периодом действия, которые оказывают минимальное влияние на плод. Обычно назначают какой-либо представитель из группы бета-блокаторов, ингибиторов кальциевых каналов или центрального действия (альфа-миметики). Не рекомендуется применять при беременности мочегонные, ингибиторы АПФ, а также антогонисты ангиотензиновых рецепторов.
Принимать при беременности можно далеко не все гипотензивные препараты, поэтому консультация специалиста является обязательной.
Чтобы быстро снизить давления можно принять таблетку лабеталола или нифедипина. В случае стойкого повышения давления, необходимо вызвать скорую, потому что при этом пациентку следует госпитализировать. В больнице с артериальной гипертензией обычно помогает справиться капельница с магнезией. Этот препарат приводит также к снижению тонуса матки.
В некоторых случаях нужно решать вопрос о возможности проведения экстренного родоразрешения путем кесарева сечения. Это следует выполнять при отсутствии эффекта, несмотря на комплексную терапию, ухудшении состояния плода или появлении у женщины признаков поражения органов-мишений.
Однако в большинстве случаев повышение давления во время беременности никак не отражается на течении периода вынашивания, и с гипертензией удается справиться при помощи лекарств. При этом прогноз для малыша и мамы благоприятный.
Артериальная гипертензия при беременности
Артериальная гипертензия – это устойчивое повышение артериального давления выше 140/90 мм рт. ст. Выступает как самостоятельное заболевание и сопутствующий недуг при проблемах почек, надпочечников, при стрессах, приёме некоторых лекарств.
Причины
Состояние беременности может стать предпосылкой для развития артериальной гипертензии, поскольку в этот период организм мамы испытывает дополнительные нагрузки:
- усиливаются обменные процессы;
- увеличивается объём крови;
- возрастает масса тела мамы и ребёнка;
- повышается внутрибрюшное давление;
- меняется гормональный фон;
- образуется дополнительная система кровообращения – плацентарная;
- увеличиваются размеры матки, вследствие чего движения диафрагмы становятся более скованными;положение сердца в грудной клетке изменяется.
К факторам риска возникновения заболевания у будущих мам относят:
- возраст до 20 лет и более 40 лет;
- многоплодная беременность;
- первая беременность;
- ожирение;
- сахарный диабет;
- болезни почек;
- курение;
- низкая двигательная активность;
- сильные стрессы;
- наследственная предрасположенность.
Симптомы
Систолическое (верхнее) артериальное давление повышается до 140 мм рт. ст., диастолическое (нижнее) – до 90 мм рт. ст. Истинная артериальная гипертензия обнаруживается на основании нескольких замеров давления у беременной с перерывом в 4-6 часов.
Общими проявлениями гипертензии у беременных являются:
- длительный рост артериального давления (более 140/90 мм рт. ст);
- сопутствующие признаки, которые говорят о нарушении работы других органов – головокружение, боли в голове, рябь в глазах, отёки.
Прочие признаки болезни зависят от её формы во время беременности:
- Артериальная гипертензия хронического характера
Появляется до беременности и активизируется в первые 20 недель. После родов повышенное давление сохраняется более месяца.
- Гестационная артериальная гипертензия
Возникает после 20-й недели, при этом белок в анализе мочи отсутствует.
Артериальное давление растёт после 20-й недели, в моче обнаруживается белок (протеинурия).
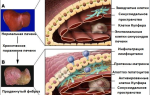
Развивается до 20-й недели. Ему сопутствует протеинурия, усиливающаяся после 20 недель, резкий скачок артериального давления, отёки. Критическими вариантами гестоза являются преэклампсия и эклампсия.
Преэклампсия проявляется головными болями, тошнотой, дискомфортом в эпигастральной области, рябью в глазах, нарушениями сна, ощущениями удушья.
Эклампсия – очень тяжёлая стадия гестоза, проявляющаяся в виде судорог, которые продолжаются примерно 1-2 минуты. После припадка будущая мама находится в состоянии комы или же её сознание восстанавливается.
Диагностика артериальной гипертензии при беременности
Доктор собирает анамнез и выслушивает жалобы будущей мамы. В этом вопросе доктора интересует длительность присутствия повышенного давления, максимальные и нормальные показатели. Учитывается образ жизни, наличие хронических проблем здоровья, в том числе, затрагивающих сердечно-сосудистую систему.
В список прочих врачебных мероприятий входят:
- прослушивание шумов сердца;
- измерение артериального давления;
- общий анализ крови (важен показатель гемоглобина, количество эритроцитов, тромбоцитов, лейкоцитов);
- общий анализ мочи (оценивается функционирование почек);
- электрокардиография (ЭКГ) – проводится оценка работы сердца;
- эхокардиография (ЭхоКГ) – УЗ обследование сердца;
- УЗИ надпочечников, почек и их сосудов;
- УЗИ сосудов – рассматривается состояние артерий;
- осмотр офтальмолога – изучение глазного дна с целью выявления патологии сосудов глаз;консультация гинеколога.
Осложнения
При адекватном и своевременном лечении, отсутствии прочих противопоказаний и проблем здоровья, беременная девушка может выбрать естественный способ родоразрешения.
Осложнениями гипертензии беременных являются преэклампсия и эклампсия, которые несут серьёзную угрозу здоровью ребёнка.
Заболевание может перейти в стадию гипертонического криза, то есть резкого скачка артериального давления.
К числу неблагоприятных последствий артериальной гипертензии во время вынашивания младенца также относят:
- нефросклероз (болезнь почек, вызывающая почечную недостаточность);
- сердечную недостаточность;
- тромбоз сосудов;инсульт;
- гипертрофию миокарда;
- инфаркт миокарда;
- проблемы здоровья глаз.
Со стороны ребёнка данное заболевание чревато развитием патологии сердечно-сосудистой системы.
Лечение
Что можете сделать вы
При ухудшении состояния здоровья беременной девушки незамедлительно следует обратиться к врачу.
Для улучшения самочувствия будущей маме необходимо правильно питаться, соблюдать питьевой режим, больше отдыхать и полноценно высыпаться. Желательно отказаться от пагубных привычек.
Что делает врач
При назначении любых медикаментов врач исходит из принципа безопасности данных лекарств для будущего младенца и максимальной пользы для мамы. Желательно, чтобы лекарственные средства не оказывали влияния на течение беременности и процесс родов. Терапия начинается с введения небольших доз препаратов. При необходимости, они увеличиваются или заменяются на другие, более подходящие средства.
Иногда требуется госпитализация будущей мамы и лечение в условиях стационара.
Профилактика
К мерам профилактики артериальной гипертонии при беременности можно отнести:
- здоровое, полноценное питание;
- контроль за количеством потребляемой соли и жидкости;
- отказ от курения и алкогольных напитков;
- ежедневные прогулки;
- контроль за набором веса;
- своевременная терапия хронических и разовых заболеваний;
- пребывание в стабильном и позитивном эмоциональном состоянии, избегание стрессов, переутомления;
- регулярное посещение лечащего акушера-гинеколога, постановка на учёт по беременности до 12 недель.
Артериальная гипертензия при беременности
Распространенность артериальной гипертензии при беременности составляет — 8% (у первобеременных — 10%). Артериальная гипертензия при беременности значительно ухудшает прогноз для матери и плода. Дети, рожденные от беременности с гестозом (преэклампсией), имеют повышенный риск развития артериальной гипертензии во взрослом состоянии. Перенесенная преэклампсия и для матери — явный фактор риска развития хронической артериальной гипертензии, а также ожирения, СД и ХЗП.
Классификация
Хроническая артериальная гипертензия (то есть, имевшая место до беременности) — констатируют, если уровни АД превышали 140 /90 мм рт. ст. до начала беременности, или если они выявлены в сроки менее 20 недель гестации, или если они сохраняются более 6 недель после родов.
Гестационная артериальная гипертензия — впервые выявленная в сроки >20 недель гестации при отсутствии протеинурии. Если АД нормализуется в течение 6 недель после родов, то это — транзиторная гестационная артериальная гипертензия; если нет — то это хроническая артериальная гипертензия.
Преэклампсия — артериальная гипертензия, впервые выявленная в сроки >20 недель гестации (возможно и ранее) при наличии протеинурии (>0,3 г/сутки).
Эксперты ESC уровень протеинурии, при котором диагностируют преэклампсия, увеличили с 0,3 г/сутки до 3 г/сутки.
Эклампсия — преэклампсия с судорогами (при отсутствии других причин судорожного синдрома). Судороги могут быть и после родов (в течение первых 2-3 дней или более).
Преэклампсия, сочетанная с хронической артериальной гипертензией (с артериальной гипертензией, имевшей место до беременности). Примерно у 20% женщин с хронической артериальной гипертензией во время беременности развивается преэклампсия.
Диагностика
Артериальное давление необходимо измерять на обеих руках. Разница >10 мм рт. ст. имеется примерно у 8% беременных. Учитывать следует более высокую величину. По данным, в крупном метаанализе, включавшем 34 исследования (61 000 беременных), ДАД >75 мм рт. ст. в сроки 13-20 недель гестации явилось важным критерием риска развития преэклампсии в ходе последующей беременности. У всех беременных (особенно при наличии факторов риска развития артериальной гипертензии/преэклампсии) желателен контроль АД дома. Для ранней диагностики преэклампсии (особенно у женщин с повышенным риском ее развития) и артериальной гипертензии при беременности рекомендуют выполнение суточного мониторирования АД.
Изменения АД при физиологической беременности. Уже на начальном этапе беременности (первые недели) отмечается физиологическое снижение АД (вследствие вазодилатации, обусловленной изменениями функции яичников, гормональной активностью желтого тела, др.). Максимальное снижение АД в норме наблюдают примерно к 20-й неделе гестации. Затем постепенно к сроку родов АД возвращается к исходным (имевшимся до беременности) уровням. Отсутствие физиологического снижения АД на начальных сроках беременности рассматривают как важный фактор риска развития преэклампсии. С ранних сроков беременности увеличивается СКФ, снижаются уровни мочевины и креатинина. К родам эти показатели возвращаются к исходным значениям.
Лечение
Лечение артериальной гипертензии при беременности при возникновении преэклампсии и эклампсии подробно рассмотрено в соответствующих статьях (переходите по ссылкам).
Лечение артериальной гипертензии при лактации
Разрешенные препараты
Для лечения артериальной гипертензии при лактации разрешены следующие антигипертензивные препараты:
Также возможен прием диуретиков (гидрохлоротиазид, хлорталидон, фуросемид, торасемид) и β-адреноблокатора празозина, однако есть указания, что все они при использовании в высоких дозах могут уменьшать образование грудного молока. Вопрос о безопасности применения при лактации нифедипина и верапамила продолжает обсуждаться (ряд специалистов считают их использование возможным, особенно при гипертонических кризах, однако компании-производители упоминают лактацию в числе противопоказаний).
Запрещенные препараты
Кормящим не следует рекомендовать прием:
- метилдофа,
- индапамида,
- амилорида,
- спиронолактона,
- эплеренона,
- амлодипина,
- лерканидипина,
- всех сартанов.