Безболевая ишемия миокарда лечение
Коварная и опасная: безболевая форма ишемической болезни сердца
Нетрудно определить симптомы ишемической болезни сердца: резкие боли, одышка, стенокардия. Но иногда это заболевание приобретает более коварную, безболезненную форму. Как выявить и лечить безболевую ишемию миокарда и какие могут быть осложнения этого заболевания?
Общая характеристика
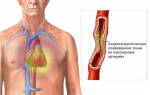
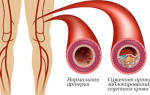
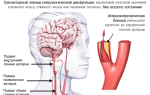
Ишемия является недостаточным снабжением кровью мышечной ткани сердца и вызывает её омертвение. Это часто происходит из-за проблем с сосудами, например, при спазме или закупорке их холестериновой бляшкой.
Когда такое нарушение происходит резко, организм немедленно реагирует: человек чувствует боль, изменения пульса и общее ухудшение самочувствия. Но картина резко отличается, если такой дефицит появляется постепенно. Из-за того, что изначально положение не является критическим, организм снова и снова подстраивается под эти изменения. Постепенно, шаг за шагом, сердце привыкает к такому состоянию и не реагирует, даже когда ситуация становится действительно опасной.
Причины
Причины безболевой ИБС такие же, как и у ярко выраженной формы этой болезни. К ним относятся:
- Курение. На пачках сигарет не зря пишут о вреде никотина для сердца. Это вещество повышает вязкость крови, из-за чего сердцу сложнее её качать, а если просвет сосуда сужен, он легко закупоривается сгустком тромбоцитов.
- Неправильное питание. Чрезмерная склонность к жирной пище повышает риск развития атеросклероза.
- Сахарный диабет. Неспособность организма правильно перерабатывать жиры приводит к тому, что на стенках сосудов оседают холестериновые «хлопья».
- Малоподвижный образ жизни. Без нагрузки сердечная мышца ослабевает и ей сложнее выполнять свою функцию.
- Черты характера. Исследования показали, что от ИБС чаще страдают не слабые и нервозные, а сильные, энергичные и честолюбивые люди. Раздражительность – тоже опасная черта, как и привычка затаивать обиды.
- Стрессы и отношение к ним. Склонность к переживаниям повышает риск развития атеросклероза.
- Генетическая предрасположенность. Если у кого-то из родителей была безболевая ИБС, высока вероятность появления её у детей.
Симптомы безболевой ишемии миокарда
Патология опасна тем, что её симптомы легко не заметить и они не являются специфическими:
- едва заметная усталость;
- редкие проявления одышки после подъёма по лестнице;
- слабое покалывание в груди после большой нагрузки;
- беспричинная депрессия, вялость и апатия.
Диагностика
Чтобы подтвердить или опровергнуть диагноз, понадобится помощь специалиста. Он составит клиническую картину, расспросит об образе жизни, проанализирует, нет ли генетической предрасположенности и, если нужно, назначит следующие процедуры:
- УЗИ. Звуковые волны из датчика, расположенного на груди пациента, отражаясь от сердечной мышцы, создают ее видеоизображение. Это позволяет изучить состояние мышцы и сосудов. При ишемии левый желудочек будет увеличен, а его способность сокращаться ухудшается.
- ЭКГ. Кардиограмма позволяет исследовать частоту и характер сердечных сокращений. С его помощью можно выявить стенокардию, которая обычно сопровождает ИБС. Это непросто, так как изменения на кардиограмме будут заметны только в момент приступа.
- Суточное сканирование. Запись ведётся в течение дня, при этом больной ведёт обычную жизнь. Потом данные снимаются и просматриваются по времени суток.
- Исследование с нагрузкой. Иногда врачи создают стрессовую ситуацию, чтобы убедиться, что в таких условиях сердце продолжает работать нормально. Пациенту могут предложить подниматься и спускаться по лестнице до или во время обследования, крутить педали велотренажёра, ходить и бегать по беговой дорожке. Если по каким-либо причинам (например, из-за сопутствующих заболеваний) такой вид нагрузки невозможен, её создают с помощью медикаментов, которые влияют на работу сердца.
- Ядерное сканирование. Это обследование назначают, чтобы дифференцировать ишемию от других болезней. В кровь пациента вводится контрастное ядерное вещество, которое делает её видимой для рентген-аппарата. Это позволяет наблюдать за циркуляцией крови. Если ишемия есть, на рентген-обследовании будет тёмное пятно в районе сердца – это скопление крови, которая не может добраться к сердцу в необходимом количестве.
- Лабораторные исследования. У пациента берётся кровь на анализ. Его результаты покажут высокий уровень лейкоцитов и скорости оседания эритроцитов. Биохимический анализ нужен для определения уровня холестерина в целом и «плохого» в отдельности. Оценить риск ишемии и других болезней, связанных с атеросклерозом, помогает уровень гормона инсулина в крови.
Лечение безболевой ишемии сердца
Лечение может включать в себя:
Изменение образа жизни
Это понадобится в любом случае, какой бы план лечения не назначил врач:
- Физическая активность. Включает в себя не только специальные упражнения, но и само отношение к физкультуре: необходимо осознавать её важность и искать возможность размяться в любое удобное время. Даже если работа подразумевает неподвижность, можно добираться до неё пешком частично или полностью, постараться во время рабочего дня отвлекаться, чтобы сделать пару простых упражнений.
- Правильное питание. Требуется пересмотреть привычки питания, отказаться от фастфуда, жирной, копченой и соленой пищи, алкоголя. Врач порекомендует диету, которая поможет не только избавиться от лишнего веса, если он есть, но и нормализовать уровень холестерина в крови, а также снабдить сердце необходимыми минералами.
- Работа над собой. Вероятно, потребуется изменить и взгляды на жизнь: избавиться от лишнего честолюбия, меньше требовать от себя и ожидать от других. Чтобы достигать своих целей, нужно быть здоровым, а для этого порой нужно спокойнее к этим целям относиться.
Медикаментозное лечение
Иногда одной лишь коррекции образа жизни уже недостаточно и требуется лекарственная терапия. Она направлена на достижение сразу нескольких целей.
- Разжижение крови. Это улучшает её циркуляцию, ей проще достигать сердца и снабжать его кислородом.
- Расширение сосудов. Препараты снимают спазм сосудов, они расширяются и это снижает риск их закупорки.
- Антиишемические препараты уменьшают потребность миокарда в кислороде.
- Препараты для снижения давления. Если давление повышено, сосуды травмируются, что ухудшает ситуацию.
- Гипохолестеринемические препараты снижают уровень холестерина в крови, что уменьшает количество тромбов на стенках сосудов.
Хирургическое вмешательство
Операция подразумевает улучшение кровотока хирургическим путём без устранения первопричины ишемии. Возможны такие виды вмешательств:
- Коронарная ангиопластика. Это малоинвазивная процедура. Через бедренную артерию вводится стент, который в этот момент похож на сдувшийся баллончик. Когда он достигает места, где просвет сужен, баллончик расширяется и в сосуде устанавливается проволочный каркас. Это позволяет сохранять просвет необходимого диаметра.
- Коронарное шунтирование – более серьёзная операция, которая проводится на открытом сердце. Назначают её редко, в случаях, когда остальные методы показали себя неэффективными. Во время операции создаётся обходное русло из сосудов, которые позволяют крови достигать сердца, минуя поражённый участок сосуда.
Прогноз
Если не отнестись серьёзно к лечению безболевой ишемии, это может привести к нежелательным последствиям. Первое – хроническая сердечная недостаточность, которая не позволяет вести активный образ жизни и работать физически, а со временем накладывает всё больше ограничений на жизнь пациента.
Если в определённый момент организм начинает реагировать на происходящие в нем изменения, появляются боли за грудиной, одышка, головокружение. Это тоже снижает качество жизни.
Если лечение начато вовремя, а образ жизни вошел в правильное русло, прогнозы в целом положительные при условии, что рекомендации соблюдаются на протяжении всей жизни. Часто те, кто придерживается такого образа жизни из-за ИБС, здоровее и выносливее тех, кто не имеет такого диагноза.
Профилактика
Предупредительные меры включают в себя отказ от употребления табака (в том числе и пассивного курения), сведение к минимуму приёма алкоголя и вредной пищи. Регулярные физические нагрузки помогут укрепить сердечную мышцу и избежать лишнего веса.
Хотя безболевая ишемия миокарда не имеет явных симптомов, её можно выявить диагностическими процедурами и держать под контролем с помощью здорового образа жизни и лекарств.
Коварная и опасная: безболевая форма ишемической болезни сердца
Нетрудно определить симптомы ишемической болезни сердца: резкие боли, одышка, стенокардия. Но иногда это заболевание приобретает более коварную, безболезненную форму. Как выявить и лечить безболевую ишемию миокарда и какие могут быть осложнения этого заболевания?
Общая характеристика
Ишемия является недостаточным снабжением кровью мышечной ткани сердца и вызывает её омертвение. Это часто происходит из-за проблем с сосудами, например, при спазме или закупорке их холестериновой бляшкой.
Когда такое нарушение происходит резко, организм немедленно реагирует: человек чувствует боль, изменения пульса и общее ухудшение самочувствия. Но картина резко отличается, если такой дефицит появляется постепенно. Из-за того, что изначально положение не является критическим, организм снова и снова подстраивается под эти изменения. Постепенно, шаг за шагом, сердце привыкает к такому состоянию и не реагирует, даже когда ситуация становится действительно опасной.
Причины
Причины безболевой ИБС такие же, как и у ярко выраженной формы этой болезни. К ним относятся:
- Курение. На пачках сигарет не зря пишут о вреде никотина для сердца. Это вещество повышает вязкость крови, из-за чего сердцу сложнее её качать, а если просвет сосуда сужен, он легко закупоривается сгустком тромбоцитов.
- Неправильное питание. Чрезмерная склонность к жирной пище повышает риск развития атеросклероза.
- Сахарный диабет. Неспособность организма правильно перерабатывать жиры приводит к тому, что на стенках сосудов оседают холестериновые «хлопья».
- Малоподвижный образ жизни. Без нагрузки сердечная мышца ослабевает и ей сложнее выполнять свою функцию.
- Черты характера. Исследования показали, что от ИБС чаще страдают не слабые и нервозные, а сильные, энергичные и честолюбивые люди. Раздражительность – тоже опасная черта, как и привычка затаивать обиды.
- Стрессы и отношение к ним. Склонность к переживаниям повышает риск развития атеросклероза.
- Генетическая предрасположенность. Если у кого-то из родителей была безболевая ИБС, высока вероятность появления её у детей.
Симптомы безболевой ишемии миокарда
Патология опасна тем, что её симптомы легко не заметить и они не являются специфическими:
- едва заметная усталость;
- редкие проявления одышки после подъёма по лестнице;
- слабое покалывание в груди после большой нагрузки;
- беспричинная депрессия, вялость и апатия.
Диагностика
Чтобы подтвердить или опровергнуть диагноз, понадобится помощь специалиста. Он составит клиническую картину, расспросит об образе жизни, проанализирует, нет ли генетической предрасположенности и, если нужно, назначит следующие процедуры:
- УЗИ. Звуковые волны из датчика, расположенного на груди пациента, отражаясь от сердечной мышцы, создают ее видеоизображение. Это позволяет изучить состояние мышцы и сосудов. При ишемии левый желудочек будет увеличен, а его способность сокращаться ухудшается.
- ЭКГ. Кардиограмма позволяет исследовать частоту и характер сердечных сокращений. С его помощью можно выявить стенокардию, которая обычно сопровождает ИБС. Это непросто, так как изменения на кардиограмме будут заметны только в момент приступа.
- Суточное сканирование. Запись ведётся в течение дня, при этом больной ведёт обычную жизнь. Потом данные снимаются и просматриваются по времени суток.
- Исследование с нагрузкой. Иногда врачи создают стрессовую ситуацию, чтобы убедиться, что в таких условиях сердце продолжает работать нормально. Пациенту могут предложить подниматься и спускаться по лестнице до или во время обследования, крутить педали велотренажёра, ходить и бегать по беговой дорожке. Если по каким-либо причинам (например, из-за сопутствующих заболеваний) такой вид нагрузки невозможен, её создают с помощью медикаментов, которые влияют на работу сердца.
- Ядерное сканирование. Это обследование назначают, чтобы дифференцировать ишемию от других болезней. В кровь пациента вводится контрастное ядерное вещество, которое делает её видимой для рентген-аппарата. Это позволяет наблюдать за циркуляцией крови. Если ишемия есть, на рентген-обследовании будет тёмное пятно в районе сердца – это скопление крови, которая не может добраться к сердцу в необходимом количестве.
- Лабораторные исследования. У пациента берётся кровь на анализ. Его результаты покажут высокий уровень лейкоцитов и скорости оседания эритроцитов. Биохимический анализ нужен для определения уровня холестерина в целом и «плохого» в отдельности. Оценить риск ишемии и других болезней, связанных с атеросклерозом, помогает уровень гормона инсулина в крови.
Лечение безболевой ишемии сердца
Лечение может включать в себя:
Изменение образа жизни
Это понадобится в любом случае, какой бы план лечения не назначил врач:
- Физическая активность. Включает в себя не только специальные упражнения, но и само отношение к физкультуре: необходимо осознавать её важность и искать возможность размяться в любое удобное время. Даже если работа подразумевает неподвижность, можно добираться до неё пешком частично или полностью, постараться во время рабочего дня отвлекаться, чтобы сделать пару простых упражнений.
- Правильное питание. Требуется пересмотреть привычки питания, отказаться от фастфуда, жирной, копченой и соленой пищи, алкоголя. Врач порекомендует диету, которая поможет не только избавиться от лишнего веса, если он есть, но и нормализовать уровень холестерина в крови, а также снабдить сердце необходимыми минералами.
- Работа над собой. Вероятно, потребуется изменить и взгляды на жизнь: избавиться от лишнего честолюбия, меньше требовать от себя и ожидать от других. Чтобы достигать своих целей, нужно быть здоровым, а для этого порой нужно спокойнее к этим целям относиться.
Медикаментозное лечение
Иногда одной лишь коррекции образа жизни уже недостаточно и требуется лекарственная терапия. Она направлена на достижение сразу нескольких целей.
- Разжижение крови. Это улучшает её циркуляцию, ей проще достигать сердца и снабжать его кислородом.
- Расширение сосудов. Препараты снимают спазм сосудов, они расширяются и это снижает риск их закупорки.
- Антиишемические препараты уменьшают потребность миокарда в кислороде.
- Препараты для снижения давления. Если давление повышено, сосуды травмируются, что ухудшает ситуацию.
- Гипохолестеринемические препараты снижают уровень холестерина в крови, что уменьшает количество тромбов на стенках сосудов.
Хирургическое вмешательство
Операция подразумевает улучшение кровотока хирургическим путём без устранения первопричины ишемии. Возможны такие виды вмешательств:
- Коронарная ангиопластика. Это малоинвазивная процедура. Через бедренную артерию вводится стент, который в этот момент похож на сдувшийся баллончик. Когда он достигает места, где просвет сужен, баллончик расширяется и в сосуде устанавливается проволочный каркас. Это позволяет сохранять просвет необходимого диаметра.
- Коронарное шунтирование – более серьёзная операция, которая проводится на открытом сердце. Назначают её редко, в случаях, когда остальные методы показали себя неэффективными. Во время операции создаётся обходное русло из сосудов, которые позволяют крови достигать сердца, минуя поражённый участок сосуда.
Прогноз
Если не отнестись серьёзно к лечению безболевой ишемии, это может привести к нежелательным последствиям. Первое – хроническая сердечная недостаточность, которая не позволяет вести активный образ жизни и работать физически, а со временем накладывает всё больше ограничений на жизнь пациента.
Если в определённый момент организм начинает реагировать на происходящие в нем изменения, появляются боли за грудиной, одышка, головокружение. Это тоже снижает качество жизни.
Если лечение начато вовремя, а образ жизни вошел в правильное русло, прогнозы в целом положительные при условии, что рекомендации соблюдаются на протяжении всей жизни. Часто те, кто придерживается такого образа жизни из-за ИБС, здоровее и выносливее тех, кто не имеет такого диагноза.
Профилактика
Предупредительные меры включают в себя отказ от употребления табака (в том числе и пассивного курения), сведение к минимуму приёма алкоголя и вредной пищи. Регулярные физические нагрузки помогут укрепить сердечную мышцу и избежать лишнего веса.
Хотя безболевая ишемия миокарда не имеет явных симптомов, её можно выявить диагностическими процедурами и держать под контролем с помощью здорового образа жизни и лекарств.
Лечение безболевой ишемии миокарда
Несмотря на то, что наличие безболевой ишемии миокарда (ББИМ) или «немой» ишемии миокарда (согласно англоязычной терминологии – «silent myocardial ischemia») существенно увеличивает риск осложнений и смерти, особенно у лиц с установленной ишемической болезнью сердца (ИБС), оптимальное лечение этого состояния до сих пор разработано недостаточно.
По современным представлениям, такое лечение в первую очередь определяется формой ИБС, на фоне которой развилась безболевая ишемия миокарда [1, 2, 3, 7].
Лечение безболевой ишемии миокарда І типа (по классификации Cohn)
Как показало исследование SWISSI I (Swiss Interventional Study on Silent Ischaemia type I), у лиц с безболевой ишемией миокарда на фоне бессимптомной ИБС (І тип ББИМ), выявленной тестами с физической нагрузкой (велоэргометрией) и верифицированной по данным стресс-эхокардиографии, перфузионной сцинтиграфии миокарда либо радионуклидной вентрикулографии, проведение антиишемической терапии (в дополнение к коррекции факторов риска ИБС) позволяет значительно улучшить прогноз [5].
Так, за 11,2±2,2 года наблюдения суммарная частота развития сердечно-сосудистой смерти, нефатального инфаркта миокарда и острых коронарных синдромов, требовавших реваскуляризации и госпитализации, в группе антиишемической терапии составила 12%, в то время как в группе, где проводилась только коррекция факторов риска – 61%.
Антиишемическая терапия включала бета-адреноблокатор бисопролол в дозе 5-10 мг/сутки; антагонист кальция амлодипин в дозе 5-10 мг/сутки; молсидомин (нитратоподобный препарат) в дозе 4-12 мг дважды в день либо их комбинации.
Лечение начиналось с монотерапии одним из препаратов, при сохранении безболевой ишемии миокарда при велоэргометрии через 1 месяц доза препарата увеличивалась, при сохранении ББИМ через 3 месяца добавлялся ещё один препарат и т.д. Кроме этого, все пациенты данной группы получали аспирин в дозе 100 мг/сутки.
Коррекция факторов риска ишемической болезни сердца, проводившаяся в обеих группах, включала оптимизацию диеты, нормализацию массы тела, прекращение курения, регулярные физические упражнения и, при необходимости, – медикаментозную терапию гиперхолестеринемии (статины), сахарного диабета (антидиабетические препараты для приёма внутрь), артериальной гипертензии (ингибиторы ангиотензинпревращающего фермента).
Наиболее оптимальной антиишемической комбинацией было признано сочетание бета-адреноблокатора с дигидропиридиновым антагонистом кальция длительного действия. Такое сочетание по антиишемической эффективности превосходило монотерапию каждым из изученных препаратов [5].
Лечение безболевой ишемии миокарда ІІ типа (по классификации Cohn)
Ко второму типу ББИМ относятся эпизоды безболевой ишемии миокарда, выявленные при амбулаторном (холтеровском) мониторировании электрокардиограммы (ЭКГ), либо при проведении тестов с физической нагрузкой у лиц с ранее перенесенным документированным инфарктом миокарда.
В этом случае безболевая ишемия миокарда, как правило, не нуждается в верификации другими методами исследования, а препаратами выбора являются бета-адреноблокаторы. В случае их недостаточной эффективности к ним рекомендуют добавлять антагонисты кальция длительного действия дигидропиридинового ряда (амлодипин или др.). Кроме того, такие пациенты нуждаются в пожизненном (при отсутствии противопоказаний) приёме антиагрегантов (аспирин и/или клопидогрель), статинов, ингибиторов ангиотензинпревращающего фермента (ИАПФ), а также агрессивной коррекции факторов риска (см. выше) [3, 7. 8].
Лечение безболевой ишемии миокарда ІІІ типа (по классификации Cohn)
ББИМ при острых коронарных синдромах (включая инфаркт миокарда и нестабильную стенокардию)
Проводится по общим стандартам лечения данных состояний, направленного на восстановление коронарного кровотока: тромболитическая и антиагрегантная терапия, по возможности – ургентная реваскуляризация миокарда (в большинстве случаев – чрескожная баллонная ангиопластика с имплантацией стентов), раннее применение бета-адреноблокаторов, статинов, ИАПФ, коррекция факторов риска.
При сохранении безболевой ишемии миокарда на фоне оптимального медикаментозного лечения по данным амбулаторного мониторирования ЭКГ или тестов с физической нагрузкой в течение 1-2 месяцев после перенесенного острого коронарного синдрома и/или реваскуляризации необходимо проведение коронароангиографии для уточнения необходимости и возможностей плановой хирургической реваскуляризации миокарда (аорто-коронарное шунтирование или чрескожная баллонная ангиопластика с имплантацией стентов) [1, 3, 7].
Все такие пациенты также нуждаются в пожизненном (при отсутствии противопоказаний) приёме препаратов вторичной профилактики ИБС: антиагрегантов (аспирин и/или клопидогрель), статинов, ингибиторов ангиотензинпревращающего фермента (ИАПФ) и агрессивной коррекции факторов риска (см. выше).
ББИМ при стабильной стенокардии
Выявляется при амбулаторном мониторировании ЭКГ либо при проведении тестов с физической нагрузкой у лиц со стабильной стенокардией; в большинстве случаев не требует верификации другими методами исследования.
При сочетании безболевой ишемии миокарда и стабильной стенокардии (симптомной ишемии миокарда) применяются три основные группы антиишемических препаратов (бета-адреноблокаторы, антагонисты кальция длительного действия, нитраты и нитратоподобные вещества), а также их сочетания. Поскольку, по данным ряда исследований, в подавляющем большинстве случаев «пусковым» механизмом развития безболевой ишемии миокарда является увеличение частоты сердечных сокращений (ЧСС), преимущество в такой ситуации имеют бета-адреноблокаторы, а при их непереносимости или наличии противопоказаний к их приёму – урежающие ЧСС антагонисты кальция (верапамил и дилтиазем) [4, 6, 8].
У некоторых пациентов причиной безболевой ишемии миокарда является вазоспазм без изменений ЧСС, при этом предпочтительно назначение длительно действующих антагонистов кальция. Отличить эти два механизма развития ББИМ можно при помощи амбулаторного мониторирования ЭКГ.
Всем пациентам со стабильной стенокардией также показан пожизненный приём препаратов вторичной профилактики ИБС и агрессивная коррекция факторов риска.
При сохранении эпизодов безболевой ишемии миокарда после нескольких месяцев оптимального медикаментозного лечения необходимо проведение коронароангиографии для уточнения необходимости и возможностей плановой хирургической реваскуляризации миокарда, однако в большинстве случаев такая процедура улучшает качество жизни, но не прогноз [4. 9].
ББИМ при вариантной стенокардии (Принцметала)
Выявляется практически во всех случаях только при амбулаторном мониторировании ЭКГ; очень редко – при случайной записи стандартной ЭКГ в покое. Поскольку данный вид стенокардии обусловлен исключительно спазмом крупных коронарных сосудов, бета-адреноблокаторы в данной ситуации противопоказаны. Наиболее эффективным считается назначение антагонистов кальция длительного действия, при необходимости – нитратов. Убедительных данных о влиянии медикаментозного лечения на прогноз при вариантной стенокардии пока не получено. При недостаточной эффективности консервативной терапии иногда применяется имплантация стентов в место спазма коронарной артерии. Поскольку значительный стеноз коронарных артерий у большинства пациентов при вариантной стенокардии отсутствует, однозначных доказательств преимущества такого лечения также пока нет.
Все эти лица тоже нуждаются в агрессивной пожизненной коррекции факторов риска.
«Новые» антиангинальные препараты и безболевая ишемия миокарда
Значение сравнительно недавно появившихся антиангинальных препаратов триметазидина, ивабрадина и ранолазина для лечения безболевой ишемии миокарда изучено недостаточно. Специальные исследования по эффективности терапии ББИМ проводились только для ранолазина и показали обнадёживающие результаты, однако этот препарат в Украине не зарегистрирован и недоступен.
Триметазидин официально рекомендован Европейским и Украинским обществами кардиологов в качестве дополнительного (к бета-адреноблокаторам, антагонистам кальция и нитратам) антиишемического препарата для лечения стабильной стенокардии. Однако нет данных, которые бы могли подтвердить его положительное влияние на прогноз у пациентов как с ББИМ, так и с симптомами стенокардии. Ивабрадин показал определённую эффективность в отношении улучшения прогноза при лечении стенокардии у лиц с сердечной недостаточностью и ЧСС более 70/минуту, однако достоверно неизвестно, насколько эти данные могут быть экстраполированы на всех лиц с безболевой ишемией миокарда.
Чернобривенко А.А.
врач-кардиолог высшей категории, к.м.н.,
зав. Антигипертензивным центром Дарницкого района, г. Киев
Диагностика и лечение безболевой ишемии миокарда
Согласно статистике, безболевая ишемия миокарда представляет собой достаточно распространенное явление, которое есть практически у половины населения.
Сильно опасными для жизни и здоровья человека считаются те состояния, когда в теле имеются нарушения, а человек при этом абсолютно ничего не ощущает, его не беспокоят никакие симптомы. Таким образом, лечение не может назначаться в срок, из-за чего риск летального исхода или опасных осложнений значительно повышается. Одним из таких состояний и считается безболевая ишемия миокарда. При данном заболевании пациент не чувствует никакого дискомфорта, болевых ощущений, однако на электрокардиограмме можно увидеть отчетливые признаки ишемии миокарда.
Некоторые считают, что подобное состояние – это отдельная болезнь, но на самом деле это такая же часть всех ишемических заболеваний. По научным данным, очень большой процент ишемических болезней проходит без особенных симптомов.
Причины
Точные основания возникновения безболевого хода болезни до конца не ясны. Имеются лишь предполагаемые факторы, при которых видно такого рода развитие болезни:
- Перемены степени порога болевых ощущений.
- Сахарный диабет. При данной болезни подвергается деформации вегетативная нервная структура, что способно спровоцировать данную болезнь.
- Артериальная гипертония.
- Факты сердечно-сосудистого риска.
- Атеросклероз артерий венечных.
Существует два типа безболевого протекания болезни:
- полная безболевая ишемия миокарда (ББИМ);
- болевые периодические симптомы в соединении с ББИМ.
Симптоматика
Эта болезнь является опасной именно тем, что человек очень долгое время может иметь проблемы с сердцем и даже не подозревать об этом, так как не ощущает никакой боли. Но можно рассмотреть и иные симптомы в нарушении работы сердца, которые побудят человека обратиться к доктору. Основные признаки данной болезни следующие:
- брадиаритмия или же тахикардия;
- падение артериального давления;
- сильная одышка;
- частая изжога;
- постоянная слабость в левой руке;
- частые экстрасистолы, то есть нарушение ритма сердцебиения (человек ощущает сильный толчок сердца, замирание, тревогу и нехватку кислорода);
- цианоз кожи.
Диагностика
Безболевая ишемия миокарда определяется с помощью инструментальных способов во время особых тестов, которые способны спровоцировать ишемию. Основным признаком подобного состояния можно считать нарушение перфузии, которое можно выявить, метаболизм и сократительную работу миокарда регионального значения, что не будет сочетаться с приступом стенокардии. Чтобы определить ишемию без болевых симптомов, могут использовать несколько вариантов исследования, которые описаны ниже:
- Электрокардиограмма. Наблюдение за деятельностью сердца производится в периоде 24 часов. Это осуществляется носимым портативным аппаратом, который делает соответствующие записи ЭКГ. Все данные о функционировании органа за сутки перенаправляются в персональный компьютер.
- Стресс-ЭхоКГ – это способ, который может проверить деятельность и структуру органа. Он базируется на фиксации сигналов ультразвука импульсов.
- Фармакологические пробы. При этом используется Добутамин и Дипиридамол. Такие медикаменты воздействуют по-разному. Дипиридамол помогает дилатации артерий, коронарных и периферических, отдельных зон миокарда. Добутамин же увеличивает кислород в миокарде.
- Радионуклидное изучение. Такое обследование базируется на том, что в поток крови внедряются радиоиндикаторы с их изображением. Оценить проходимость можно по сердечным полостям и сосудам, их разделению и накоплению в миокарде.
- Чреспищеводная электрокардиостимуляция – стимуляция работы сердца электричеством, которая осуществляется в целях диагностики и лечения. При этом данный способ фиксирует показания ЭКГ, что проводится при помощи электрода, который вставляется в пищевод пациента.
- Пробы с физическими упражнениями. В этом случае диагностики больному предлагают исполнить необходимое количество нагрузок самыми разнообразными методами.
Методы лечения
В связи с тем, что данное заболевание изучено не до конца, единого мнения и метода лечения болезни также нет. Порой безболевая ишемия миокарда лечится альтернативными медикаментами, такими как нитраты или антагонисты кальция. Однако сейчас часто отказываются от такого варианта лечения, так как статистика смертности большая, хотя определенный результат все-таки имеется.
Выбирая то, как будет реализовываться лечение, какими методами и способами, врач должен учитывать, есть ли дополнительные симптомы, и тот факт, что механизм образования и безболевой и болевой формы патологии практически одинаковый. По этой причине принципы лечения должны быть также идентичными. Необходимо тщательно продумать лечение препаратами и немедикаментозными методами. Курс лечения должен нести в себе коррекцию возможных рисков, использование антиангинальных и липидоснижающих препаратов и антиагрегантов. Результативность той или иной терапии проследить достаточно сложно, поэтому необходимо постоянно производить повторные исследования сердца, чтобы оценить, в каком положении оно находится.
Чтобы понять успешность способа лечения, проводились особенные изучения. Показатели говорят о том, что антагонисты и адреноблокаторы имеют положительное влияние и во время ББИМ, и при стенокардии. Было замечено, что Дилтиазем не такой эффективный, когда лечится безболевая ишемия миокарда, в отличие от Метопролола.
Также приемлемыми являются инвазивные способы, такие как шунтирование аортокоронарное и стентирование венечных артерий.