Классификация острой сердечной недостаточности
Сердечная недостаточность классификация и клинические проявления
В практической медицине сердечная недостаточность имеет несколько классификаций. Различают по форме течения процесса, локализации патологии и степени развития заболевания. В любом случае, сердечная недостаточность представляет собой клинический синдром, развивающийся в следствии недостаточной “насосной” функции миокарда, что приводит к неспособности сердца в полной мере восполнять энергетические потребности организма.
По течению различают хроническую и острую форму сердечной недостаточности.
Хроническая сердечная недостаточность.
Данная форма сердечной недостаточности чаще всего является осложнением и следствием какого-то сердечно-сосудистого заболевания. Она является наиболее часто встречающейся и не редко протекает в бессимптомной форме длительное время. Любое заболевание сердца в конечном итоге приводит к снижению его сократительной функции. Обычно, хроническая сердечная недостаточность развивается на фоне инфаркт миокарда, ИБС, кардиомиопатии, артериальной гипертензии или пороков клапанов сердца.
Как показывают статистические данные, именно не лечённая вовремя сердечная недостаточность становится чаще всего причиной смерти больных с заболеванием сердца.
Острая сердечная недостаточность.
Под острой сердечной недостаточностью принято считать внезапно стремительно резко развивающийся процесс – от нескольких дней до нескольких часов. Обычно такое состояние появляется на фоне основного заболевания, при чём не всегда им будет является болезнь сердца или при обострении хронической сердечной недостаточности, а также при отравлении организма кардиотропными ядами (фосфорорганические инсектициды, хинин, сердечные гликозид и так далее).
Острая сердечная недостаточность – это наиболее опасная форма синдрома, которая характеризуется резким снижением сократительной функции миокарда или при застое крови в различных органах.
По локализации различают правожелудочковую и левожелудочковую сердечную недостаточность.
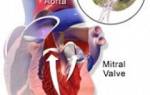
При правожелудочковой недостаточности идёт застой крови в большом круге кровообращения из-за поражения или/и чрезмерной нагрузке правого отдела сердца. Данный тип синдрома как правило типичен для констриктивного перикардита, пороков трёхстворчатого или митрального клапанов, миокардита различной этиологии, тяжёлой формы ИБС, застойной кардиомиопатии, а также как осложнение левожелудочковой недостаточности.
Правожелудочковая сердечная недостаточность проявляется следующими симптомами:
– Набухание шейных вен,
– акроцианоз (синюшность пальцев, подбородка, ушей, кончика носа)
– повышение венозного давления,
– отёчность различной степени, начиная от вечерних отёков ног и до асцита, гидроторакса и гидроперикардита.
– увеличение печени, иногда с болям в правом подреберье.
Левожелудочковая сердечная недостаточность характеризуется застоем крови в малом круге кровообращения, что приводит к нарушению мозгового и/или коронарного кровообращения. Возникает при перегрузке и/или поражении правого сердечного отдела. Данная форма синдрома обычно является осложнением при инфарктах миокарда, гипертонической болезни, миокардите, аортальных пороках сердца, аневризме левого желудочка и прочих поражениях левого отела сердечно-сосудистой системы.
Характерные симптомы левожелудочковой сердечной недостаточности:
– при нарушении мозгового кровообращения характерны головокружение, обмороки, потемнение в глазах;
– при нарушении коронарного кровообращения развивается стенокардия со всеми её симптомами;
– тяжёлая форма левожелудочковой сердечной недостаточности проявляется отёком лёгких или сердечной астмой;
– в некоторых случаях могут сочетаться нарушения коронарного и мозгового кровообращения и соответственно симптомы тоже.
Дистрофическая форма сердечной недостаточности.
Это конечная стадия недостаточности правого желудочка сердца. Проявляется появлением кахексии, то есть истощением всего организма и дистрофическими изменениями кожных покровов, которые проявляются в неестественном блеске кожи, истончении, сглаженности рисунка и излишней дряблости. В тяжёлых случаях процесс доходить до анасарки, то есть тотального отёка полостей тела и кожи. Происходит нарушение в организме водно-солевого баланса. Анализ крови показывает снижение уровня альбуминов.
В некоторых случаях встречается одновременно лево-и право-желудочковая недостаточность. Обычно это встречается при миокардите, когда правожелудочковая недостаточность становится осложнением нелечённой левожелудочковой. Или же при отравлении кардиотропными ядами.
По стадиям развития, сердечная недостаточность разделяется по классификации В.Х. Василенко и Н.Д. Стражеско на следующие группы:
Доклиническая стадия. На этом этапе больные не ощущают каких-то особых изменений в их состоянии и выявляется исключительно при тестировании определёнными аппаратами в состоянии нагрузки.
I начальная стадия проявляется тахикардией, одышкой и быстрой утомляемостью но всё это только при определённой нагрузке.
II стадии характеризуется застойными явлениями в тканях и органах, которые сопровождаются развитием в них обратимых нарушений функций. Здесь различают подстадии:
IIА стадия – не резко выраженные признаки застоя, возникающие только в большом или только в малом круге кровообращения.
IIБ стедия – резко выраженный отёк в двух кругах кровообращения и явными гемодинамические нарушения.
III стадия – К симптомам IIБ сердечной недостаточности присоединяются признаки морфологических необратимых изменений в различных органах по причине длительной гипоксии и белковой дистрофии, а также развития склероза в их тканях (цирроз печени, гемосидероз легких и так далее).
Также существует классификация Нью-Йоркской Ассоциации Кардиологии (NYHA), которая разделяет степени развития сердечной недостаточности исходя отталкиваясь исключительно от принципа функциональной оценки тяжести состояния пациента. При этом, не уточняются гемодинамические и морфологические изменения в обоих кругах кровообращения. В практической кардиологии эта классификация наиболее удобная.
I ФК – Нет ограничения физической активности человека, одышка проявляется при подъёме выше третьего этажа.
II ФК – незначительное ограничение активности, сердцебиение, одышка, утомляемость и прочие проявления возникают исключительно при физической нагрузке обычного типа и более.
III ФК – Симптомы проявляются при самой незначительной физической нагрузке, что приводит к значительному снижению активности. В покое клинических проявлений не наблюдается.
IV ФК – Симптомы СН проявляются даже в состоянии пока и увеличиваются при самых незначительных физических нагрузках.
При формулировке диагноза, лучше всего использовать две последние классификации, так как они дополняют друг друга. При чём, лучше указывать сначала по В.Х. Василенко и Н.Д. Стражеско, а рядом в скобках по NYHA.
Что следует знать о классификации острой сердечной недостаточности
Острая сердечная недостаточность, ОСН – полиэтиологический синдром, при котором происходят глубокие нарушения насосной функции сердца.
Сердце теряет способность обеспечивать кровообращение на уровне, необходимом для поддержания функционирования органов и тканей.
Давайте подробно разберем классификацию острой сердечной недостаточности.
Основные виды
В кардиологии применяют несколько способов классификации проявлений острой сердечно-сосудистой недостаточности. По типу нарушения гемодинамики различают застойную и гипокинетическую острую сердечную недостаточность (кардиогенный шок).
В зависимости от локализации поражения патология подразделяется на правожелудочковую, левожелудочковую и смешанную (тотальную).
Левожелудочковая
При поражениях левого желудочка в малом кругу кровообращения образуется застой. Давление в системе легочной артерии повышается, при повышении давления сужаются легочные артериолы. Внешнее дыхание и насыщение крови кислородом затруднены.
Жидкая часть крови начинает выпотевать в легочную ткань или в альвеолы, развивается интерстициальный отек (сердечная астма) или альвеолярный отек. Сердечная астма — это тоже форма острой недостаточности.
Затруднение дыхания проявляется одышкой, нарастающей до удушья, у некоторых пациентов наблюдается дыхание Чейна-Стокса (прерывистое дыхание с периодическими остановками).
В положении лежа одышка усиливается, больной пытается сидеть (ортопноэ). На ранних стадиях в нижних отделах легких выслушиваются влажные хрипы, переходящие в мелкопузырчатые.
Нарастающая обструкция мелких бронхов проявляется сухими хрипами, удлинением выдоха, симптомами эмфиземы. На альвеолярный отек указывают звонкие влажные хрипы над легкими. В тяжелой стадии дыхание больного становится клокочущим.
Больного мучает сухой кашель, по мере прогрессирования патологического состояния отделяется скудная мокрота, переходящая в пенистую. Мокрота может быть окрашена в розовый цвет.
Показатели АД остаются в пределах нормы или понижаются. Левожелудочковая форма развивается как осложнение ишемической болезни сердца, инфаркта миокарда, аортального порока, артериальной гипертензии.
Правожелудочковая
Острая правожелудочковая недостаточность развивается при пневмотораксе, декомпрессионной болезни, эмболии ствола или ветвей легочной артерии, тотальной пневмонии. При нарушении функций правого желудочка застой образуется в большом круге кровообращения. У больного развивается одышка, на вдохе заметно набухание яремных вен.
Печень увеличивается и уплотняется из-за застоя крови в воротной системе, становится болезненной.
Выступает обильный холодный пот, проявляется акроцианоз и периферические отеки.
По мере прогрессирования отечность распространяется выше, начинается выпот жидкой части крови в брюшную полость – асцит.
У некоторых пациентов нарушается функционирование желудка — развивается застойный гастрит. АД резко понижается вплоть до развития кардиогенного шока. В ответ на прогрессирующую нехватку кислорода в тканях увеличиваются частота дыхания и сердцебиения.
Классы по Киллипу
В основу классификации положены клинические проявления патологии и ее рентгенологические признаки. На основании этих данных выделяют четыре стадии патологии по нарастающей степени тяжести:
- I – признаки сердечной недостаточности не проявляются;
- II – в нижних отделах легочных полей выслушиваются влажные хрипы, проявляются признаки нарушений легочного кровообращения;
- III – влажные хрипы выслушиваются более, чем на половине легочных полей, выраженный отек легких;
- IV – кардиогенный шок, проявляются признаки сужения периферических сосудов, цианоз, систолическое АД понижено до 90 мм рт. ст. и ниже, проступает пот, нарушена выделительная функция почек.
По клинической степени тяжести
Предложена в 2003 году для оценки состояния пациентов при острой декомпенсации хронической сердечной недостаточности. В основу положены симптомы нарушения периферического кровообращения и аускультативные признаки застойных явлений в малом кругу. По этим критериям выделяются четыре класса тяжести состояния:
- I – застойные явления не определяются, периферическая циркуляция крови в норме. Кожные покровы сухие и теплые.
- II – выявляются симптомы застоя крови в легочном круге, видимых признаков нарушения венозного оттока нет. Кожные покровы теплые и влажные.
- III – определяется недостаточность периферического кровообращения без сопутствующего нарушения венозного оттока в малом круге. Кожные покровы сухие и холодные.
- IV – признаки недостаточности периферического кровообращения сопровождаются застойными явлениями в легких.
Возможны несколько клинических вариантов течения патологии:
- Декомпенсированная, развивается как осложнение хронической формы патологии или по иным причинам. Симптомы и жалобы больного соответствуют типичной клинике умеренной ОСН.
- Гипертензивная СН. АД сильно повышено при относительно сохранившейся функции левого желудочка. На рентгеновских снимках признаков отека легких не наблюдается. Симптомы и жалобы пациента типичны для ОСН.
- Отек легких. Проявляется нарушениями ритма и частоты дыхания, в легких выслушиваются хрипы, ортопноэ, газообмен в легких затруднен. На рентгеновских снимках подтверждается скопление жидкости в легких.
- Кардиогенный шок. Крайнее проявление синдрома малого сердечного выброса. Систолическое АД понижается до критических значений, кровоснабжение тканей и органов сильно нарушено. У пациента проявляются симптомы прогрессирующего нарушения функции почек.
- Синдром повышенного сердечного выброса. Сопровождается проявлениями застоя крови в малом круге кровообращения. Конечности больного теплые, возможно понижение АД.
- Правожелудочковая. Объем сердечного выброса понижен, давление в артериальном русле повышено. Повышается давление в яремных венах, застой в воротной системе печени приводит к развитию гепатомегалии.
Любая возможная классификация является в той или иной степени условной и предназначена для упрощения диагностики и выбора тактики лечения в экстренных ситуациях.
Более подробную информацию о сердечной недостаточности вы узнаете из этого видео:
14. Классификация сердечной недостаточности
Классификация сердечной недостаточности по Г. Ф. Лангу, Н. Д. Стражеско, В. Х. Василенко.
Эта классификация была создана в 1953 г. Согласно ей сердечная недостаточность делится на острую и хроническую. Острая недостаточность кровообращения состоит из трех стадий:
1) острой правожелудочковой недостаточности – выраженного застоя крови по большому кругу кровообращения;
2) острой левожелудочковой недостаточности – приступа сердечной астмы, отека легких;
3) острой сосудистой недостаточности – коллапса. Первая стадия – отсутствие субъективных и объективных симптомов в покое. Физическая нагрузка сопровождается появлением одышки, слабости, быстрого утомления, сердцебиения. В покое эти симптомы быстро купируются.
Вторая стадия делится на две подстадии:
1) симптомы одышки, слабости появляются и в покое, но выражены умеренно;
2) признаки сердечной недостаточности, застоя крови по малому и большому кругу кровообращения выражены и в покое. Больные предъявляют жалобы на одышку, усиливающуюся при незначительном физическом напряжении.
Третья стадия – терминальная, конечная, в эту стадию все нарушения в органах и системах достигают максимума. Эти изменения являются необратимыми.
Классификация сердечной недостаточности Нью-йоркской ассоциации кардиологов. Согласно этой классификации сердечная недостаточность подразделяется на четыре функциональных класса в зависимости от нагрузки, которую может выполнять больной. Эта классификация определяет работоспособность больного, его возможность осуществлять определенную активность без появления жалоб, характеризующих сердечную недостаточность.
К 1-му функциональному классу относятся больные с диагнозом заболевания сердца, но не имеющие ограничений физической активности. Поскольку субъективные жалобы отсутствуют, диагноз ставится на основании характерных изменений в нагрузочных пробах.
2– й функциональный класс характеризуется умеренным ограничением физической активности. Это означает, что в состоянии покоя пациенты жалоб не предъявляют. Но ежедневная, привычная нагрузка приводит к появлению у больных одышки, сердцебиения, утомляемости.
3– й функциональный класс. Физическая активность ограничена значительно, несмотря на отсутствие симптомов в состоянии покоя, даже умеренная каждодневная физическая нагрузка приводит к появлению одышки, усталости, сердцебиения.
4– й функциональный класс. Ограничение физической активности достигает максимума, даже в состоянии покоя присутствуют симптомы сердечной недостаточности, при незначительной физической нагрузке они усугубляются. Пациенты стремятся к минимизации ежедневной активности.
15. Клинические формы сердечной недостаточности. Острая и хроническая недостаточность правых отделов сердца
Сердечная недостаточность возникает при невозможности сердца доставлять органам и тканям то количество крови, которое соответствует их запросам. Правожелудочковая недостаточность представляет собой такое состояние, когда правый желудочек не в состоянии осуществлять свою функцию и возникает застой крови по большому кругу кровообращения. Правожелудочковая сердечная недостаточность может быть острой и хронической.
Острая правожелудочковая недостаточность. Причиной возникновения острой правожелудочковой недостаточности могут быть тромбоэмболия легочной артерии, инфаркт миокарда с разрывом межжелудочковой перегородки, миокардит. Нередко острая правожелудочковая недостаточность заканчивается летальным исходом.
Клиническая картина характеризуется внезапным появлением у больного жалоб на загрудинные боли или ощущение дискомфорта, одышку, головокружение, слабость. При осмотре отмечаются диффузный бледный цианоз, набухание шейных вен. Перкуторно определяются увеличение размеров печени, относительной сердечной тупости за счет смещения латерально правой границы сердца. Артериальное давление снижено, при исследовании пульса отмечается тахикардия.
Хроническая правожелудочковая недостаточность развивается постепенно. Причиной ее возникновения могут быть пороки сердца, сопровождающиеся повышением давления в правом желудочке. Когда увеличивается объем крови, поступающий в правый желудочек, его миокард не способен длительное время компенсировать подобное состояние, и тогда развивается хроническая правожелудочковая недостаточность.
Это характерно для конечной стадии таких пороков, как недостаточность митрального клапана, митральный стеноз, стеноз устья аорты, трикуспидальная недостаточность, миокардиты. Повышенная нагрузка на правый желудочек возникает в конечной стадии развития хронического обструктивного бронхита. Хроническая сердечная недостаточность становится основной причиной смерти таких больных.
Клинические проявления развиваются постепенно. Появляются жалобы больных на одышку, сердцебиение – вначале при физической нагрузке, а затем и в покое, ощущение тяжести в правом подреберье, слабость, быструю утомляемость, нарушение сна. При осмотре больные выглядят худыми, имеют цианотичный оттенок кожи, отмечаются набухание шейных вен, усиливающееся в горизонтальном положении тела, отеки. Отеки при сердечной недостаточности вначале локализуются на нижних конечностях и возникают к концу дня, уменьшаясь после ночного сна. При прогрессировании процесса отеки могут распространяться на полости тела, возникают асцит, гидроторакс. Перкуторно определяют увеличение размеров печени, расширение границ относительной сердечной тупости вправо. При аускультации выявляют приглушенность сердечных тонов, учащение сердечного ритма, иногда выслушивается трехчленный ритм галопа.
Классификация острая сердечная недостаточность
Виды острой сердечной недостаточности. Классификация Киллипа.
Больные с острой сердечной недостаточностью могут иметь одно из перечисленных клинических состояний:
• острая декомпенсация сердечной недостаточности (впервые возникшая сердечная недостаточность или декомпенсация ХСН) с клиническими проявлениями ОСН, которые выражены умеренно и не являются признаками КШ, ОЛ или гипертонического криза,
• гипертоническая сердечная недостаточность — признаки и симптомы сердечной недостаточности сопровождаются высоким АД и относительно сохраненной функцией ЛЖ с рентгенологическими признаками острого ОЛ,
• отек легких (подтвержденный рентгенологически), сопровождающийся тяжелым дистресс синдромом легких, с появлением хрипов в легких и ортопноэ, сатурацией кислорода (Sa02 менее 90%) на воздухе до течения,
• кардиогенный шок — признак нарушения перфузии тканей (САД менее 90 мм рт ст, низкий диурез менее 0,5 мл/кг ч, частота пульса более 60 уд/мин), вызванный СН после коррекции преднагрузки с признаками или без признаков застойных явлений в жизненно важных органах;
• сердечная недостаточность из-за высокого сердечного выброса, обычно с высокой ЧСС (вследствие аритмий, тиреотоксикоза, анемий), с теплыми периферическими отделами, легочным застоем и иногда с низким АД (как при септическом шоке).
Классификация Киллипа применяется в основном для определения клинической степени тяжести повреждения миокарда на фоне ИМ: К I — нет клинических признаков СН или сердечной декомпенсации; К II — имеется СН (влажные хрипы преимущественно в нижних легочных полях, ритм галопа, наличие легочной венозной гипертонии); КIII — тяжелая СН (истинный ОЛ с влажными хрипами по всем легочным полям); КIV — кардиогенный шок (САД менее 90 мм рт. ст. и признаки периферической вазоконстрикции — олигоурия, цианоз, потоотделение).
Оглавление темы «Нарушения ритма. Острая сердечная недостаточность.»:
Рубрики: Семейная медицина/Терапия. Медицина неотложных состояний
Версия для печати
У пациента с острой сердечной недостаточностью может определяться одно из нижеприведенных состояний:
I. Острая декомпенсированная сердечная недостаточность (de novo или как декомпенсация ХСН) с характерными жалобами и симптомами ОСН, которая является умеренной и не отвечает критериям кардиогенного шока, отека легких или гипертонического криза.
II. Гипертензивная сердечная недостаточность. жалобы и симптомы СН сопровождают высокое АД с относительно сохраненной функцией ЛЖ. При этом на рентгенографии органов грудной клетки нет признаков отека легких.
III. Отек легких (подтвержденный при рентгенографии органов грудной клетки) сопровождается тяжелым нарушением дыхания, ортопноэ, хрипами в легких, при этом степень насыщения крови кислородом до лечения, как правило, менее 90 %.
IV. Кардиогенный шок — недостаточная перфузия жизненно важных органов и тканей, вызванная снижением насосной функции сердца после коррекции преднагрузки. Относительно параметров гемодинамики на сегодня нет четких определений данного состояния, которое отображает расхождение в распространенности и клинических исходах при данном состоянии. Однако кардиогенный шок обычно характеризуется снижением АД (САД 30 мм рт.ст.) и/или низким объемом экскреции мочи независимо от наличия застойных явлений в органах. Кардиогенный шок является крайним проявлением синдрома малого выброса.
V. СН при высоком сердечном выбросе характеризуется повышенным МОК при обычно повышенной ЧСС (вследствие аритмий, тиреотоксикоза, анемии, болезни Педжета, ятрогенных и других механизмов), теплыми конечностями, застоем в легких и иногда сниженным АД (как при септическом шоке).
VI. Правожелудочковая сердечная недостаточность характеризуется синдромом малого сердечного выброса вследствие насосной несостоятельности ПЖ (поражение миокарда или высокая нагрузка — ТЭЛА и т.п.) с повышением венозного давления в яремных венах, гепатомегалией и артериальной гипотензией.
Классификация по Киллипу основана на клинической симптоматике и результатах рентгенографии органов грудной клетки. Классификация применяется преимущественно для сердечной недостаточности при инфаркте миокарда, но может применяться при сердечной недостаточности de novo .
Классификация по клинической степени тяжести
Классификация клинической степени тяжести базируется на оценке периферического кровообращения (перфузии тканей) и аускультации легких (застой в легких). Пациентов разделяют на такие группы:
класс I (группа A) (теплый и сухой);
класс II (группа B) (теплый и влажный);
класс III (группа L) (холодный и сухой);
класс IV (группа C) (холодный и влажный).
Классификация хронической сердечной недостаточности
Клинические стадии: I; IIА; IIБ; III
СН I, СН IIА; СН IIБ; СН III соответствуют критериям I, IIА, IIБ и III стадии хронической недостаточности кровообращения по классификации Н.Д. Стражеско и В.Х. Василенко (1935):
I — начальная недостаточность кровообращения ; проявляется только при физической нагрузке (одышка, тахикардия, утомляемость); в покое гемодинамика и функции органов не нарушены.
II — выраженная длительная недостаточность кровообращения ; нарушение гемодинамики (застой в малом и большом круге кровообращения и т.п.), нарушение функции органов и обмена веществ, проявляющееся в покое; период А — начало стадии, нарушение гемодинамики выражено умеренно; отмечают нарушение функции сердца или только какого-то его отдела; период Б — конец длительной стадии: глубокие нарушения гемодинамики, страдает вся сердечно-сосудистая система.
III — конечная, дистрофическая недостаточность кровообращения; тяжелые нарушения гемодинамики, стойкие изменения обмена веществ и функций органов, необратимые изменения структуры тканей и органов.
Варианты СН:
— с систолической дисфункцией ЛЖ: ФВ ЛЖ Ј 45 %;
— с сохраненной систолической функцией ЛЖ: ФВ ЛЖ > 45 %.
Функциональный класс (ФК) пациентов по критериям NYHA:
— I ФК — пациенты с заболеванием сердца, у которых выполнение обычных физических нагрузок не вызывает одышки, усталости или сердцебиения.
— II ФК — пациенты с заболеванием сердца и умеренным ограничением физической активности. Одышку, усталость, сердцебиение отмечают при выполнении обычных физических нагрузок.
— III ФК — пациенты с заболеванием сердца и выраженным ограничением физической активности. В состоянии покоя жалобы отсутствуют, но даже при незначительных физических нагрузках возникают одышка, усталость, сердцебиение.
— IV ФК — пациенты с заболеванием сердца, у которых любой уровень физической активности вызывает указанные выше субъективные симптомы. Последние возникают также в состоянии покоя.
Термин «ФК пациента» является официальным термином, который свидетельствует о способности больного выполнять бытовые физические нагрузки. Для определения у больных ФК от I до IV в действующей классификации использованы критерии NYНА, верифицированные с помощью методики определения максимального потребления кислорода.
Степени острой сердечной недостаточности. Классификация острой сердечной недостаточности Стивенсона
Классификация. которая содержится в руководствах, распределяет пациентов на основе клинических проявлений. Согласно работам Cotter G. Gheorghiade M. и соавт. в рекомендациях European Society of Cardiology (ESC) по диагностике и лечению ОСН представлены 6 групп пациентов с типичными клиническими и гемодинамическими характеристиками. Первые три группы больных (с ОДХСН, гипертензивной ОСН и ОСН с отеком легких) составляют > 90% случаев ОСН.
У пациентов с ОДХСН обычно присутствуют умеренные или незначительные признаки и симптомы застоя и, как правило, не встречаются признаки других групп. Больные с гипертензивной ОСН характеризуются относительно сохранной систолической функцией ЛЖ, отчетливо повышенным АД, симптомами и проявлениями острого отека легких. У третьей группы пациентов (с ОСН и отеком легких) наблюдается клиническая картина, в которой доминируют тяжелые респираторные нарушения: одышка, признаки отека легких (ОЛ) (подтвержденные объективным осмотром и рентгенологическим исследованием грудной клетки) и гипоксемия (сатурация О2 при дыхании комнатным воздухом до лечения обычно Лечение острой сердечной, Сердечная недостаточность, сердечной недостаточности