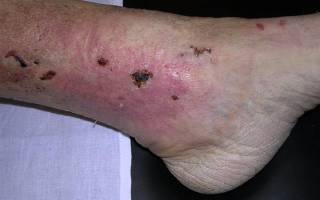
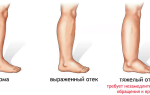
Трофические язвы на ногах при сердечной недостаточности
Язвы на ногах при сердечной недостаточности
Согласно данным международной статистики, порядка 1-2 % человек в мире страдают от сердечной недостаточности. Эта патология, как правило, не является самостоятельным недугом, а выступает в роли осложнения какой-либо болезни. В большинстве случаев она развивается на фоне ишемии, стенокардии или перенесенного инфаркта миокарда. В результате заболеваний сердечная мышца ослабевает и теряет свою насосную способность, о чем свидетельствует нарушение кровоснабжения организма. Длительное течение заболевания часто приводит к развитию опасных осложнений, например, к возникновению язв на ногах при сердечной недостаточности. В результате 15-70 % пациентов с этим недугом теряют трудоспособность и становятся инвалидами.
Причины язвы
От этого нарушения страдают приблизительно 2,5 миллиона человек в мире. О развитии язвы можно говорить в том случае, когда она не заживает на протяжении 1,5 месяцев и дольше. Медики не пришли к единому мнению насчет факторов, способствующих этому недугу. Но существует несколько основных причин, провоцирующих нарушение кровоснабжения. От этого появляются язвы на ногах, при диагностировании сердечной недостаточности они встречаются, в основном, у пожилых людей.
Факторами риска считаются:
- снижение притока крови;
- недостаток кислорода в тканях;
- шунтирования крови;
- нарушение венозного оттока;
- проблемы с метаболическим обменом;
- нарушение лимфатического оттока.
При первых же проявлениях поражений кожи нужно обращаться за помощью к специалисту, поскольку запущенные язвы в 3 % случаев грозят малигнизацией (переходом в злокачественную форму). Ускорить процесс развития ран может также наличие инфекционных или аутоиммунных заболеваний.
Какой врач лечит язвы при сердечной недостаточности?
Трофические раны практически в 95 % случаев возникают на нижних конечностях. Помощь при устранении этих осложнений должна проводиться на профессиональном уровне. При первых же проявлениях язвы на одной или обеих ногах при сердечной недостаточности нужно отправиться на прием к специалисту. Изначально следует записаться к терапевту. Этот врач проведет сбор анамнеза и опрос пациента, в ходе которого поинтересуется:
- Как давно стали мучить симптомы?
- Какими патологиями сердечно-сосудистой системы страдает пациент?
- Имеются ли в анамнезе аутоиммунные заболевания?
Также терапевт проведет первичный осмотр ран, чтобы определить их локализацию, глубину и площадь поражения. После этого он назначит инструментальные методы обследования. Они помогут в постановке диагноза и выявлении первопричины заболевания. Как только будут готовы результаты исследований, терапевт примет решение касательно дальнейших терапевтических мер или выпишет направление к специалисту более узкого профиля. Лечением язв на ногах при сердечной недостаточности занимаются такие врачи:
Также нередко прибегают к консультации ангиолога. В некоторых случаях может потребоваться участие дерматолога, поскольку язвы способны привести к различным кожным патологиям, в частности, дерматиту, целлюлиту и экземе. Также пациенты с запущенной стадией зачастую обращаются за помощью к сосудистому хирургу. Его вмешательство требуется в крайних случаях.
Особенности лечения
Терапия составляется, исходя из причин, вызвавших развитие сердечной недостаточности, повлекшей язвы на ногах при нарушении кровоснабжения. То есть изначально следует устранить заболевание, которое спровоцировало раны, а затем заниматься непосредственно их заживлением. Для лечения язв назначаются такие медикаменты:
- антибиотики широкого спектра действия;
- антисептические растворы;
- антигистаминные препараты;
- кортикостероиды.
Особое внимание стоит уделить ежедневному очищению ран от скопления гнойных масс. Также важную роль в лечении играет ношение эластичных чулок. Они способствуют снижению венозного давления. В крайних случаях прибегают к хирургической операции.
Трофические язвы при хронической артериальной недостаточности
Хроническая артериальная недостаточность (ХАН) нижних конечностей – патологическое состояние, сопровождающееся уменьшением притока крови к мышцам и другим тканям нижней конечности и развитием ее ишемии (недостаточное количество в тканях насыщенной кислородом крови) при увеличении выполняемой ею работы.
Наиболее удаленные отделы нижних конечностей (нижняя треть голеней, стопа и особенно пальцы стоп) обычно страдают от трофических язв больше, что связано с естественным уменьшением артериального давления в самых “последних” отделах конечности.
Ткани в этих местах не получают необходимое количество крови насыщенной кислородом, которая доставляются током артериальной крови. Это может привести к необратимым последствиям, вплоть до ампутации конечности на различных уровнях.
Клиническая картина ХАН может быть обусловлена как изолированными, так и сочетанными окклюзиями (закрытием просвета) брюшной части аорты, ее бифуркации, подвздошных, бедренных, подколенных артерий, а также артерий голени и стоп.
Причины недостаточного артериального кровотока в тканях нижних конечностей
- Атеросклероз артерий нижних конечностей – патологическое состояние, обусловленное перекрытием просвета артерий за счет возникиших в просвете артерий атеросклеротических бляшек, которое при прогрессировании, в конечном итоге, приводит к ишемии ткани (любого органа: сердца, мозга, конечностей, кишечника), кровоснабжаемым этими артериями, с возникновением соответствующих клинических проявлений.
- Диабетическая макроангиопатия – по сути аналогичное атеросклеротическое поражение артерий органов, но главным патогенетическим звеном процесса сужения просвета артерий является хронически повышенный уровень глюкозы.
- Артериальный тромбоз. В этом случае непроходимость артерии возникает за счет внезапной остановки кровообращения вследствие возникшего тромба в просвете артерии. Также кровяной сгусток мог переместится в сосуд нижней конечности из другого места, это называется эмболией.
- Облитерирующий эндартериит. При этом воспаляются стенки артерии, что приводит к спазму сосуда. При этом стоит особенно отметить, что основой патогенетической цепи поражения артерий при эндартериите является курение.
Симптомы хронической артериальной недостаточности
Субъективные симптомы
Cначала симптомы отсутствуют, со временем появляется быстрая утомляемость конечностей, повышенная чувствительность к холоду, парестезии.
Чаще всего больные обращаются к врачу по поводу перемежающейся хромоты, есть боли, которые возникает довольно регулярно после определенной мышечной нагрузки (прохождение определенной дистанции).
Боль (иногда описывается пациентами как ощущение онемения, затвердевания мышц) в мышцах заставляет пациента остановиться и спонтанно исчезает через несколько десятков секунд или несколько минут отдыха. Чаще всего боль локализуется в мышцах голени, преимущественно по задней поверхности.
Хромота стопы пораженной конечности (глубокую боль в средней части стопы [короткие мышцы стопы]) возникает редко, чаще — при облитерирующем тромбангиите (болезни Бюргера) и при сахарном диабете.
У больных с обтурацией аорты или подвздошных артерий может развиться синдром Лериша — перемежающаяся хромота, отсутствие пульса в паховых складках, импотенция.
Объективные симптомы
Кожа голеней и стоп бледная или цианотическая (особенно, в вертикальном положении), холодная, на поздних стадиях — с трофическими изменениями (депигментация, потеря оволосение, язвы и некроз); мышечная атрофия, слабый, отсутствует или асимметричный пульс на артериях, ниже стеноза / окклюзии, иногда — сосудистый шум над большими артериями конечностей.
На нижних конечностях пульс оценивают на следующих артериях: дорсальной артерии стопы (на тыле стопы между I и II костями плюсны, у 8% здоровых людей не определяется), задней большеберцовой (по медиальной лодыжкой), подколенной (в подколенной ямке), бедренной (в паху, сразу ниже паховой связки).
Стадии заболевания
Асимптомное течение (Хроническая артериальная недостаточность 1 стадии)
Асимптомное течение заболеваний артерий нижних конечностей — доклиническая стадия хронического поражения артерий, не вызывающая отчетливых клинических проявлений хронической артериальной недостаточности конечности.
Эта стадия характеризуется поражением (чаще всего атеросклеротическим) артерий без гемодинамически значимых стенозов или с незначительными изменениями регионарной гемодинамики, не вызывающими отчетливых клинических проявлений хронической ишемии конечности (переодические онемения, похолодание, потеря волос на голени).
Перемежающаяся хромота (Хроническая артериальная недостаточность 2а-2б стадии)
Перемежающаяся хромота – синдром преходящей хронической ишемии конечности, которая проявляется недомоганием, дискомфортом или болью в мышцах нижней конечности (чаще – в икре, реже – ягодичной области, бедре, стопе), возникающих при ходьбе.
На этой стадии изменения в артериях значительны и достаточны для того, чтобы вызвать отчетливые гемодинамические сдвиги, суть которых сводится к угнетению параметров объемной скорости кровотока и перфузионного давления в артериях, дистальнее очага облитерирующего поражения.
Как с позиций патогенеза, так и в свете клинического течения, перемежающаяся хромота характеризует стадию субкомпенсации заболевания артерий нижних конечностей – основные симптомы проявляются при физической нагрузке.
Критическая ишемия конечности (Хроническая артериальная недостаточность 3-4 стадии)*
*Боли покоя менее 2 недель, купируемые приемами нестероидных противоспалительных средств, являются проявлением хронической артериальной недостаточности 3 стадии, но не являются проявлением критической ишемии (см. далее).
Критическая ишемия конечности – синдром декомпенсации хронической артериальной недостаточности конечности вследствие заболеваний артерий нижних конечностей, основными клиническими признаками которого являются боль в покое в течение минимум 2 недель, не купируемая нестероидными противовоспалительными средствами и(или) наличие язвенно-некротического процесса стопы.
Основой патогенеза критической ишемии конечности является прогрессирующее поражение артериального русла такой степени выраженности, при которой компенсаторные механизмы (гемодинамические и метаболические) не в состоянии предотвратить недостаточность кровоснабжения тканей нижних конечностей.
Стоит отметить, что на этой стадии консервативная терапия неэффективна, больному абсолютно показано проведение оперативного лечения на артериях конечности (при сохраненной жизнеспособности конечности, при операбельности больного, а также реконструктабельности артерий конечности).
Классификация по Покровскому – Фонтейну
- I стадия: Полная компенсация.
Проявляется только при значительной физической нагрузке в виде возникновений парастезий, утомляемости, зябкости стоп, ощущений похолоданий, иногда повышенной потливости. - II стадия: Недостаточность кровообращения при функциональной нагрузке.
К клиническим проявлениям I степени ишемии добавляется перемежающаяся хромота – возникновение болей в области голени, вынуждающие больного ограничить темп ходьбы или остановиться для отдыха.
При возникновении болей в икроножных мышцах при прохождении расстояния более 200 метров – хроническая артериальная недостаточность 2а стадии, менее 200 метров 2б стадии. - III стадия: Недостаточность кровообращения в покое.
Проявляется сильными изнуряющими постоянными и /или/ ночными болями. Больной вынужден опускать конечность вниз для уменьшения болевого синдрома. - IV стадия: Язвенно-некротические изменения конечности. На терминальной IV стадии появляются трофические расстройства в виде некрозов, язв, струпа на различных отделах конечностей, преимущественно в пяточной области и в области пальцев.
Трофическая язва на ноге: лечение физиопроцедурами
Термин «трофические язвы» объединяет в себе большую группу язвенных дефектов кожных покровов, которые являются осложнением заболеваний, а также повреждений сосудов и нервов, мягких тканей. Эта патология трудно поддается лечению, часто рецидивирует и может приводить к инвалидизации. В большинстве случаев язвы расположены на нижних конечностях. Трофические язвы венозного происхождения встречаются наиболее часто, данным заболеванием страдают около 2 % населения.
Причины образования язв
Существует множество заболеваний, которые при длительном тяжелом течении могут приводить к нарушению питания нижних конечностей, а в дальнейшем – к возникновению язвенных дефектов. Наиболее частыми являются:
- хроническая венозная недостаточность (при врожденной патологии вен, варикозной болезни, после тромбоза);
- болезни артерий (облитерирующий атеросклероз, поражение артерий при сахарном диабете, артериальной гипертензии);
- нарушение оттока лимфы;
- заболевания и травмы спинного и головного мозга, периферических нервов;
- токсические полинейропатии;
- травмы нижних конечностей с повреждением сосудисто-нервных пучков, мягких тканей (механические, химические, термические, лучевые);
- инфекционные и паразитарные болезни (туберкулез, лепра, сифилис, лейшманиоз и др.).
Возможно возникновение трофических язв на фоне онкологических, ревматологических заболеваний, болезней крови, почечной, сердечной, печеночной недостаточности и др. В некоторых случаях данную патологию может вызывать несколько факторов, взаимодействующих между собой.
Механизмы образования язв
В основе расстройств питания тканей и образования их дефектов лежит нарушение микроциркуляции вследствие неадекватного оттока или притока крови, повышения давления в венах, нарушения иннервации. В результате этого резко снижается кровоток, развивается гипоксия, ишемия, некроз тканей. Бактериальное обсеменение тканей вызывает инфекционный процесс.
Клиническая картина
Заболевание имеет особенности течения в зависимости от причины появления трофических язв. Остановимся на основных из них.
Трофические язвы венозного характера
При недостаточности вен дефекты кожи располагаются на нижней трети голени (ее внутренней поверхности, реже — на задней и наружной части голени). Размеры язв могут меняться в процессе развития болезни. При длительном течении они могут распространяться на всю поверхность голени, а также вглубь тканей до мышц и надкостницы, в запущенных случаях провоцируя остеомиелит. Язвы болезненные, если они глубокие и обширные, то боль может не сниматься простыми анальгетиками, она уменьшается, если придать конечности возвышенное положение. Отделяемое из язвы может быть гнойным, кровянистым, это зависит от бактериального обсеменения, стадии раневого процесса.
Подтверждает зависимость данных нарушении от венозной недостаточности наличие варикозно расширенных вен, перенесенных глубоких венозных тромбозов.
Трофические язвы артериального характера
Чаще болеют лица мужского пола преклонного возраста. У больных имеются признаки артериальной недостаточности, а именно похолодание конечностей, их онемение, атрофия мышц, перемежающая хромота. Дефекты кожи обычно располагаются на стопе, при этом сохраняется пульсация большеберцовых артерий. Провоцируются эти изменения травматизацией кожи, ношением тесной обуви, переохлаждением. Боль в области язвенных дефектов усиливается при ходьбе, придании конечности возвышенного положения.
Диабетические трофические язвы
Язвенные дефекты располагаются на конечных фалангах пальцев стопы, могут быть очень глубокими и доходить до кости, но болевые ощущения практически отсутствуют. При этом нет признаков сосудистой недостаточности, но есть сахарный диабет.
Гипертонические трофические язвы
В основе болезни лежит злокачественная артериальная гипертензия с высокими цифрами артериального давления, чаще болеют женщины 40-60 лет. Язвы локализуются на наружной поверхности голеней (спереди или сзади), характерно поражение обеих конечностей. Гипертонические язвы крайне болезненные, болевой синдром настолько выражен, что может приводить к психологическим расстройствам.
Нейротрофические язвы
Язвенные дефекты локализуются в зонах с нарушенной иннервацией, на подошве, пяточной кости, обычно они небольшие, но глубокие (в виде кратера). В зоне повреждения нарушены все виды чувствительности.
Инфекционные трофические язвы
Язвы появляются на фоне низкого иммунитета, чаще у асоциальных больных, в результате инфицированных повреждений кожи, пиодермии, микробной экземы и др. Для них характерно наличие отделяемого гнойного характера и лихорадки у больного. Располагаться язвы могут по всей поверхности голеней или концентрироваться группами, сопровождаются увеличением и болезненностью регионарных лимфоузлов.
Диагностика
Врач устанавливает диагноз на основании типичной клинической картины, объективного обследования. Для уточнения природы язв может назначаться дополнительное обследование. Обязательным является определение пульсации артерий стоп. Больным назначаются лабораторные анализы (общий анализ крови, мочи, анализ крови на сахар и биохимию). Для подтверждения сосудистого характера язв назначается ультразвуковая допплерография, ультразвуковое дуплексное ангиосканирование, рентгенконтрастная флебография. Следует учитывать, что около 15 % всех язв имеют смешанное происхождение.
Лечение
Лечение может проводиться как на дому, так и в стационаре, на это влияет тяжесть процесса. Лечебные мероприятия зависят от причины заболевания, но имеют определенные общие черты.
- Всем больным показан покой и постельный режим.
- Ежедневный туалет язвы, сухая ватно-марлевая повязка.
- Системная антибактериальная терапия (назначаются препараты широкого спектра действия – цефалоспорины, пенициллины).
- Неспецифическая противовоспалительная терапия (диклофенак, ревмоксикам, нимесулид, иногда кортикостероиды в низких дозах).
- Десенсебилизирующая терапия (тавегил, супрастин, цетиризин и др.).
- Местное лечение (многокомпонентные мази с антибиотиками, кортикостероидами, ванночки с антисептиками и др.).
- Хирургическое лечение при отсутствии эффекта от медикаментозного или в сочетании с ним.
При венозных язвах обязательным является эластическая компрессия, при отсутствии гнойного процесса, до полного заживления, назначаются дезагреганты (аспирин, клопидогрель, пентоксифиллин), венотоники (детралекс, троксевазин и др.), актовегин и др. Артериальные язвы должны лечиться в отделениях сосудистой хирургии, лечение может быть медикаментозное (дезагреганты, антикоагулянты, простагландины и др.) и хирургическое.
Диабетические язвы лечатся в условиях хирургического стационара, первостепенное значение имеет нормализация уровня глюкозы. При наличии гипертонических язв необходимо лечить артериальную гипертензию.
Физиотерапевтическое лечение
Лечение физическими факторами направлено на улучшение микроциркуляции и регенерации в зоне язвенного дефекта, нормализацию притока и оттока крови, уменьшение воспаления в тканях.
Методы, уменьшающие воспаление:
- УФО в эритемных дозах;
- СВЧ и УВЧ-терапия.
Методы, оказывающие бактерицидное действие:
- лекарственный электрофорез с антибактериальными средствами, протеолитическими ферментами (способствует очищению язвы от омертвевших тканей);
- местная дарсонвализация;
- аэроионотерапия местного действия;
- наружная аэрозольтерапия.
Методы, способствующие расширению сосудов:
- ультратонотерапия;
- лекарственный электрофорез с вазодилятаторами (никотиновая кислота, дибазол и др.);
- инфракрасное облучение;
- гальванизация.
Методы, способствующие процессам заживления:
- воздушные ванны;
- озоновые ванны;
- гелиотерапия.
Заключение
В заключении хотелось бы отметить, что лечение трофических язв — процесс длительный и крайне сложный, больные должны строго соблюдать рекомендации врача. При длительном течении и отсутствии лечения язвы могут малигнизироваться (становиться злокачественными).
Программа «Школа здоровья» на тему «Венозные трофические язвы»:
Программа «Будьте здоровы» на тему «Трофические язвы»:
Трофическая язва на ноге: лечение физиопроцедурами
Термин «трофические язвы» объединяет в себе большую группу язвенных дефектов кожных покровов, которые являются осложнением заболеваний, а также повреждений сосудов и нервов, мягких тканей. Эта патология трудно поддается лечению, часто рецидивирует и может приводить к инвалидизации. В большинстве случаев язвы расположены на нижних конечностях. Трофические язвы венозного происхождения встречаются наиболее часто, данным заболеванием страдают около 2 % населения.
Причины образования язв
Существует множество заболеваний, которые при длительном тяжелом течении могут приводить к нарушению питания нижних конечностей, а в дальнейшем – к возникновению язвенных дефектов. Наиболее частыми являются:
- хроническая венозная недостаточность (при врожденной патологии вен, варикозной болезни, после тромбоза);
- болезни артерий (облитерирующий атеросклероз, поражение артерий при сахарном диабете, артериальной гипертензии);
- нарушение оттока лимфы;
- заболевания и травмы спинного и головного мозга, периферических нервов;
- токсические полинейропатии;
- травмы нижних конечностей с повреждением сосудисто-нервных пучков, мягких тканей (механические, химические, термические, лучевые);
- инфекционные и паразитарные болезни (туберкулез, лепра, сифилис, лейшманиоз и др.).
Возможно возникновение трофических язв на фоне онкологических, ревматологических заболеваний, болезней крови, почечной, сердечной, печеночной недостаточности и др. В некоторых случаях данную патологию может вызывать несколько факторов, взаимодействующих между собой.
Механизмы образования язв
В основе расстройств питания тканей и образования их дефектов лежит нарушение микроциркуляции вследствие неадекватного оттока или притока крови, повышения давления в венах, нарушения иннервации. В результате этого резко снижается кровоток, развивается гипоксия, ишемия, некроз тканей. Бактериальное обсеменение тканей вызывает инфекционный процесс.
Клиническая картина
Заболевание имеет особенности течения в зависимости от причины появления трофических язв. Остановимся на основных из них.
Трофические язвы венозного характера
При недостаточности вен дефекты кожи располагаются на нижней трети голени (ее внутренней поверхности, реже — на задней и наружной части голени). Размеры язв могут меняться в процессе развития болезни. При длительном течении они могут распространяться на всю поверхность голени, а также вглубь тканей до мышц и надкостницы, в запущенных случаях провоцируя остеомиелит. Язвы болезненные, если они глубокие и обширные, то боль может не сниматься простыми анальгетиками, она уменьшается, если придать конечности возвышенное положение. Отделяемое из язвы может быть гнойным, кровянистым, это зависит от бактериального обсеменения, стадии раневого процесса.
Подтверждает зависимость данных нарушении от венозной недостаточности наличие варикозно расширенных вен, перенесенных глубоких венозных тромбозов.
Трофические язвы артериального характера
Чаще болеют лица мужского пола преклонного возраста. У больных имеются признаки артериальной недостаточности, а именно похолодание конечностей, их онемение, атрофия мышц, перемежающая хромота. Дефекты кожи обычно располагаются на стопе, при этом сохраняется пульсация большеберцовых артерий. Провоцируются эти изменения травматизацией кожи, ношением тесной обуви, переохлаждением. Боль в области язвенных дефектов усиливается при ходьбе, придании конечности возвышенного положения.
Диабетические трофические язвы
Язвенные дефекты располагаются на конечных фалангах пальцев стопы, могут быть очень глубокими и доходить до кости, но болевые ощущения практически отсутствуют. При этом нет признаков сосудистой недостаточности, но есть сахарный диабет.
Гипертонические трофические язвы
В основе болезни лежит злокачественная артериальная гипертензия с высокими цифрами артериального давления, чаще болеют женщины 40-60 лет. Язвы локализуются на наружной поверхности голеней (спереди или сзади), характерно поражение обеих конечностей. Гипертонические язвы крайне болезненные, болевой синдром настолько выражен, что может приводить к психологическим расстройствам.
Нейротрофические язвы
Язвенные дефекты локализуются в зонах с нарушенной иннервацией, на подошве, пяточной кости, обычно они небольшие, но глубокие (в виде кратера). В зоне повреждения нарушены все виды чувствительности.
Инфекционные трофические язвы
Язвы появляются на фоне низкого иммунитета, чаще у асоциальных больных, в результате инфицированных повреждений кожи, пиодермии, микробной экземы и др. Для них характерно наличие отделяемого гнойного характера и лихорадки у больного. Располагаться язвы могут по всей поверхности голеней или концентрироваться группами, сопровождаются увеличением и болезненностью регионарных лимфоузлов.
Диагностика
Врач устанавливает диагноз на основании типичной клинической картины, объективного обследования. Для уточнения природы язв может назначаться дополнительное обследование. Обязательным является определение пульсации артерий стоп. Больным назначаются лабораторные анализы (общий анализ крови, мочи, анализ крови на сахар и биохимию). Для подтверждения сосудистого характера язв назначается ультразвуковая допплерография, ультразвуковое дуплексное ангиосканирование, рентгенконтрастная флебография. Следует учитывать, что около 15 % всех язв имеют смешанное происхождение.
Лечение
Лечение может проводиться как на дому, так и в стационаре, на это влияет тяжесть процесса. Лечебные мероприятия зависят от причины заболевания, но имеют определенные общие черты.
- Всем больным показан покой и постельный режим.
- Ежедневный туалет язвы, сухая ватно-марлевая повязка.
- Системная антибактериальная терапия (назначаются препараты широкого спектра действия – цефалоспорины, пенициллины).
- Неспецифическая противовоспалительная терапия (диклофенак, ревмоксикам, нимесулид, иногда кортикостероиды в низких дозах).
- Десенсебилизирующая терапия (тавегил, супрастин, цетиризин и др.).
- Местное лечение (многокомпонентные мази с антибиотиками, кортикостероидами, ванночки с антисептиками и др.).
- Хирургическое лечение при отсутствии эффекта от медикаментозного или в сочетании с ним.
При венозных язвах обязательным является эластическая компрессия, при отсутствии гнойного процесса, до полного заживления, назначаются дезагреганты (аспирин, клопидогрель, пентоксифиллин), венотоники (детралекс, троксевазин и др.), актовегин и др. Артериальные язвы должны лечиться в отделениях сосудистой хирургии, лечение может быть медикаментозное (дезагреганты, антикоагулянты, простагландины и др.) и хирургическое.
Диабетические язвы лечатся в условиях хирургического стационара, первостепенное значение имеет нормализация уровня глюкозы. При наличии гипертонических язв необходимо лечить артериальную гипертензию.
Физиотерапевтическое лечение
Лечение физическими факторами направлено на улучшение микроциркуляции и регенерации в зоне язвенного дефекта, нормализацию притока и оттока крови, уменьшение воспаления в тканях.
Методы, уменьшающие воспаление:
- УФО в эритемных дозах;
- СВЧ и УВЧ-терапия.
Методы, оказывающие бактерицидное действие:
- лекарственный электрофорез с антибактериальными средствами, протеолитическими ферментами (способствует очищению язвы от омертвевших тканей);
- местная дарсонвализация;
- аэроионотерапия местного действия;
- наружная аэрозольтерапия.
Методы, способствующие расширению сосудов:
- ультратонотерапия;
- лекарственный электрофорез с вазодилятаторами (никотиновая кислота, дибазол и др.);
- инфракрасное облучение;
- гальванизация.
Методы, способствующие процессам заживления:
- воздушные ванны;
- озоновые ванны;
- гелиотерапия.
Заключение
В заключении хотелось бы отметить, что лечение трофических язв — процесс длительный и крайне сложный, больные должны строго соблюдать рекомендации врача. При длительном течении и отсутствии лечения язвы могут малигнизироваться (становиться злокачественными).
Программа «Школа здоровья» на тему «Венозные трофические язвы»:
Программа «Будьте здоровы» на тему «Трофические язвы»: